|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
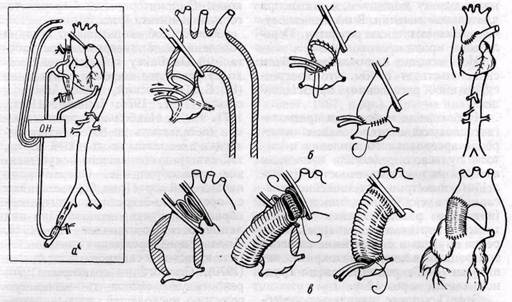
ЛЕЧЕНИЕ. Тяжелый прогноз при спонтанном течении расслаивающей аневризмы оправдывает относительно широкие показания к хирургическому лечению больныхТяжелый прогноз при спонтанном течении расслаивающей аневризмы оправдывает относительно широкие показания к хирургическому лечению больных. Опубликованные данные в отношении оптимальной тактики Л1 чения таких больных противоречивь Ряд хирургов считают оперативное л< чение в ранние сроки методом выбор почти во всех случаях расслаивающе аневризмы (И. В. Генов и соавт 1973; De Bakey и соавт., 1960, 196Е Vollmar, 1967, и др.). Другие являкл ся сторонниками медикаментозной (ги потензивной) терапии болыпинега больных с острой расслаивающе] аневризмой (Wheat и соавт., 1965 1969). Как и многие хирурги (Acai и соавт., 1969; Lindsay, Hurst, 1971 Rosenberg, Mulder 1972, и др.), мь придерживаемся мнения о необходимости дифференцированного Выборг метода лечения в зависимости от особенностей каждого отдельного случая, выделяя показания к срочному оперативному и медикаментозному лечению. Медикаментозное лечение.При острой расслаивающей аневризме обследование и лечебные мероприятия следует производить в ургентном порядке. Помимо клинического обследования необходимо выполнить ЭКГ, рентгенографию грудной клетки, наладить постоянный контроль за артериальным давлением, пульсом, диурезом. При тампонаде перикарда производят его пункцию или дренирование через эпигастральную область. С целью уменьшения опасности прогрессиро-вания расслоения и разрыва аневризмы назначают гипотензивную терапию. Целесообразно применять средства, снижающие артериальное давление и уменьшающие силу сердечных сокращений. Арфонад вводят в вену капельно в дозировке, обеспечивающей медленное (в течение 1—2 ч) снижение систолического давления до 100 мм рт. ст. и поддержание его на этом уровне. Назначают индерал самостоятельно или в сочетании с другими препаратами (1 мг в мышцы каждые 4—6 ч и 60—160 мг в день внутрь). Так как индерал оказывает незначительное (или совсем не оказывает) влияние на артериальное давление, то его целесообразно применять у больных с нормальным или близким к нормальному давлением, а также при длительном лечении. В последнем случае назначают также резерпин. Переливание крови противопоказано. Исчезновение или ослабление боли свидетельствует о том, что прогрес-сирование расслоения приостановлено. Наблюдение за больным предполагает следующие исследования: измерение артериального давления и частоты пульса, определение пульсации артерий на шее и конечностях (появление асимметрии, исчезновение пульсации!), аускультация тонов сердца (признаки развивающейся недостаточности аортальных клапанов), измерение диуреза и определение наличия эритроцитов в моче, гематокрита, повторные ЭКГ, рентгенография грудной клетки через 12 ч. Этот комплекс начальных лечебных мероприятий целесообразно проводить у большинства больных независимо от того, какой способ лечения будет предпринят в дальнейшем. Такая тактика лечения позволяет остановить или замедлить развитие процесса, обеспечить время для обследования и организации операции, облегчает выбор оптимального способа лечения. В условиях неспециализированного хирургического отделения медикаментозное лечение, по сути, является методом выбора. К этому следует добавить, что риск операции, выполненной при стабилизации процесса, в хронической стадии значительно меньше, чем в острой фазе (De Bakey и соавт., 1965). Wheat и соавторы (1969) считают, что при контролируемой гипотензивной терапии более 80% больных можно вывести из острой стадии заболевания. Хирургическое лечение. С хирургической точки зрения лучшим способом лечения расслаивающей аневризмы является резекция сегмента аорты в месте начального разрыва интимы, ушивание расслоенных оболочек и восстановление непрерывности аорты путем реанастомоза конец в конец или с интерпозициеи сосудистого трансплантата (рис. 36). Этот способ оперативного лечения расслаивающей аневризмы, разработанный De Bakey и соавторами, находит все более широкое применение (Б. В. Петровский, 1965; Austen и соавт., 1967, 1970; Lindsay, Hurst, 1971, и др.). Наибольший риск операции (летальность до 80%) — при резекции аневризмы восходящей аорты, так как требуется полное искусственное кровообращение. Операции на нисходящей аорте (рис. 37) выполняют с предсердно-бедренным экстракорпоральным шунтированием. При них летальность составляет 20—40 %. С целью предупреждения ишемическо-го повреждения спинного мозга Austen (1970), Crauford и соавторы (1970) рекомендуют выполнять экономную резекцию нисходящей аорты, сохраняя максимум межреберных артерий. Наибольшие технические трудности возникают при операциях по поводу аневризмы восходящей аорты в связи со значительными дегенеративными изменениями стенки, слабостью, хрупкостью ее, нередким вовлечением аортального кольца с развитием недостаточности клапанов. В последнем случае вначале выполняют бикуспи-дацию или протезирование клапана, сужение аортального кольца (De Bakey и соавт., 1965; Rosenberg, Mulder, 1972, и др.). Точная локализация первичного разрыва интимы (методом аорто-графии)— необходимое условие применения радикальных операций. При резекции аневризмы восходящей аорты доступ осуществляют через срединную стернотомию, а при аневризме нисходящей аорты используют левостороннюю задне-боковую тора-котомию. Операции по поводу расслаивающей аневризмы выполняют в настоящее время пока только в отдельных специализированных клиниках как в нашей стране, так и за рубежом. В Советском Союзе'ни один автор не располагает большим опытом оперативного лечения данной патоло- Рис. 36. Методы хирургического лечения расслаивающей аневризмы грудной аорты путем ушивания расслоенных оболочек или сегментарной резекции на месте начального разрыва интимы с реанастомозом или интерпозицией сосудистого протеза с использованием экстракорпорального кровообращения, перфузии сонных и коронарных артерий: а — схема искусственного кровообращения; б — способ лечения при расслаивающей аневризме I типа; в — способ операции при аневризме II типа (по De Bakey с соавт., 1965) гии. Послеоперационная летальность больных остается крайне высокой. Не потеряли своего практического значения паллиативные операции, направленные на декомпрессию внутри-стеночного канала с целью предупреждения дальнейшего расслоения и последующего разрыва аневризмы. Применяют главным образом методику образования окна во внутренней отслоенной оболочке аорты. Доступ осуществляют через задне-боковую левостороннюю торакотомию по IV, V или VI межреберью. Аорту пересекают поперечно дистальнее левой подключичной артерии. Ложный внутристеночный канал по окружности дистального конца аорты ушивают непрерывным матрацным швом. Отслоенную внутреннюю оболочку по окружности проксимального конца аорты иссекают в виде ленты или овала до 1 см шириной с целью образования окна между ложным внутристе-ночным каналом и просветом аорты (рис. 38). Непрерывность аорты восстанавливают путем реанастомоза конец в конец обвивным швом. При этом дистальный конец аорты прошивают через все слои, а проксимальный только через наружную оболочку. Эту операцию применяют при I и III типах аневризм. Наложение зажима на аорту необходимо осуществлять при контролируемой гипотонии.Применяют экстракорпоральное предсердно-бедренное искусственное кровообращение или внутренний шунт. Недостатки операции: опасность ишемического поражения спинного мозга, возможность разрыва наружной оболочки и распространение расслоения на аортальное кольцо во время пережатия аорты. Известен также метод образования окна в отслоенной внутренней оболочке через продольную аортотомию (Rob и Vollmar, 1959). Отличие и преимущество его состоят в том, что вмешательство на аорте выполняют при тан- Рис. 37. Способы резекции и замещения сосудистым протезом расслаивающей аневризмы аорты III типа (по De Bakey с соавт., 1965) с использованием предсердно-бедренного экстракорпорального шунтирования: 1 — схема экстракорпорального шунтирования; 2 — полная резекция ограниченной расслаивающей аневризмы нисходящей аорты; 3 — сегментарная экономная резекция аневризмы на месте начального разрыва с ушиванием расслоенных оболочек и интерпозицией сосудистого протеза генциальном ее пережатии без полного нарушения кровотока. При расслаивающих аневризмах, распространяющихся на брюшной отдел аорты, операция образования окна может быть выполнена через лапаро-томию в брюшном отделе аорты в области дистального конца ложного канала, над бифуркацией аорты. При этом способе меньше операционная летальность, однако больше опасность возникновения в последующем окклюзии висцеральных ветвей аорты. Эта операция может быть выполнена при ошибках диагностики, когда у больных выражен абдоминальный синдром, симулирующий острую хирургическую патологию органов брюшной полости. При ишемии нижних конечностей также необходима лапаротомия с целью ревизии области бифуркации аорты и устранения закупорки. А. Я. Кононов (1978) применяет метод чрезбедренного управляемого рассечения интимы при остром расслоении аорты с помощью разработанного им специального устройства. У больного с расслаивающей аневризмой выделяют бедренную артерию, с помощью рентгенотелевизионного контроля подводят режущий узел устройства к дистальному концу ложного канала, фиксируют его и производят продольное рассечение интимы, образуя новое искусственное окне в просвет аорты. Устройство удаляют из аорты, бедренную артерию зашивают. Операцию производят под местной анестезией в условиях управляемой гипотонии с применением антикоагулянтов. Рис. 38. Метод образования «окна» в отслоенной интиме аорты с целью декомпрессии внут-ристеночного канала при расслаивающей аневризме аорты Выполнение такого нетравматичного вмешательства предотвращает внешний разрыв аорты, прекращает дальнейшее прогрессировать расслоения стенки. Тяжелое общее состояние многих пациентов и высокий риск хирургического вмешательства при острой расслаивающей аневризме диктуют необходимость применения гипотензивной терапии как начальной терапии. Однако при разрыве аневризмы в полость (перикард, плевру), при тяжелой недостаточности клапанов аорты, окклюзии артерий, снабжающих жизненно важные органы (головной мозг, почки), гипотензивная терапия противопоказана и следует как можно раньше применить оперативное лечение. Операция более показана, чем консервативное лечение, при расслаивающей аневризме восходящей аорты (тип I) в связи с угрозой развития тяжелых осложнений (Lindsay, Hurst, 1971; Rosenberg, Mulder, 1972). В подострой (хронической) стадии заболевания показания к операции определяются возрастом больных, сопутствующими сердечно-сосудистыми, легочными и другими заболеваниями, локализацией, формой аневризмы и течением заболевания. Основные принципы выбора метода лечения расслаивающей аневризмы представлены в табл. 1. Результаты лечения. По опубликованным данным, летальность при радикальном хирургическом лечении расслаивающей аневризмы грудной аорты составляет 20—40%. С накоплением опыта лечения больных с такой патологией операционная летальность значительно уменьшается, о чем свидетельствуют данные De Bakey и соавторов (1965): летальность снизилась с 41% в первые 4 года применения оперативного лечения до 12% в последние 4 года. Прогноз в отношении продолжительности жизни больных, перенесших операцию, хороший. По наблюдениям De Bakey, до 5 лет живут 50% пациентов, большинство из которых ведут нормальный образ жизни. На результаты хирургического лечения решающее влияние оказывает тяжесть гипертонии, наличие у больных заболеваний сердца, почек, вид операции. Дата добавления: 2014-06-28 | Просмотры: 1263 | Нарушение авторских прав |