|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
СОСУДИСТЫЙ ШОВСосудистый шов является одним из важнейших этапов реконструктивных операций на сосудах, однако очень часто наложение сосудистого шва представляет главный этап, сущность восстановительной операции. Успехи хирургии сосудов в значительной степени связаны с разработкой и совершенствованием техники сосудистого шва.
При наложении шва на сосуды необходимо руководствоваться следующими основными положениями.
Циркулярный сосудистый шов. Из многочисленных способов наложения сосудистого шва, разработанных в основном в течение первой половины XX в. (Н. А. Добровольская, 1912; Г. М. Соловьев, 1955; Marphy, 1897; Carrel, 1902; Payr, 1904; Danis, 1912, и др.), в настоящее время наиболее часто применяют различные модификации шва Карреля. Методика шва Карреля заключается в следующем (рис. 3, а). Оба конца сосуда прошивают через все слои на равном расстоянии друг от друга тремя направляющими, ситуационными швами-держалками. Сближают концы сосуда и завязывают нити. При растягивании за концы нитей артерия приобретает треугольную форму, что гарантирует от захватывания иглой противоположной стенки при наложении обвивного непрерывного шва между держалками.
Рис. 3. Схемы циркулярного сосудистого шва артерии: а — шов по Каррелю; б — упрощенная методика циркулярного сосудистого шва; в — шов изнутри просвета задней стенки сосуда крупного калибра; г — выворачивающий матрацный, непрерывный и узловой швы
А. И. Морозова (1909) предложила вместо трех ситуационных швов использовать две нити, а А. А. Полянцев (1945) применил для сближения концов сосудов П-образные ситуационные швы, которые выворачивают края сосуда.
В настоящее время обычно используют эту упрощенную методику сосудистого шва: накладывают простой обвивной шов на заднюю стенку сосуда, после чего зажимы вместе с сосудом поворачивают на 180° и сшивают другую полуокружность сосуда (рис. 3, б). Удобнее накладывать такой шов нитью, снабженной двумя атравматическими иглами. При шве крупных сосудов, например аорты, в глубине раны нередко мы ушивали заднюю полуокружность сосуда с внутренней поверхности (рис. 3, в).
Не потерял своего практического значения и матрацный выворачивающий сосудистый шов — узловой и непрерывный (рис. 3, г). Обеспечивая хорошую герметичность, он может привести к сужению сосуда по линии шва, а непрерывный матрацный шов препятствует росту и увеличению просвета сосуда (Holman и Нал, 1954). Мы накладываем матрацные швы, обычно узловые, на измененную cосудистую стенку при склонности к прорезыванию швов и как дополнительные швы с целью остановки кровотечения по линии шва. При значительном несоответствии диаметра анастомозируемых сосудов применяют также типичный или упрощенный шов Карреля с рассечением стенки сосуда меньшего диаметра для лучшей адаптации краев, как показано на рис. 4, а. С целью предупреждения сужения просвета сосуда малого диаметра по линии шва целесообразно применять так называемый скошенный конце-концевой анастомоз, косо срезая концы сшиваемых сосудов (рис. 4, б). В отдельных случаях может быть применен метод «заплаты» из вены (рис. 4, в). Различные модификации инвагинационного шва — способы Соловьева, Marphy, Denis и других — рис. 4, г — в настоящее время практически не применяют. В реконструктивной хирургии артерий сосудистые швы накладывают, как правило, вручную. С целью упрощения техники шва, во избежание возможного сужения просвета сосуда и для сокращения времени операции были предложены сосудосшивающие аппараты для наложения механического танталового шва и специальные кольца (Д. А. Донецкий, 1956).
Аппарат для сшивания сосудов НИИЭХАИ разработан группой инженеров и врачей (В. Ф. Гудов, Н. П. Петрова, П. И. Андросов и др.) в 1946—1950 гг. Концы сосуда разбортовывают и фиксируют на втулках скрепочной и упорной частей аппарата, последние соединяют и с помощью специального рычага прошивают стенки сосуда танталовыми скрепками (рис. 4, д). Применение механического шва возможно при достаточно широкой мобилизации концов сосуда — не менее 1,5—2 см — и наличии малоизмененной, эластичной сосудистой стенки. Использовать аппарат в глубокой ране неудобно. Поэтому область применения механического шва в целом ограничена при лечении повреждений сосудов. Кольца Донецкого в настоящее время не применяют, и промышленность их не.выпускает. Боковой сосудистый шов. Тактика может быть различной при ушивании поперечного и продольного дефекта сосуда. Для ушивания поперечного дефекта, занимающего значительную часть окружности сосуда, используют обычно непрерывный обвивной шов через все слои сосудистой стенки (рис. 5). Удобнее шить на себя — по направлению к близлежащему к хирургу углу раны. Швы накладывают в поперечном направлении, что уменьшает возможность сужения просвета артерии. Для ушивания ран малого размера, колотых ран применяют также одиночные узловые и П-образные швы. Однако на сосуды малого калибра нецелесообразно накладывать выворачивающий П-образный шов, так как при захвате избыточного количества ткани может наблюдаться перегиб сосуда и сужение его просвета. Поперечная артериотомия с последующим боковым швом остается методом выбора для вскрытия периферических сосудов с целью эмбол- и тромбэктомии. Выбор метода ушивания продольного бокового дефекта стенки артерии в первую очередь определяется калибром сосудов. На артерии больше 8 мм в диаметре обычно накладывают непрерывный обвивной шов. Продольные раны артерий малого и среднего калибра закрывают обычно методом боковой пластики заплатой из вены
Рис. 4. Схемы различных методов циркулярного сосудистого шва: а — шов с рассечением стенки сосуда меньшего диаметра, применяемый при несоответствии диаметров анастомозируемых сосудов; б, в — скошенный конце-концевой шов и с венозной заплатой, предупреждающие сужение просвета сосуда малого диаметра по линии шва; с — инвагинационный шов по Мерфи; д — сшивание сосуда аппаратом НИИЭХАЙ (/ — разбортовка сосуда; 2 — сосуд разбортован и фиксирован на втулках скрепочной и упорной части аппарата; 3 — сосуд после прошивания танталовыми скрепками и схема шва) (рис. 6).
Нецелесообразно использовать для заплаты основной ствол большой подкожной вены бедра, учитывая возможность применения вены в будущем для обходного шунтирования артерий. Мы используем для заплаты боковые ветви большой подкожной вены бедра, а также сегмент маргинальной вены, резецируемый над внутренней лодыжкой. Заплату шьют обычно двумя нитями, используя их также как держалки. Накладывая швы на венозный лоскут, целесообразно вкалывать иглу в направлении артерия — вена. Это позволяет избежать втягивания адвентиции вены и подворачивания ее краев. Поперечный размер заплаты должен быть таким, чтобы не было сужения просвета и в то же время не было аневризматического расширения в месте заплаты. В последнем случае нарушается ламинарный кровоток, возникает турбулентность, что создает благоприятные условия для образования пристеночного тромба.
Рис. 6. Методы предупреждения сужения просвета сосудов среднего и малого диаметров при ушивании продольной раны сосуда: а — простой шов вызывает сужение сосуда; б — боковая венопластика заплатой; в — неправильно выполненная боковая венопластика — аневризматическое расширение в месте заплаты; г — адекватные размеры заплаты; д — боковая ангиопластика с использованием боковой ветви сосуда; е — шов на катетере или на специальном зонде-дилататоре, введенном в просвет сосуда
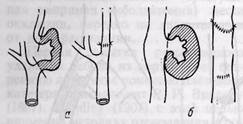
При высокой технике оперирования допускается наложение прямого продольного бокового шва на сосуды среднего и даже малого калибра (Саппоп, 1963) по специальным показаниям, например, при большом операционном риске у ослабленных больных для сокращения продолжительности операции, при опасности нагноения раны. В таких случаях целесообразно накладывать обвивной шов на пластмассовом катетере, введенном в просвет сосуда с целью уменьшения возможности его сужения. Техника сосудистого шва при наложении боковых анастомозов типа бок в бок и конец в бок в целом такая же, как при шве конец в конец. Если раньше хирурги сдержанно относились к анастомозам подобного типа, то в настоящее время их широко применяют в реконструктивной хирургии сосудов, особенно при обходном шунтировании. Применение сосудистого шва как основного способа восстановления магистрального кровотока ограничено областью лечения травматических или операционных повреждений сосудов, некоторых форм аневризм, а также ограниченных по протяженности сегментарных облитераций, деформаций и перегибов сосудов (рис. 7). Наложение сосудистого шва является далеко не простым вмешательством. При этом возможны следующие основные ошибки и осложнения. Сужение просвета сосуда по линии шва обусловлено чаще захватыванием избыточного количества ткани. В таком случае при циркулярном конце-концевом и поперечном боковом шве целесообразно иссекать края сосуда по линии шва и накладывать новый анастомоз конец в конец. При продольном боковом шве увеличение просвета сосуда достигается боковой вено-пластикой заплатой. Кровотечение по линии швов обычно обусловлено недостаточным затягиванием нити при наложении шва, слабостью сосудистой стенки при истончении, воспалении и других патологических изменениях ее. Для остановки кровотечения к сосуду прикладывают теплые влажные тампоны, гемостатическую марлю, накладывают одиночные, П-образные и узловые швы, используют медицинский клей (МК-2, МК-6). При слабости сосудистой стенки линию швов можно укрепить полоской из фасции по типу манжетки. Для фиксации ее к сосуду и лучшей герметизации мы используем клей МК-6. Тромбоз сосуда после наложения шва может быть обусловлен различ ными причинами: ошибками в технике наложения шва (сужение просвета сосуда по линии шва, подворачивание интимы периферического конца сосуда, если она не захвачена в шов или отслоена и не фиксирована отдельными швами, не иссечены размозженные участки сосуда), временным пережатием сосуда. Для удаления тромба в зависимости от конкретной ситуации артерию рассекают по линии швов или же дистальнее ее. В случае сомнения в отношении проходимости дистального сосудистого русла показаны ревизия дистальных сосудов с помощью баллонных катетеров, артериография на операционном столе.
Рис. 7. Схемы реконструкции сосудов с помощью циркулярного или бокового сосудистого шва после резекции измененного сегмента (а) или стенки (б) артерии
Дата добавления: 2014-06-28 | Просмотры: 2080 | Нарушение авторских прав |
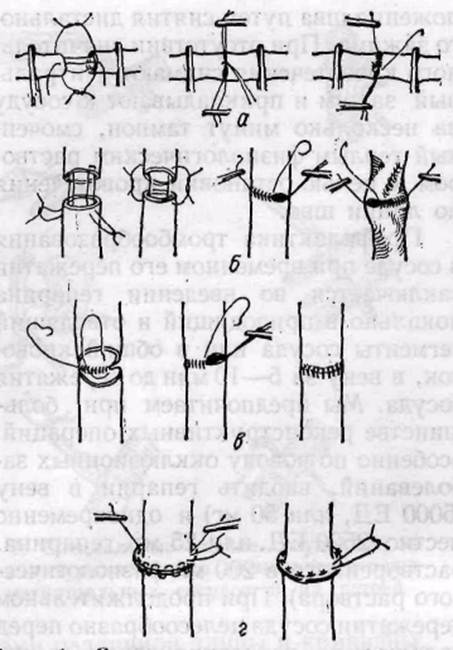
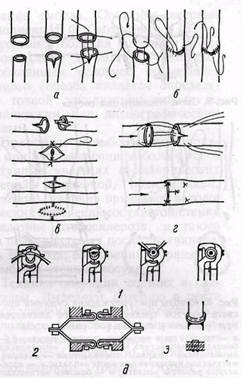
 Рис. 5. Схема бокового шва сосуда
Рис. 5. Схема бокового шва сосуда 6 Z S
6 Z S