|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА. Редкое заболевание имеет столь яркую клиническую картину, как острая артериальная эмболия
Редкое заболевание имеет столь яркую клиническую картину, как острая артериальная эмболия. Наиболее характерный признак — сильная боль в поврежденной конечности, которая обычно появляется внезапно. У большинства больных боль настолько интенсивная и внезапная, что они сравнивают ее с ударом. При эмболии крупных сосудов (бифуркации аорты, подвздошных артерий) в короткий срок развивается резкая слабость в конечности, лишающая возможности ходить и стоять, а затем появляются парез и паралич. Характерны жалобы больных на ощущение похолодания, онемения, «ползания мурашек». Примерно у 10% больных изменения нарастают постепенно. Объективные признаки весьма вариабельны в зависимости от калибра сосуда и характера закупорки (полная или частичная), выраженности артериоспазма и в конечном счете от степени ишемии конечности. Цвет кожных покровов пораженной конечности: в первые минуты.они обычно бледные, а по мере прогрес-сирования ишемии бледность сменяется цианозом, появляется мрамор-ность кожи. Температура кожи дистальных отделов конечности чаще соответствует окружающей температуре, на ощупь кожа холодная. Отсутствие пульсации артерий ди-стальнее места окклюзии является одним из наиболее ценных диагностических признаков и позволяет также определить уровень эмболии. При эмболии подвздошных артерий пульсация не определяется на всех сегментах конечности, при эмболии бедренной артерии — на подколенной артерии и в области стопы и определяется в паховой складке. У отдельных больных с неполной закупоркой, а также при хорошо выраженном коллатеральном кровотоке, обычно на верхних конечностях, можно определить ослабленную пульсацию на артериях, расположенных дистальнее места эмболии. Пульсацию целесообразно исследовать симметрично на обеих конечностях, что позволяет отметить усиление ее выше эмболической окклюзии. Однако при восходящем тромбозе пульсация проксимального сегмента может быть ослабленной или вовсе не определяется. Важным симптомом острой артериальной ишемии является нарушение двигательной функции конечности, парез или паралич, от снижения мышечной силы и ограничения движения в пальцах до отсутствия активных движений вначале в дистальных суставах, а затем и в проксимальных, вплоть до полного паралича и обездви-женности конечности. Нарушение чувствительности: вначале происходит снижение болевой и тактильной чувствительности, а затем при прогрессировании ишемии — также глубокой чувствительности. При тяжелой ишемии наблюдается полная анестезия. Сохранение кожной чувствительности является показателем сохранения жизнеспособности конечности. Ограничение пассивных движений в виде ригидности и контрактуры мышц, болезненности при пальпации и во время пассивных движений являются признаками начинающегося некротического изменения в мышцах. Степень выраженности может быть различной — от парциальной контрактуры с вовлечением отдельных мышц и мышечных групп до тотальной контрактуры. В дальнейшем развиваются суб-фасциальный отек мышц и отек конечности, а также некротические изменения на периферии. Конечный результат ишемии — гангрена конечности, появление зоны демаркации. Клинические проявления ишемии более выражены в дистальных отделах конечности. Динамика и острота развития клинических симптомов вариабельны. Обычно эмболия крупных магистральных артерий протекает с тяжелой ишемией конечности и быстро, через 10—12 ч, наступают необратимые изменения в тканях в виде выраженной мышечной контрактуры. У других больных развивается компенсация коллатерального кровообращения — боль в конечности постепенно ослабевает, кожные покровы теплеют, восстанавливаются движения и кожная чувствительность. Иногда наблюдается стертая клиническая картина. Для решения вопросов тактики лечения, срока и объема операции важна правильная оценка степени ишемии конечности. Подробная клиническая классификация ишемии тканей конечности при острой артериальной непроходимости разработана В. С. Савельевым с соавторами (1974). Она включает ишемию напряжения, а также ишемию I, П и III степеней, которые в свою очередь делятся на 2 стадии — А и Б. Каждая из них характеризуется определенными субъективными и объективными признаками. В зависимости от клинического течения они выделяют ишемию: 1) прогрессирующую, 2) умеренно стабильную и 3) регрессирующую. Исходом первой формы заболевания является гангрена, второй и третьей — хроническая артериальная недостаточность (В. С. Савельев, 1977). В своей практической работе мы выделяем четыре степени, ишемическо-го поражения тканей конечности: I — легкая, II — средняя, III — тяжелая и IV —стадия гангрены или необратимых изменений тканей конечности. I — легкая степень — включает случаи стертых и легких клинических проявлений в виде боли при нагрузке или слабо выраженной боли в покое, парестезии, похолодания конечности, а также начальную стадию острых ишемических расстройств, которые возникают тотчас после закупорки и характеризуются интенсивной болью в конечности, похолоданием ее, па-рестезиями, но без выраженных нарушений чувствительности и двигательной функции конечности. В последнем случае трудно предвидеть дальнейшую динамику заболевания. Однако своевременно выполненная эм-болэктомия у этих больных обычно приводит к полному и быстрому восстановлению функций конечности. I1 — средняя степень — характеризуется признаками ишемического поражения главным образом нервного аппарата: нарушение болевой и тактильной чувствительности, ограничение движений в пальцах или отсутствие активных движений вплоть до полного паралича, однако отсутствуют ригидность, контрактура, отек мышц. Восстановление кровотока в этой стадии обычно приводит к восстановлению функций конечности, однако может наблюдаться ишемический неврит, требующий продолжительного лечения. III — тяжелая степень — характеризуется признаками начинающихся некробиотических изменений мышц: ригидность, болезненность мышц при пальпации, ограничение пассивных движений в суставах дистальных отделов конечности вследствие контрактуры отдельных мышечных групп. Может наблюдаться субфасциальный отек отдельных групп мышц. Восстановление кровообращения в конечности у таких больных обычно приводит к развитию постишемиче-ских расстройств местного и общего характера, возможен некроз отдельных мышц и мышечных групп с последующим их фиброзом. Полного восстановления функции конечности обычно не наблюдается. Остаются последствия в виде контрактур Фольк-мана, мышечной слабости, ишемических невритов, может развиться гангрена отдельных пальцев или стопы. IV — стадия гангрены — характеризуется тотальной контрактурой крупных суставов (голено-стопного, коленного, луче-запястного, локтевого), резкой болезненностью или отеком мышц при пальпации и пассивных движениях, необратимыми изменениями тканей дистальных отделов конечности с появлением зоны демаркации или некротических изменений кожи на периферии, общей интоксикацией организма. В этих случаях тромботический процесс распространяется на мышечные артерии и венозные сосуды (вторичный тромбоз). Единственная возможность лечения — ампутация конечности. Дифференциальная диагностика между III и IV стадиями, определение жизнеспособности конечности может представить значительные трудности. К сожалению, в настоящее время нет достоверных специальных (лабораторных, функциональных и др.) методов определения жизнеспособности тканей и приходится ориентироваться главным образом на клинические проявления заболевания. Диагностика артериальной эмболии у большинства больных не представляет трудностей. Если у больного с наличием эмбологенного заболевания (митральный стеноз или кардиосклероз, осложненные мерцательной аритмией, инфаркт миокарда и др.) внезапно развивается синдром острой ишемии конечности, то почти наверняка он обусловлен эмболией магистральных артерий. Важной практической задачей является установление локализации эм-бола. Обычно удается определить проксимальный уровень окклюзии на основании последовательной пальпации пульсации магистральных артерий. Целесообразно определять пульсацию на симметричных участках двух конечностей. Решающим признаком является ослабление или отсутствие пульсации дистальнее места эмболической окклюзии. У больных пониженного питания иногда удается определить уплотнение бедренной артерии при ее эмболии. Целесообразно исследовать пульсацию на всех четырех конечностях с целью выявления латентно протекающих комбинированных эмболии, а также хронических артериальных окклюзии конечностей. На основании объективных признаков производят оценку степени ишемии конечности. Это необходимо для решения вопроса о выборе метода лечения в каждом конкретном случае. Всегда надо помнить о возможности «этажной» эмболии, то есть на двух и даже трех уровнях сосудистого русла конечности, диагностика которой на основании клинических данных практически невозможна и ее обычно обнаруживают во время операции. При эмболии сосудов головного мозга можно не заметить эмболию артерий конечностей, поскольку мозговая симптоматика обычно превалирует. При появлении боли в животе или в поясничной области необходимо исключить эмболию брыжеечных и почечных артерий. Такие признаки, как микрогематурия, мелена, резкая боль в животе, ослабление перистальтики кишечника, высокий лейкоцитоз, являются основанием для диагностики эмболии висцеральных или почечных артерий. Точный диагноз может быть установлен на основании данных ангиографии. Важной практической задачей является оценка общего состояния больного, выявление эмбологенного заболевания и других факторов риска операции. Поскольку у 90—95% больных причиной эмболии являются -заболевания сердца, необходимо определить степень недостаточности кровообращения. Специальные методы исследования в условиях экстренной хирургии применяют редко. Клинических данных обычно достаточно для диагностики. Исследование пульса методом осцил-ло- или сфигмографии может оказаться полезным для более точного определения уровня окклюзии у тучных больных, так как у них трудно определить пульс в подколенной ямке. Ангиография является ценным методом исследования, однако применение ее у всех больных с острой артериальной непроходимостью в условиях экстренной хирургии невозможно и, вероятно, излишне. Это исследование показано при сомнительном диагнозе, подозрении на облитерирующие поражения артерий и на «этажную» эмболию. В последнем случае артерио-графия может быть выполнена во время операции. Дифференциальная диагностика эмболии бедренной и подколенной артерий представляет нередко трудности, особенно если при эмболии подколенной артерии выражен восходящий тромбоз. В том и другом случае определяется пульсация бедренной артерии под пупартовой связкой. Данные артериографии могут иметь решающее значение для точного топического диагноза и выбора доступа.
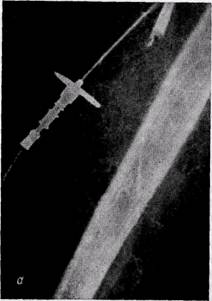
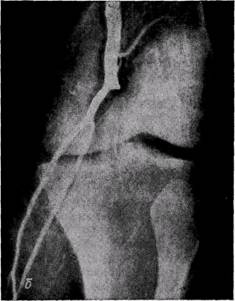
Рис. 155. Ангиограммы больных с острой эмболией плечевой (а) и острым тромбозом подколенной (б) артерий: характерный для острого тромбоза и эмболии контур обрыва контрастирования сосуда В условиях общехирургического отделения ангиография может быть произведена с помощью передвижного или любого стационарного рентгеновского аппарата. Трубку рентгеновского аппарата устанавливают при максимально возможном кожно-фокус-ном расстоянии. Снимок производят с продолжительной экспозицией (1,5— 2 с) после введения половины дозы контрастного вещества. Для бедренной артериографии в условиях экстренной хирургии предложена методика одномоментного исследования сосудов конечности с длительной экспозицией в наклонном положении трубки рентгеновского аппарата к плоскости кассеты (В. М. Буянов, И. И. Затевахин, 1964; В. С. Савельев с соавт., 1974). В первые часы заболевания ангио-графическая картина эмболии имеет характерный вид: верхний уровень перерыва контрастной тени имеет вид полусферы выпуклостью проксимально (рис. 155), коллатералей чрезвычайно мало или они отсутствуют. В последующем в связи с восходящим тромбозом верхний уровень перерыва тени контрастного вещества приобретает неправильную форму. Уровень распространения продолженного тромбоза обычно не выходит за пределы отхождения крупных боковых ветвей. Дифференциальную диагностику проводят в первую очередь между эмболией и тромбозом. Эта задача может быть сложной у больных пожилого возраста с эмбологенным заболеванием и признаками атеросклероза. Оба заболевания схожи в клинических проявлениях, но отличаются по этиологии и патогенезу. Тромбоз развивается обычно на фоне облитери-рующего атеросклероза, эндартериита или как осложнение травмы. При артериальном тромбозе характерным можно считать постепенное, менее острое развитие симптоматики. Это обусловлено лучшими условиями для развития коллатерального кровообращения на фоне хронической недостаточности артериального кровообращения в конечности в результате предшествующих изменений сосуда. Болеют чаще мужчины старше 50 лет, которые обычно отмечают признаки длительного заболевания, свидетельствующие о хронических изменениях артерий. Эмболия может развиться также у больных облитерирующим атеросклерозом и облитерирующим эндартериитом артерий конечностей. Существуют некоторые отличия в тактике и методах хирургического лечения при тромбозе и эмболии, поэтому в неясных для диагностики случаях необходимо применять артерио-графию. Острый ишемический синдром нижних конечностей может возникнуть у больных с расслаивающей аневризмой аорты, распространяющейся до ее бифуркации. У некоторых больных в начальный период специфическая для аневризмы симптоматика может быть относительно слабо выражена. Больные отмечают сильную боль в нижних конечностях с развитием симптомов ишемии, пареза или паралича вследствие нарушения кровообращения спинного мозга. Мы наблюдали 3 таких больных, у которых диагноз расслаивающей аневризмы не был установлен своевременно. Такие наблюдения редкие. Диагноз может быть установлен при целенаправленном исследовании и динамическом наблюдении при условии, если патология своевременно заподозрена. Расслаивающую аневризму аорты необходимо исключить у больных, продолжительное время страдающих артериальной гипертензией. Отсутствие пульсации на периферических артериях является поводом для ошибочного диагноза артериальной эмболии при «синей флегмазии» («phlegmasia coerulea dolens»). Заболевание известно также как «венозная гангрена», «ишемический тромбофлебит», «псевдоэмболический флебит». При синей флегмазии происходит массивный тромбоз венозной системы конечности с тотальной окклюзией ма- гистральных и коллатеральных путей оттока из пораженной конечности (В. С. Савельев с соавт., 1972; Edwards, 1958, и др.). К нарушению венозной гемодинамики быстро присоединяется артериальный спазм, а затем коллапс артериального колена капилляров вследствие резко выраженного отека тканей и высокого трансмурально-го давления, привышающего гидростатическое давление внутри капилляров (Brockman и Vasko, 1966; Snyder с соавт., 1967, и др.). Ишемия с развитием гангрены обусловлена нарушением микроциркуляции. В типичных случаях заболевание начинается острым приступом сильной боли в конечности с онемением стопы и голени и быстро развивающимся диффузным отеком конечности. В отличие от артериальной эмболии при флегмазии кожа конечности, особенно дистальных отделов, синюшная или фиолетовая, резкий отек распространяется до паха. В последующем на коже стопы и голени образуются пузыри, наполненные жидкостью. Дата добавления: 2014-06-28 | Просмотры: 1192 | Нарушение авторских прав |