|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Клиника и диагностикаС 1996 по 2002 год в Иркутском областном центре хирургической инфекции проходили лечение 780 пациентов с нагноительными заболеваниями легких и плевры. Абсцесс (269) и гангрена (98) легкого составили 367 (47 %) случаев. Нужно отметить, что в основном заболевания носили распространенный характер и, как правило, сопровождались осложнениями. Подавляющее большинство пациентов перед госпитализацией уже получали безуспешное лечение длительностью от 4 до 30 дней в городских или районных терапевтических стационарах с диагнозами «Пневмония», «ОРВИ» и др. Мужчины составили большинство - 525 (67 %). Чаще всего страдали лица трудоспособного возраста - 44,3+7,9 лет. Более чем две трети пациентов имели неопределенный социальный статус: без постоянной работы, злоупотребляющие алкоголем. По этой причине доминировал аспирационный механизм развития деструкции в легком, при котором наиболее часто поражаются задние сегменты. При метапневмонических процессах характерна локализация гнойников в базальной пирамиде и средней доле. Посттравматические ОБДЛ наблюдали в 9(2,5 %) случаях. Нагноения обтурационной этиологии встретили у 17 (4,6 %) пациентов. Из них окклюзия бронха была вызвана инородным телом у 4 (1 %), а у 13 (3,5 %) бронхогенной карциномой. Двухсторонние деструктивные поражения легких при сепсисе (гематогенные абсцессы) стафилококковой и стрептококковой этиологии составили 14 (3,8 %) наблюдений. Две трети этих пациентов страдали наркоманией. В 5 (1,3 %) случаях можно было говорить о легочном нагноении, развившемся на фоне иммунодефицитного состояния, вызванного приемом кортикостероидов (бронхиальная астма). ВИЧ-инфицированных пациентов было 6 (1,6%). Заболеваемость ОБДЛ в последние годы изменилась не существенно. Классическое клиническое течение острого абсцесса легкого: до ипосле опорожнения гнойника в бронхиальное дерево, наблюдалось лишь в 20-25 % случаев. При гангрене граница между этими периодами была неотчетливой. Деструктивный инфекционный процесс в легких должен быть заподозрен при недомогании больного, ознобе, фебрильной или гектической температуре тела, сопровождающейся проливными потами, болями в грудной клетке, связанными с дыханием. Могут беспокоить затруднение дыхания, одышка, непродуктивный кашель в начале заболевания или экспекторация гнойной мокроты позднее. Экспекторация мокроты при гангрене легкого значительная, мокрота зловонная, иногда с тканевыми секвестрами, причем это не только продукт распада легочной паренхимы, но результат развития эмпиемы плевры, дренирующейся через множество бронхоплевральных свищей в бронхиальное дерево. Однако перечисленные симптомы обладают невысокой (50 %) специфичностью. Более того, у пожилых людей и пациентов, страдающих иммунодефицитами, признаки воспалительного процесса в легком могут маскироваться. Диагностические методы, применяемые при легочных нагноениях, и их последовательность приведены на рис. 2. Рентгенологическое исследованиеостается основным методом подтверждения диагноза бактериальной деструкции легких. Характерным является одностороннее затемнение с нечеткими границами, полисегментарное, долевое или тотальное. Иногда, еще до прорыва гноя в бронхи на фоне массивного инфильтрата, возникают множественные просветления, связанные со скоплением газа в гнойном субстрате, вызванные анаэробной флорой. Нередко можно наблюдать «провисание» косой или горизонтальной междолевых щелей. Во втором периоде заболевания на фоне инфильтрата начинает определяться полость с уровнем жидкости в случае формирования острого абсцесса легкого. При гангрене легкого, по мере прогрессирования распада мелкие полости сливаются между собой, образуя более крупные, с уровнями жидкости. Последние десятилетия характеризуются активным внедрением методов цифрового медицинского изображения в диагностику легочных нагноений. Лидирующую роль при этом, несомненно, занимает компьютерная томография(КТ), обладающая высокими диагностическими характеристиками. Она, с одной стороны, оказывает неоценимую помощь при дифференциальной диагностике полостных образований легких. С другой, под контролем КТ можно провести биопсию солидных образований легких, дренирование гнойных полостей при внутрилегочном расположении и «трудной» траектории доступа к образованию.
Основные методы исследования Анамнез, осмотр больного, перкуссия, аускультация, пальпация Инструментальные методы исследования Рентгенография Фибробронхоскопия Компьютерная томография Ультрасонография Вентиляционно-перфузионная гаммасцинграфия легких Бронхоартериография Лабораторная диагностика Бактериологическое исследование мокроты, смывов бронхов, содержимого гнойной полости Цитоморфологическая диагностика Исследования в динамике Динамическая (1-3 раза в неделю) рентгенография грудной клетки КТ, УЗС исследования, ФБС -в комплексе с лечебными мероприятиями по показаниям
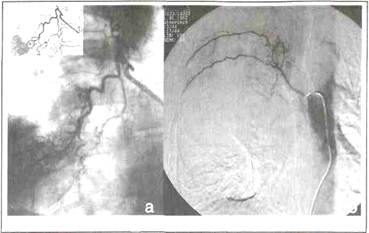
Рис. 2. Диагностический алгоритм при ОБДЛ Значительно позднее в диагностическом арсенале легочной хирургии заняла место ультрасонографическая диапевтика. Несмотря, на то, что воздухсодержащие ткани являются средой плохо проводящей ультразвук, метод все чаще используется при дифференциальной диагностике и лечении гнойно-воспалительных заболеваний грудной стенки, плевральной полости, средостения, субплеврально расположенных образований легкого. Приборы последнего поколения, использующие цифровые технологии формирования и обработки ультразвукового луча еще более увеличивают чувствительность и специфичность метода при легочной патологии (рис. 3). Биопсия солидных образований грудной стенки, плевры, и дренирование полостей, расположенных субплеврально, под ультрасонографическим контролем стала результатом внедрения в клиническую практику высокочастотных датчиков со специальным инструментальным портом. Преимущество этой методики состоит в визуализации иглы или дренажа в ходе манипуляции в режиме реального времени, отсутствии ионизирующего излучения, портативности, возможности выбрать аваскулярную зону для дренирования. Перечень обязательных инструментальных исследований включает бронхоскопию, позволяющую оценить выраженность и характер эндобронхита, исключить опухолевую природу процесса, провести забор материала для бактериологического и цитологического исследования. Помимо диагностических задач, эндоскопические методы играют важную роль в лечебном алгоритме. Бронхоскопия позволяет выполнять многократную санацию трахеобронхиального дерева (ТБД), селективную микротрахеостомию, трансбронхиальное дренирование (деблокирование) полости гнойника, окклюзию свищнесущего бронха и эндоскопическую остановку легочного кровотечения. Весьма ценным диагностическим методом при ОБДЛ, особенно осложненной развитием легочного кровотечения, является бронхиальная артериография. Катетеризация бронхиальной артерии и других ветвей аорты проводится чрезбедренным доступом по методике Сельдингера. Изменения регионарного кровотока при легочных нагноениях не однотипны. При остром абсцессе легкого развивается гиперваскуляризация легочной ткани со значительным увеличением периферических ветвей и интенсивной паренхиматозной фазой контрастирования (рис.4а) Расширение, извитость бронхиально-легочных сообщений характерны для хронического абсцесса. Для гангрены легкого свойственен гиповаскулярный вариант кровоснабжения патологической зоны (рис. 4б). Диагностическая манипуляция при этом исследовании может быть легко трансформирована в лечебную. При легочном кровотечении в большинстве случаев эффективен эндоваскулярный гемостаз. Необратимое прекращение регионарного кровотока достигается введением нерассасывающегося материала - мелкопористого поролона или тефлонового велюра. Манипуляция должна быть завершена установкой катетера в устье бронхиальной артерии для проведения эндоваскулярной регионарной инфузионной терапии (ЭРИТ) продолжительностью до 6-7 суток. Рис. 4. Бронхиальная артериография.
а - при остром абсцессе легкого. Умеренная гиперплазия правого межреберно-бронхиального ствола 1, периферическая гиперваскуляризация, насыщенная паренхиматозная фаза контрастирования; б - при гангрене легкого. Обширная гиповаскулярная зона в бассейне межреберно-бронхиального ствола. Концентрация лекарственных препаратов в зоне поражения при этом может увеличиваться в несколько раз и, следовательно, повышается эффективность медикаментозного лечения. Важную характеристику функционального состояния пораженного легкого можно получить при оценке перфузии легких путем внутривенного введения альбуминовых микросфер, меченных 99тТс. Имеется прямое соответствие объема пораженной легочной ткани зонам пониженного накопления радиофармпрепарата. Бактериологическое исследование должно быть по возможности проведено до начала антибиотикотерапии. Нужно отдавать предпочтение результатам, полученным при заборе материала непосредственно из гнойного очага во время пункции и дренирования по Мональди или при бронхоальвеолярном лаваже. Рутинное исследование мокроты, вследствие контаминации микрофлорой ротоглотки, может дать неверное представление о возбудителях гнойного процесса в легком, особенно при анаэробном его характере. Без использования анаэробных методик культивирования наблюдается высокая частота «стерильных» посевов, маскирующих облигатных анаэробов. Дата добавления: 2015-01-18 | Просмотры: 1035 | Нарушение авторских прав |