|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
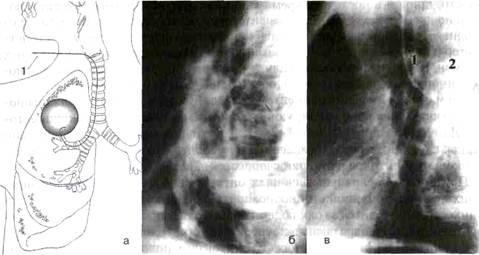
Хирургическое лечение. Согласно алгоритму лечения гангрены и абсцесса легкого (смСогласно алгоритму лечения гангрены и абсцесса легкого (см. рис. 5), показаниями к неотложному хирургическому лечению острых бактериальных деструкции легких является: 1. Распространенная гангрена легкого; 2. Легочное кровотечение, при неэффективности парахирургических методов гемостаза. В настоящее время наиболее признанным при гангрене легкого является выполнение радикального анатомического иссечения некротических тканей - лобэктомии либо пневмонэктомии, под эндотрахеальным наркозом с раздельной интубацией бронхов. В хирургическом арсенале также остаются дренирующие операции, такие как пневмотомия или торакоабсцессотомия и продолжительной санацией ограниченной гангрены (гангренозного абсцесса). (Гостищев В.К. и соавт., 2001) с последующим формированием плевростомы Рис. 6. Микроконикостомия. а - схема проведения: 1 - микроконикостомический катетер; б - гигантский абсцесс 6-го сегмента до наложения микроконикостомы; в - после наложения коникостомы и санации полости гнойника, значительная положительная динамика: 1 - катетер, установленный в бронхе, 2 - тень катетера в устье бронхиальной артерии для проведения ЭРИТ
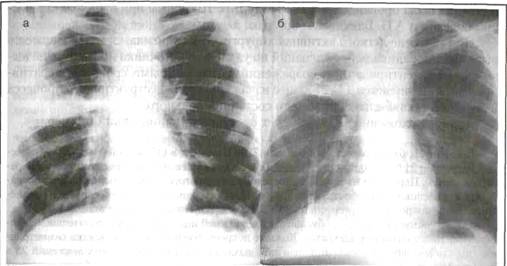
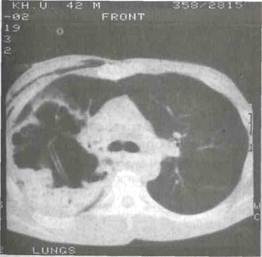
Эти виды операций исторически предшествовали резекционным способам и исчерпывающе описаны в классическом руководстве Бира А., Брауна Г. и Кюммеля Г. (1930). Тактику лечения пациентов с ограниченной гангреной легкого (гангренозный абсцесс), принятую в нашей клинике, демонстрирует следующий клинический пример. Пациент А., 42 лет № истории болезни 2815 поступил в Областной центр хирургической инфекции 31.01.02 года через 4 недели с начала заболевания, которое связывает с переохлаждением и злоупотреблением алкоголя. Переведен из терапевтического отделения ЦРБ, при поступлении предъявлял жалобы на слабость, кашель с отделением незначительного количества слизисто-гнойной мокроты, повышение температуры тела до 38°С, эпизодов кровохарканья не отмечает. Общее состояние тяжелое, обусловлено эндогенной интоксикацией, в сознании, адекватен. Кожный покров бледный. Грудная клетка симметричная, правая половина немного отстает в акте дыхания. Частота дыхательных движений 25 в минуту. При аускультации дыхание с обеих сторон с жестковатым оттенком, ослаблено в верхних отделах справа. Тоны сердца ясные, сокращения ритмичные. АД 110/70 мм рт. ст., ЧСС 98 уд. в мин. Живот мягкий, безболезненный. Печень плотная, по краю реберной дуги, селезенка не увеличена. Диурез адекватный. На рентгенограмме грудной клетки верхняя доля справа представлена полостью с неровными внутренними контурами, тканевыми секвестрами внутри (рис. 7). Произведено дренирование полости по Мональди в 3 межреберье по средней линии, выделилось до 100 мл гноя с секвестрами, при анализе которого выявлен гемолитический стрептококк. При вакуум-аспирации развился синдром «обкрадывания», поэтому произведена окклюзия верхнедолевого бронха с микроконикостомией. На компьютерной томографии - гангрена верхней доли правого легкого (рис.7а). На сцинтиграмме - резкое снижение перфузии верхней доли справа (рис.8б). При ангиографии правая бронхиальная артерия значительно увеличена в размере, извита в области верхней доли. Превентивная окклюзия бронхиальных артерий для профилактики кровотечения. Проводилась санация полости гнойника с применением иммобилизованных протеолитических ферментов, антибактериальная терапия. 14.02. произведена операция - верхняя лобэктомия справа. Верхняя доля уменьшена в размере, плотно сращена с париетальной плеврой. При гистологическом исследовании - гангрена легкого.
Рис. 7. Рентгенограммы пациента А. а - до дренирования; б - после дренирования.
Рис. 8. а - компьютерная томограмма пациента А. после дренирования полости гнойника; б - перфузионная сцинтиграмма.
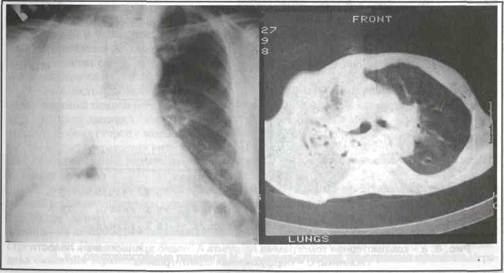
Послеоперационный период протекал без особенностей, дренажи удалены на 2 сутки, кожные швы сняты на 9 сутки. Пациент выписан в удовлетворительном состоянии на 12 сутки. Распространенная гангрена легкого остается одной из самых тяжелых заболеваний легких, при консервативном лечении которой летальность достигает 100 %. Первую успешную пневмонэктомию при нагноении в легком произвел в 1931 году Ниссен. В 1937 году Ринхофф впервые сделал пневмонэктомию с раздельной обработкой элементов корня легкого. В России успешная пневмонэктомия была произведена в 1946 году В.Н. Шамовым при бронхоэктатической болезни и А.Н. Бакулевым при раке легкого. При гангрене легкого активная хирургическая тактика, заключающаяся в выполнении радикальных операций по удалению источника инфекции, не вызывает аргументированных возражений. Оптимальными сроками оперативного лечения является 14-21 день с начала развития деструктивного процесса в легком при стабилизации общего состояния больного. Данное положение иллюстрирует следующий клинический пример. Пациент Н., 64 лет № истории болезни 7226 поступил в Областной центр хирургической инфекции 21.03.02 года через 2 недели с начала заболевания, которое связывает с переохлаждением. Переведен из терапевтического отделения городской больницы. При поступлении его беспокоили слабость, кашель с отделением незначительного количества слизисто-гнойной мокроты, гипертермия до 38°С. Эпизодов кровохарканья не отмечает. Общее состояние тяжелое, обусловлено эндогенной интоксикацией и дыхательной недостаточностью, в сознании, адекватен. Кожные покровы бледные. Грудная клетка симметричная, правая половина немного отстает в акте дыхания. Частота дыхательных движений 28 в минуту. При аускультации дыхание с обеих сторон с жестким оттенком, ослаблено в нижних отделах справа. Тоны сердца глухие, сокращения ритмичные. АД 110/70 мм рт. ст., ЧСС 100 уд. в мин. На рентгенографии грудной клетки (рис. Эа) «темный» правый гемиторакс со смещением средостения, на компьютерной томограмме - деструкция правого легкого (рис.96).
Рис. 9. а - рентгенограмма пациента Н. б - компьютерная томограмма пациента Н
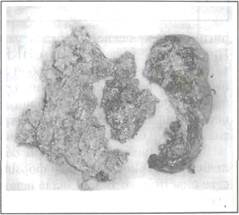
При бронхоскопии выявлены признаки гнойного эндобронхита справа. При ангиографии бронхиальные артерии обычного диаметра, артериовенозные шунты не развиты. Пациенту проводилась эндоваскулярная регионарная антибактериальная, инфузионная терапия, микроконикостомия с санацией бронхиального дерева с применением имозимазы. При перфузионной гамма-сцинтиграфии (рис. 10) функция правого легкого резко снижена. В мокроте определяется Enterobacter и Klebsiella pneumoniae в концентрации 106 КОЕ. С целью профилактики контаминации левого легкого выполнена эндоскопическая окклюзия правого главного бронха. После проведения предоперационной подготовки, коррекции сопутствующей ишемической болезни сердца (стенокардия напряжения 3 функциональный класс) 10.04. выполнена пневмонэктомия справа. Удаленное легкое грязно-серого цвета, плотное, на разрезе множество очагов деструкции (рис. 11). При гистологическом исследовании дооперационный диагноз «гангрена легкого» подтвержден. Операцию завершена дренированием плевральной полости в отлогих точках и установкой Т-образного ирригатора, с помощью которого производили санацию плевральной полости в послеоперационном периоде (рис. 12). Дренажи удалены на 3 сутки, к 5 суткам гемиторакс заполнен до уровня 3 ребра, при пункции получена жидкость коричнево-красного цвета, в которой роста микроорганизмов нет, нейтрофилов до 60 %, осадок незначительный. Кожные швы сняты на 10 сутки. Выписан в удовлетворительном состоянии на 24 сутки.
Дата добавления: 2015-01-18 | Просмотры: 1326 | Нарушение авторских прав |