|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Рентгенография. Рентгенография грудной клетки позволяет получить информацию об анатомических деформациях, т
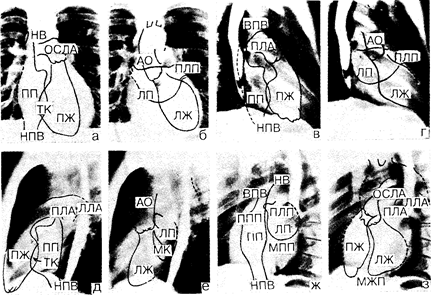
Рентгенография грудной клетки позволяет получить информацию об анатомических деформациях, т. е. об изменении размеров и конфигурации сердца и крупных сосудов, а также информацию о физиологических нарушениях артериального и венозного легочного кровотока и давления в сосудах легких. Расширение камер сердца, как правило, вызывает изменение его размеров и контуров. Гипертрофия миокарда, напротив, часто приводит к утолщению стенки желудочка за счет уменьшения объема его полости. При этом заметно лишь незначительное изменение тени сердца. Хотя в повседневной практике обычно выполняют стандартную рентгенографию грудной клетки в шестифутовых заднепередней и боковой проекциях, более полные сведения о размерах камер и их очертаниях можно получить, делая серии снимков сердца (рис. 179-1). Для выявления кальцификации структур сердца, визуализации перикардиального выпота или утолщения перикарда при наличии эпикардиального жира целесообразно использование интенсификационной флюороскопии, позволяющей получить более четкое изображение, а также зарегистрировать движения рентгеноконтрастных протезов клапанов, определить размеры и движения камер сердца и крупных сосудов. Тень сердца. Труднее всего поддается исследованию правое предсердие. Расширение его, однако, может вызывать появление выпячивания вправо и усиление кривизны правой границы сердца в заднепередней и в левой передней косой проекциях. Правый желудочек лучше всего виден в боковой проекции, при этом его передняя стенка располагается сразу позади нижней трети грудины. По мере расширения правый желудочек оттесняет ткань легких, заполняя и верхнюю часть ретростернального пространства. Дальнейшая дилатация правого желудочка приводит к пассивному смещению остальных камер сердца, в частности левого желудочка.
Рис. 179-1. Переднезадняя (а, б), боковая (в, г), правая передняя косая (д, е) и левая передняя косая (ж, з) проекции сердца, позволяющие определить расположение камер сердца, клапанов и межпредсердной и межжелудочковой перегородок. Обозначения: HB — непарная вена; ВПВ — верхняя полая вена; ПП — правое предсердие; НПВ — нижняя полая вена; ТК — правый предсердно-желудочковый клапан (трехстворчатый клапан); ПЖ—правый желудочек; ОСЛА—основной ствол легочной артерии; ПЛА— правая легочная артерия; ЛЛА — левая легочная артерия; АО—аорта; ЛП—левое предсердие; ПЛП—придаток левого предсердия (ушко); ЛЖ—левый желудочек; МК—левый предсердно-желудочковый клапан (митральный клапан); МЖП—межжелудочковая перегородка; МПП — межпредсердная перегородка; ППП — придаток правого предсердия (ушко). [Из: Р. С. Come (Ed.) Diagnostic Cardiology, с разрешения R. Е. Dinsmore, M. D., and J. В. Lippincot Company.]
Расширение придатка левого предсердия (ушка) может быть заподозрено при регистрации в заднепередней проекции выпячивания, расположенного под легочной артерией. Увеличение просвета левого предсердия лучше всего демонстрируется при получении снимков в боковой или правой передней косой проекции. В этом случае можно увидеть смещение кзади заполненного барием пищевода. Дальнейшее расширение полости левого предсердия сопровождается формированием его второй границы, или «двойной плотности», предлежащей к стенке правого предсердия, образующейся в результате сращивания правой задней границы левого предсердия с правым легким. Следствием этого может быть смещение кзади и вверх левого бронха. Левый желудочек расширяется, как правило, книзу, кзади и влево, что приводит нередко к увеличению кардиоторакального отношения: максимальный диаметр сердца/максимальный внутренний торакальный диаметр, которое в норме не превышает 0,5. Рентгенография грудной клетки является ценным скрининг-методом, или методом первичного обследования больных. В то же время существуют другие способы получения изображения, позволяющие более подробно исследовать отдельные камеры сердца, например эхокардиография.
Сосудистое русло легких. Поскольку диаметр сосудов легких пропорционален интенсивности кровотока в них, то в нормальных условиях сосуды утончаются по направлению от центра к периферии и от участков легких с богатой сосудистой системой к участкам с меньшим кровенаполнением. Усиление кровотока, как, например, при сбросе крови «слева направо», приводит к расширению сосудов, они становятся извитыми. Регионарное или общее снижение кровотока вследствие эмболии сосудов легких, лобарной эмфиземы или сбросе крови справа налево сопровождается уменьшением калибра сосудов. Повышение венозного легочного давления сопровождается периваскулярным отеком в участках легких с богатым кровоснабжением, вызывая нарушение структурной прочности сосудистой стенки и перераспределение кровотока в области легких с исходно незначительным кровотоком. В результате дальнейшего повышения давления развивается интерстициальный отек с появлением пери-бронхиальных манжеток, затемнения прикорневых и периферических отделов легких. Наряду с этим при рентгенологическом обследовании обнаруживается формирование плотных линий (линий Керли Б), располагающихся перпендикулярно плевре и отражающих накопление жидкости в соответствующих междолевых перегородках. В конечном счете может развиться альвеолярный отек легких. Однако промежуток времени между гемодинамическими изменениями и появлением рентгенографических признаков может быть значительным. Легочная артериальная гипертензия вызывает расширение основного ствола легочной артерии и ее центральных ветвей. Если повышение артериального давления в легочной артерии сочетается с повышением легочного артериол'ярного сопротивления, как, например, в случае первичной легочной гипертензии, то дистальные отделы легочных артерий часто оказываются укороченными («обрезанными»). Специальные рентгенографические методы. Цифровая вычитательная ангиография (ЦВА) предлагает компьютерную обработку материала, что позволяет получить изображения высокого разрешения и качества. Изображение интересующей области легкого вычленяется («вычитается») из обзорного снимка после внутривенного, внутрисердечного или внутриаортального введения контрастного вещества. «Вычитание» рентгеноконтрастных теней из мягких тканей и костей позволяет, используя значительно меньшие, чем при обычной ангиографии, дозы контрастного вещества, добиться получения четкого изображения сосудистых структур. Контрастирование сосудистого русла используется при диагностике сосудистых опухолей, эмболии сосудов легких, патологии аорты или периферических, церебральных и почечных артерий. Исследуя сердце, можно оценить желудочковую функцию, выявить наличие внутрисердечных шунтов, врожденных пороков сердца, контролировать проходимость коронарных трансплантатов. Компьютерная томография позволяет получить последовательные изображения той или иной области тела в виде тонких поперечных срезов. Рентгеновские лучи, генерируемые вращающимся источником, регистрируются несколькими расположенными последовательно вокруг пациента детекторами. Толщина срезов контролируется путем измерения затухания рентгеновских лучей, проходящих через ткани. Первично зарегистрированная информация может быть усилена путем отражения лучей от смежных горизонтальных плоскостей, после чего ее можно использовать для построения множества двухмерных проекций. Дополнительное введение контрастного вещества и использование метода электронного накопления позволяют получить изображения сокращающегося сердца с высоким разрешением. При этом отчетливо видны зоны инфаркта и ишемии, аневризмы желудочка, внутрисердечные тромбы, изменения аорты и перикарда, проходимость сосудистых трансплантатов.
Дата добавления: 2015-02-02 | Просмотры: 1211 | Нарушение авторских прав |