 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПО GAMBEE
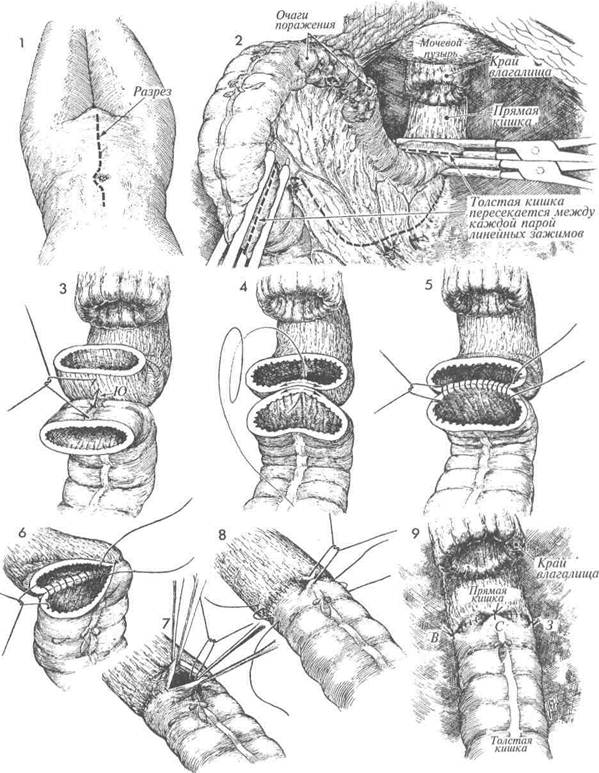
Цель этой операции — резекция ректосигмовид-ного отдела толстой кишки и реанастомозиро-вание толстой и прямой кишок однорядным швом по Гамби. Физиологические последствия. После удаления ректосигмовидного отдела толстой кишки физиологические последствия минимальны. Если пациентка получила курс лучевой терапии на область таза, то до выполнения низкого анастомоза следует на 8—10 недель наложить временную колостому. Если облу- МЕТОДИКА: Во время операции больная может располагаться в двух позициях. При выполнении простой передней резекции с наложением низкого анастомоза ректосигмовидного отдела кишки с имеющимися 10—12 см прямой кишки больную можно оперировать в положении лежа на спине. Если после пересечения осталось менее 10 см прямой кишки, то необходимо изменить положение больной (видоизмененное положение для камнесечения), обнажая промежность для использования аппарата, накладывающего анастомоз «конец в конец». Живот, влагалище и промежность следует предварительно подготовить. В мочевой пузырь вводят катетер Фолея. Брюшную полость вскрывают парамедиальным или срединным разрезом. Выявлена пораженная часть ректосигмовидного отдела толстой кишки. Определен сегмент толстой кишки, который будет резецирован. По краям выбранного участка накладывают два линейных зажима. Хирург пережимает толстокишечные сосуды, производя небольшие отверстия в брыжейке. Желательно сохранить левую ободочно-кишечную артерию, идущую от нижней брыжеечной артерии. Оставшиеся участки брыжейки пересекают ножницами. Сегмент толстой кишки с брыжейкой удаляют. После завершения мобилизации нисходящей ободочной кишки и подведения ее без натяжения к прямой кишке на брыжеечные края синтетической рассасывающейся нитью накладывают шов Лемберта. 330 чение таза не производилось, и до операции была произведена тщательная подготовка кишечника, то разгрузочную колостому можно не накладывать. Предупреждение. Необходимо производить достаточную мобилизацию нисходящего отдела толстой кишки и даже, если потребуется, селезеночного угла и поперечной ободочной кишки, чтобы толстая кишка достигала прямой кишки без натяжения. Анастомоз, сформированный с натяжением, не будет хорошо заживать. Узловыми швами синтетической рассасывающейся нитью 3/0 начинают накладывать однорядного шва по методике Гамби. Проколы выполняют через стенки прямой и толстой кишок; узлы оставляют внутри просвета (см. Раздел 8, стр. 351).
и 6 Продолжают формирование ана-стомоза справа и слева по окруж- ности кишки. Последние швы необходимо накладывать по типу «близко-далеко» с вворачиванием стенок, как описывалось в Разделе 8, стр. 351, Рис. 15. Несколько швов Лемберта синтетической рассасывающейся нитью 3/0 накладывают вокруг анастомоза для снятия натяжения. Изображен сформированный анастомоз со швами, наложенными по кругу кишки: на «западе» (3), «севере» (С) и «востоке» (В). Если имеется край влагалища после выполненной гистерэктомии, то удобно подвести закрытый аспирационный дренаж. До нормализации функции кишечника вводят назогастральный зонд с низкой активной аспирацией.
331
Дата добавления: 2014-12-11 | Просмотры: 912 | Нарушение авторских прав |

 НАЛОЖЕНИЕ НИЗКОГО АНАСТОМОЗА МЕЖДУ ТОЛСТОЙ И ПРЯМОЙ КИШКАМИ СШИВАЮЩИМ
НАЛОЖЕНИЕ НИЗКОГО АНАСТОМОЗА МЕЖДУ ТОЛСТОЙ И ПРЯМОЙ КИШКАМИ СШИВАЮЩИМ