|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
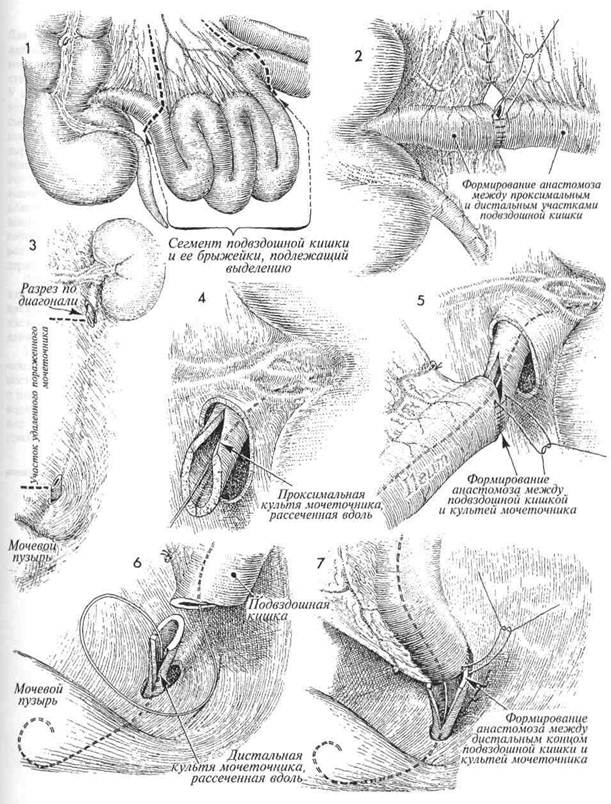
ЗАМЕЩЕНИЕ УЧАСТКА МОЧЕТОЧНИКА УЧАСТКОМ ПОДВЗДОШНОЙ КИШКИВ ряде случаев приходится удалять значительный участок мочеточника из-за его лучевого поражения и/или хронического воспаления. После такой операции не стоит пытаться соединить с мочевым пузырем суженный, облученный и воспаленный участок мочеточника. В таких случаях при условии, что имеется относительно здоровая почка, есть возможность выполнить три различные реконструктивные операции: 1) чрескожную не- фростомию; 2) трансуретероуретеростомию; или 3) заместить участок мочеточника участком подвздошной кишки (уретероилеонеоцистостомию). Последняя операция имеет преимущество, так как используются чистые, необлученные ткани. Физиологические последствия. Основные изменения состоят в устранении обструкции мо- МЕТОДИКА: 1 Выбирают сегмент терминального отдела подвздошной кишки. До рассечения киш-ки внимательно, с просвечиванием изучают сосудистую сеть брыжейки. Разрез выполняют в малососудистой зоне Трейтца, медиаль-нее a. ileocolica. Этот отдел кишечника не является единственно возможным вариантом; можно использовать сегмент проксимального отдела подвздошной кишки или даже дисталь-ный отдел тощей кишки. С помощью швов или скобок накладывают анастомоз между участками подвздошной кишки. Иссечен весь пораженный мочеточник. На данном рисунке показаны культи мочеточников, исходящие из почечной лоханки и из мочевого пузыря. Хирург должен без колебаний выполнять цистостомию и полностью иссекать пораженный мочеточник, если это необходимо. Проксимальный участок мочеточника вскрыт продольным разрезом для предотвращения радиальной контрактуры в области анастомоза. Эластичный двухсторонний J-образный катетер одним концом введен в почечную лоханку. четочника и спасении почки. Потеря участка подвздошной кишки длиной 10-15 см не имеет значительных последствий. Если приходится удалять больший участок кишки, то в дальнейшем следует постоянно принимать витамин В12. Предупреждение. Необходимо удалить весь пораженный участок мочеточника. Вверху участок подвздошной кишки можно соединить непосредственно с почечной лоханкой, а внизу — с мочевым пузырем. Зачастую в этом нет необходимости, поскольку проксимальный отдел мочеточника обычно не попадает в зону облучения и остается нормальным. Как и при всех предшествующих операциях, в мочеточник следует ввести эластичный катетер с J-образными концами. Сегмент подвздошной кишки подведен на нужную позицию. Мочеточниковый катетер другим J-образным концом введен в просвет кишки. Узловыми рассасывающимися синтетическими швами сформирован анастомоз между мочеточником и подвздошной кишкой. Эластичный катетер проведен вниз по кишке до мочевого пузыря. Показано формирование анастомоза между кишкой и дистальным отделом мочеточника. Катетер стоит в нужном месте. К области анастомоза необходимо подвести ас-пирационный дренаж. Как дренаж, так и катетер можно удалить через 2-3 недели. 168
169 Дата добавления: 2014-12-11 | Просмотры: 1045 | Нарушение авторских прав |