|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
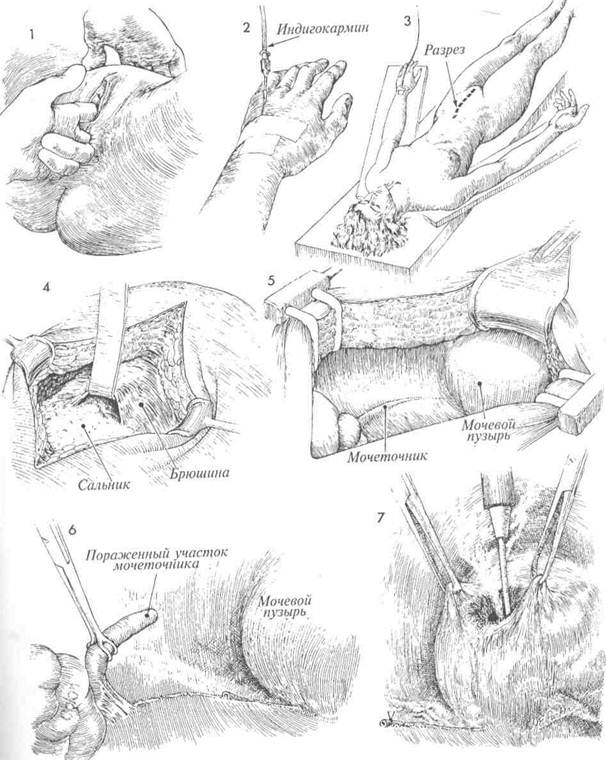
И С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА МОЧЕВОГО ПУЗЫРЯРеимплантация мочеточника в мочевой пузырь необходима в случаях врожденной патологии, при повреждении мочеточника во время хирургической операции, при облучении. Если имеется полная обструкция мочеточника, то следует прибегнуть к наложению чрескожной пункционной нефростомы, а хирургическую пластику отложить до достижения оптимальных условий для операции. С каждым часом полной обструкции почка повреждается все сильнее. Во время операции крайне важно: 1) полностью мобилизовать мочевой пузырь, чтобы предотвратить натяжение в области анастомоза; 2) оставить в мочеточнике мягкий постоянный катетер на 10—14 дней; 3) хорошо дренировать область имплантации, чтобы предотвратить развитие мочевого асцита; 4) тщательное послеоперационное цистоскопическое обследование с внутривенной пиелографией. Физиологические последствия. Если возможно, мочеточник имплантируют непосредственно в мочевой пузырь, а если это невозможно, то из лоскута мочевого пузыря формируют трубку, которую анастомозируют с мочеточником приблизительно на уровне входа в малый таз. МЕТОДИКА: Пересадка мочеточника в мочевой пузырь 1 До начала операции следует выполнить тщательное исследование органов малого таза. До начала операции следует ввести внутривенно 2 мл индигокармина, который будет служить маркером, позволяя быстрее обнаруживать мочеточник среди анатомически смещенных тазовых органов. Если требуется распознать, является ли обнаруженная трубчатая структура мочеточником или кровеносным сосудом, следует прибегнуть к пункции данного образования иглой 21-го калибра на шприце 5 мл. Полученное синее содержимое с индигокармином подтвердит, что обнаружен мочеточник. Пациентка лежит на спине. Выполняют нижнюю срединную лапаротомию. Брюшная полость вскрыта. Сальник и кишечник отграничены от полости малого таза. 146 Способы проведения мочеточника через стенку мочевого пузыря для предотвращения мочевого рефлюкса до сих пор обсуждаются. В ряде случаев рефлюкс мочи и сопутствующая ему инфекция мочевых путей могут вызывать патологические изменения в верхних отделах мочевыводящих путей. Однако следует отметить, что у взрослых пациентов рефлюкс наблюдается редко, поскольку они обычно не имеют врожденной нейромышечной аномалии стенок мочеточника. Данная проблема свойственна детям и подросткам, имеющим такого рода аномалии. Предупреждение. Хирург должен быть уверен, что мочеточник может быть пересажен без натяжения. Следует сформировать анастомоз по принципу «слизистая к слизистой». Через анастомоз необходимо провести постоянный катетер так, чтобы один его конец находился в мочевом пузыре, а другой в почечной лоханке. Лоскут мочевого пузыря должен иметь достаточную ширину у основания, чтобы обеспечивать достаточное кровоснабжение лоскута до самой его вершины. Париетальную брюшину над мочеточником рассекают в области бифуркации общей подвздошной артерии. Выделение мочеточника продолжают в глубину малого таза, пока не будет найден измененный участок мочеточника. Измененный участок мочеточника иссекают. Дистальный его конец перевязывают синтетической рассасывающейся нитью 0. Проксимальный участок мочеточника очень осторожно выделяют из своего ложа, при этом надо стараться не повредить оболочку мочеточника, которая очень важна для обеспечения кровоснабжения. Мобилизуют мочевой пузырь. Для этого за лонным сочленением вскрывают пространство Ретциуса, стенки пузыря отсе-паровывают вверх таким образом, чтобы участок задней стенки можно было соединить с проксимальным участком мочеточника, подготовленного для пересадки. Дно мочевого пузыря приподнимают на зажиме, и с помощью элект-рокаутера в стенке пузыря создают отверстие.
147 Дата добавления: 2014-12-11 | Просмотры: 902 | Нарушение авторских прав |