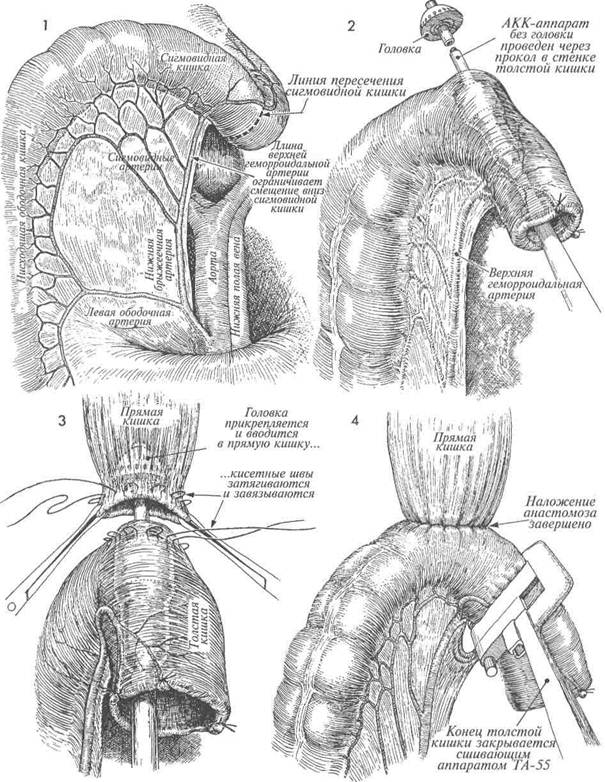
|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
АППАРАТОМ. На сагиттальном разрезе показаны соединенные прямая и толстая кишки
(ОКОНЧАНИЕ)
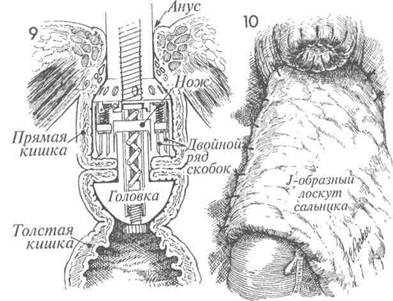
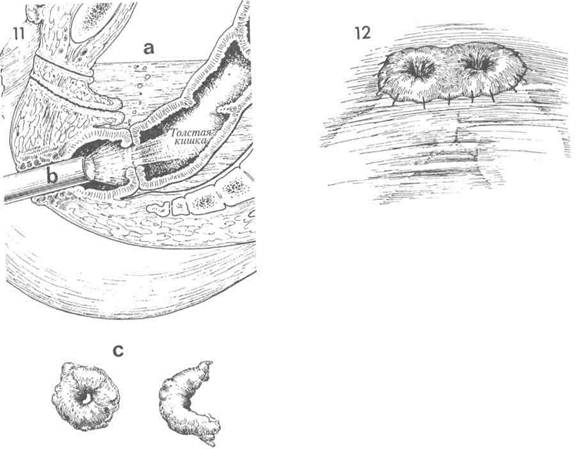
На сагиттальном разрезе показаны соединенные прямая и толстая кишки. Сшивающий аппарат заряжен двумя рядами скобок, которые пройдут через ввернутые края кишок. После этого циркулярный скальпель внутри аппарата отсечет лишнюю ввернутую часть кишок. Хирург вновь поворачивает крыльчатую гайку аппарата. Вращающими движениями аппарат медленно извлекают из пациентки через вновь созданный анастомоз. 10 Если имеется жизнеспособный саль- ник, его J-образный лоскут низводят в таз для укрытия анастомоза. 11 На сагиттальном разрезе изображен таз после завершения наложения анасто- моза АКК-аппаратом. Полость таза заполнена стерильным солевым раствором (а), и стерильный сигмоидоскоп введен через анус до уровня анастомоза (Ь). Осматривают вход в анастомоз. Если имеется дефект, то он будет замечен. В прямую кишку нагнетают небольшое количество воздуха. Скобочный анастомоз не должен пропускать воздух. При наличии дефекта анастомоза хирург заметит пузырьки воздуха на поверхности солевого раствора. АКК-аппарат демонтируют, и из него удаляют два кольцевидных участка ткани прямой и толстой кишок (с). Они обязательно должны быть целостными и иметь кольцевидную форму. Если кольцо разомкнуто, это свидетельствует о дефекте анастомоза. В таком случае анастомоз следует разобщить и наложить вновь или тщательно ушить дефект. 2 Если до операции производилось об-лучение таза, то в подходящем месте накладывают защитную разгрузочную трансверзостому. 338
339
Если кровоснабжение проксимального отдела толстой кишки недостаточное из-за лучевой терапии или наличия воспалительного процесса в кишечнике, при наложении анастомоза между толстой и прямой кишками существует опасность развития ишемии. В данном случае очень важно, чтобы сигмовидная кишка была достаточной длины и наложение анастомоза не вызвало повреждения верхней геморроидальной артерии, отходящей от нижней брыжеечной артерии. Если обе эти артерии повреждены, то недостаток кровоснабжения нисходящей ободочной и сигмовидной кишок компенсируется за счет средней толстокишечной артерии при целостности краевой артерии толстой кишки. А если имеется вероятность повреждения краевой артерии в результате облучения или воспаления, то существует опасность развития ишемии части толстой и сигмовидной кишок. МЕТОДИКА: Изображены анатомия и брыжеечное кровоснабжение нисходящей ободочной и сигмовидной кишок. Резекцию проксимальной части сигмовидной кишки выполняют ниже верхней геморроидальной артерии, если это возможно. К сожалению, уровень резекции может диктоваться распространенностью патологического процесса. Верхняя резекция завершена. АКК-аппа-рат с отделенной головкой введен через открытый конец сигмовидной кишки. Стержень аппарата после острого рассечения выведен через противобрыжеечный край кишки. На него надевают головку. Кисетные швы накладывают вокруг культи прямой кишки, противобрыжеечного края сигмовидной кишки и затягивают в месте выхода стержня. 340 Предупреждение. Чтобы избежать натяжения анастомоза, необходимо мобилизовать нисходящий отдел толстой кишки на достаточном протяжении. Иногда ради этого приходится жертвовать терминальной ветвью верхней геморроидальной артерии. Для обеспечения кровоснабжения терминального отдела толстой кишки и анастомоза следует, насколько это возможно, уделять внимание сохранению сигмовидных ветвей нижней брыжеечной артерии. После наложения анастомоза АКК-аппа-ратом для подтверждения отсутствия дефектов анастомоза хирург должен выполнить три стандартных обследования: 1) ввести через анус стерильный сигмоидоскоп и тщательно визуально обследовать анастомоз; 2) в прямую кишку ввести небольшое количество воздуха, а полость таза заполнить стерильным солевым раствором; появление пузырьков воздуха свидетельствует о дефекте; и 3) провести ревизию двух циркулярных срезов кишок, удаленных из АКК-аппарата. Во время резекции излишков сигмовидной кишки дистальнее накладываемого АКК-ап-паратом анастомоза хирург должен убедиться, что при наложении ТА-55 аппарат не пройдет через верхнюю краевую артерию или одну из ее ветвей. Поворачивают крыльчатую гайку, затем смыкают рукоятки аппарата, завершая формирование анастомоза. Обязательно находят терминальные ветви верхней геморроидальной артерии. Тупым инструментом в брыжейке создают небольшое отверстие. Через него вводят аппарат ТА-55 и охватывают им излишнюю часть сигмовидной кишки. ТА-55-аппарат срабатывает, и избыточный участок кишки удаляется. По возможности следует располагать ТА-55 аппарат дистальнее верхней геморроидальной артерии. Однако для достаточной мобилизации толстой кишки иногда приходится жертвовать терминальными ветвями верхней геморроидальной артерии. Создать анастомоз без натяжения важнее, чем сохранить артериальные ветви.
341 Дата добавления: 2014-12-11 | Просмотры: 948 | Нарушение авторских прав |


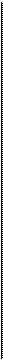
 ПЕРЕДНЯЯ РЕЗЕКЦИЯ ТОЛСТОЙ КИШКИ С НИЗКИМ АНАСТОМОЗОМ ПО STRASBOURG-BAKER
ПЕРЕДНЯЯ РЕЗЕКЦИЯ ТОЛСТОЙ КИШКИ С НИЗКИМ АНАСТОМОЗОМ ПО STRASBOURG-BAKER Метод Strasbourg-Baker подразумевает наложение анастомоза «бок в конец» между сигмовидной кишкой и культей прямой кишки без выключения из кровоснабжения нижней брыжеечной артерии. Он также обычно используется для сохранения передней геморроидальной артерии. Анастомоз по Strasbourg-Baker можно формировать ручным швом или с использованием современного сшивающего аппарата (АКК).
Метод Strasbourg-Baker подразумевает наложение анастомоза «бок в конец» между сигмовидной кишкой и культей прямой кишки без выключения из кровоснабжения нижней брыжеечной артерии. Он также обычно используется для сохранения передней геморроидальной артерии. Анастомоз по Strasbourg-Baker можно формировать ручным швом или с использованием современного сшивающего аппарата (АКК).