 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
РЕЗЕКЦИЯ ТОНКОЙ КИШКИ С НАЛОЖЕНИЕМ АНАСТОМОЗА «КОНЕЦ В КОНЕЦ» ПO GAMBEE(ПРОДОЛЖЕНИЕ)
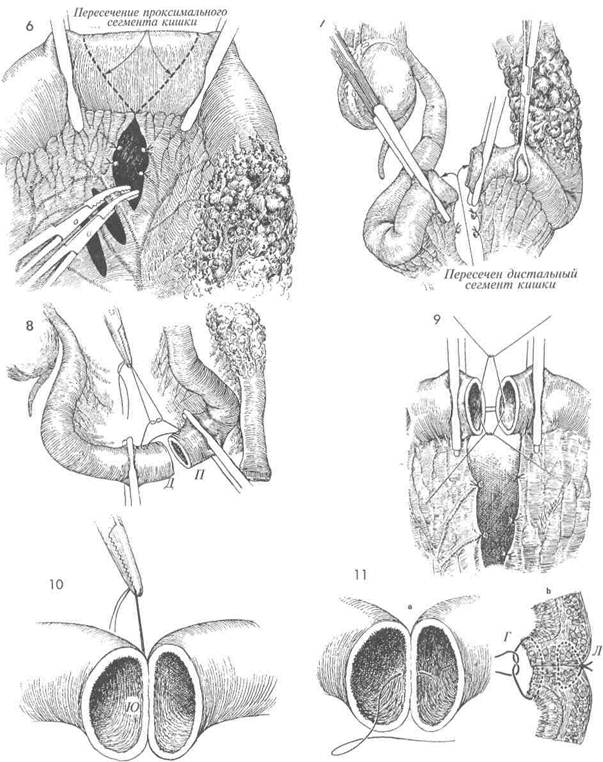
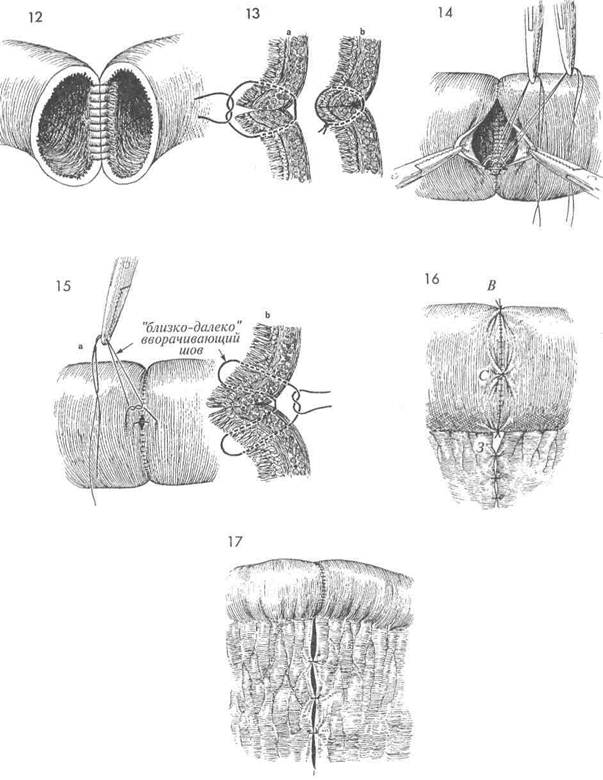
Пока хирург создает маленькие отверстия в бессосудистых участках брыжейки вдоль линии разреза, ассистент удерживает резецируемую кишку. Мелкие сосуды пережимают и перевязывают дексоновой нитью. Следует отметить, что рассечение кишки предпочтительнее выполнять по косой линии, чем по перпендикулярной. Кровоснабжение тонкой кишки таково, что при перпендикулярном пересечении питающей ее сосудистой аркады наступает ишемия противобрыжеечного кишечного края. Вторая причина, определяющая этот выбор, заключается в том, что при косом разрезе формируется анастомоз большего диаметра и уменьшается число случаев сужения просвета. Кишку пересекают. Пораженный участок прошивают хирургическим сшивающим аппаратом ТА-55 и отделяют от здоровых участков терминального отдела подвздошной кишки и слепой кишки. Пораженный участок смещают в сторону, а здоровый проксимальный сегмент (П) подвздошной кишки низводят для ана-стомозирования к ее здоровому дистальному сегменту (Д). Первым шагом при формировании этого анастомоза является наложение шва Ламбера дексоновой нитью 3/0 через брыжеечный край кишки на расстоянии приблизительно 1 см от края слизистой. Цель этого шва — снять напряжение с линии будущего шва и удержать кишку в непосредственной близости для последующего анастомозирования. Сейчас кишка готова для наложения анастомоза по Gambee. Метод Gambee Последовательность наложения анастомоза по Gambee отображена на рисунках 10—17. 0 Первым шагом метода Gambee явля- ется наложение шва на брыжеечный край кишки, как было отмечено на рисунке 8. Этот шов отмечается здесь как «южный» (Ю). 11 Метод Gambee состоит в наложении анастомоза двухрядным послойным швом; все узлы завязывают в просвет кишки. Рисунок b — это поперечный разрез рисунка а. Отметим, что начальный шов Lembert (Л) накладывают на брыжеечный край кишки, и после завязывания он подворачивает слизистую оболочку. Шов Gambee (Г) накладывают через слизистую: вкол изнутри кишки и выкол на серозной поверхности, затем вкол на серозной поверхности противоположной стороны, через всю толщу стенки кишки, и выкол на слизистой оболочке. При завязывании шва края кишки продолжают подворачиваться. 348
349
(ОКОНЧАНИЕ)
13 На поперечном разрезе изображен путь шва Gambee. На рисунке а вид- но, как шов входит со стороны слизистой оболочки, проходит всю толщу стенки кишки, выходит со стороны серозной поверхности и обратно входит через серозную поверхность противоположного сегмента кишки, проникает через стенку кишки и выходит со стороны слизистой. На рисунке b шов Gambee завязан с узлом в просвете кишки, с тенденцией к вворачиванию стенок анастомоза. 14 Процесс формирования шва охватил уже почти всю окружность кишки. 15 Когда остается дефект кишки около 5 мм, необходимо накладывать вво-рачивающий шов типа «близко-далеко». На рисунке а показано место наложения этого вворачивающего шва. Когда его завязывают, он эффектно вворачивает всю линию шва. Рисунок b — это поперечный разрез вворачивающего шва типа «близко-далеко», показывающий технику наложения шва в деталях. Отметим, что вворачивающий шов типа «близко-далеко» — единственный в методе Gambee, который предпочтительнее завязывать на серозной поверхности кишки, чем на слизистой. Шов начинают накладывать через серозную поверхность одного сегмента кишки, приблизительно в 1 см от края. Он проникает через всю толщу кишки и выходит на слизистой оболочке, приблизительно в 1 см от края. И сразу же шов накладывают обратно, через всю толщу кишки этого же сегмента, в 3 мм от края на слизистой оболочке кишки, с выколом на серозной поверхности. Это «близкие» и «далекие» точки данного шва. Затем шов накладывают через ближний край противоположного сегмента кишки на расстоянии 3 мм от его края, прокалывают всю толщу стенки кишки и выкалывают на слизистой оболочке. Иглу сразу же направляют обратно через слизистую в 1 см от края, прокалывают всю стенку кишки и выкалывают на серозной поверхности приблизительно в 1 см от края кишки. При завязывании шва вворачивается весь анастомоз.
6 Четыре шва Ламбера, уменьшающих натяжение, накладывают дексоновой нитью 3/0 на «севере» (С), «востоке» (В) и «западе» (3) кишки. Эти швы еще больше вворачивают анастомоз и снимают натяжение линии швов, улучшая заживление. 7 Для предупреждения развития внут-ренней грыжи брыжейку тонкой киш- ки ушивают узловыми швами синтетической рассасывающейся нитью 3/0. 350
351
Мы предпочитаем чаще использовать обходной анастомоз «конец в конец» с формированием слизистой стомы, чем анастомоз «бок в бок». Хотя анастомоз типа «бок в бок» эстетически более приемлем для пациента, он часто приводит к рецидивирующей непроходимости и образованию стойкого свища ввиду отсутствия изоляции пораженного участка тонкой кишки. Методика наложения обходного анастомоза «конец в конец» или «конец в бок» требует формирования наружной слизистой стомы, которая продуцирует малое количество слизи, имеет низкую частоту непроходимости и в конечном итоге закрывается. Физиологические последствия. Благодаря этой операции целостность кишечника восстанавливается, и пациент снова получает возможность питаться через рот. Однако с потерей терминального отдела подвздошной кишки может нарушиться всасывание жирорастворимых витаминов и высокомолекулярных жиров, и у пациенток возникает послеоперационная диарея. Проявление этих нежелательных побочных эффектов может быть уменьшено подбором соответствующей диеты. Витамины, в частности В12, можно вводить парентерально или принимать внутрь в терапевтических дозах, как витамины А, Д, Е и К, которые будут всасываться в проксимальном отделе тонкой кишки. Слизистая стома может успешно осуществлять дренирующую функцию до тех пор, пока в этом будет необходимость. В первый месяц после операции слизистое отделяемое обычно незначительное и большинство больных носит поверх слизистой стомы только маленькую марлевую повязку. Предупреждение. Мы установили, что не имеет значения, какой сегмент пораженной кишки используется для выведения наружной стомы. С физиологической точки зрения целесообразнее использовать перистальтический конец. Но если для выведения перистальтического конца кишки требуется дополнительное выделение, то для формирования стомы с равным эффектом можно использовать и антиперистальтический конец. С особой осторожностью следует обеспечивать целостность сосудов терминального отдела подвздошной кишки. Кровоснабжение последних 10 см подвздошной кишки ненадежно. Особое значение это имеет у пациентов, перенесших тотальное облучение таза. При наличии сомнений в достаточности кровоснабжения конечного отдела подвздошной кишки следует наложить илеоасцендоанастомоз, а не илеоилеоа-настомоз. 353 Дата добавления: 2014-12-11 | Просмотры: 1153 | Нарушение авторских прав |


 РЕЗЕКЦИЯ ТОНКОЙ КИШКИ С НАЛОЖЕНИЕМ АНАСТОМОЗА «КОНЕЦ В КОНЕЦ» ПО ГАМБИ (GAMBEE)
РЕЗЕКЦИЯ ТОНКОЙ КИШКИ С НАЛОЖЕНИЕМ АНАСТОМОЗА «КОНЕЦ В КОНЕЦ» ПО ГАМБИ (GAMBEE) 12 Каждый последующий шов Gambee накладывают на расстоянии около 3 мм от предыдущего.
12 Каждый последующий шов Gambee накладывают на расстоянии около 3 мм от предыдущего.


 ФОРМИРОВАНИЕ ОБХОДНОГО ИЛЕОИЛЕОАНАСТОМОЗА И СЛИЗИСТОЙ СТОМЫ
ФОРМИРОВАНИЕ ОБХОДНОГО ИЛЕОИЛЕОАНАСТОМОЗА И СЛИЗИСТОЙ СТОМЫ В ряде случаев непроходимость и/или свищ тонкой кишки возникают в результате тотального облучения таза и/или злокачественного поражения органов тазовой полости. В данной ситуации формирование обходного анастомоза и слизистой стомы предпочтительнее резекции кишки. После резекции тонкой кишки у пациентов часто наблюдаются: (1) рецидивирующая обструкция тонкой кишки на участках образования спаек между анастомозом и местами иссечения тканей в пределах малого таза или (2) рецидивирующий свищ в месте анастомоза, или (3) плохое заживление случайных множественных повреждений тонкой кишки, возникших во время операции.
В ряде случаев непроходимость и/или свищ тонкой кишки возникают в результате тотального облучения таза и/или злокачественного поражения органов тазовой полости. В данной ситуации формирование обходного анастомоза и слизистой стомы предпочтительнее резекции кишки. После резекции тонкой кишки у пациентов часто наблюдаются: (1) рецидивирующая обструкция тонкой кишки на участках образования спаек между анастомозом и местами иссечения тканей в пределах малого таза или (2) рецидивирующий свищ в месте анастомоза, или (3) плохое заживление случайных множественных повреждений тонкой кишки, возникших во время операции.