|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВЛАГАЛИЩНАЯ ЭКСТИРПАЦИЯ МАТКИ(ПРОДОЛЖЕНИЕ)
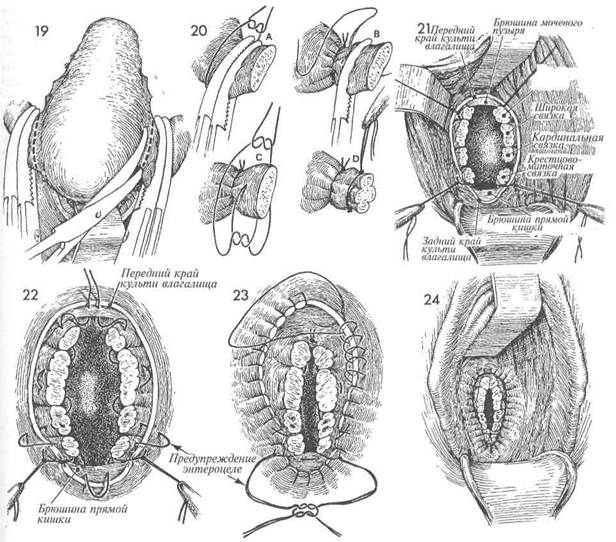
9 Два больших изогнутых зажима на-кладывают на вьщеленный пучок, со- стоящий из маточной трубы, круглой и яичниковой связок; пучок пересекают вблизи дна матки. 20 Образовавшуюся культю лигируют дважды. На рис. А показано, что пер-вая лигатура является простым обвязыванием культи синтетической рассасывающейся нитью 0. Лигатуру накладывают сразу за вторым зажимом, который до завязывания снимают; лигатура располагается на пережатом участке. Остающийся первый зажим в момент завязывания лигатуры на короткое время приоткрывают и затем вновь закрывают, что позволяет плотно связать все структуры, входящие в эту культю. На рис. В показано наложение второй фиксирующей лигатуры с прошиванием культи в средней ее части. На рис. С видно, что лигатуру завязывают по обеим сторонам культи до снятия остающегося зажима. На рис. D культя полностью лигирована и концы второй лигатуры взяты на зажим. 21 Передний и задний ретракторы удале- заднее зеркало. Переднюю стенку влагалища приподнимают коротким ретрактором; при этом лучше видны края культи влагалища. Одновременно становится видимой вся лигированная широкая связка — от культи маточной трубы, круглой и яичниковой связок спереди, до культи крест-цово-маточной связки сзади. В брюшную полость вводят марлевый тампон, которым отводят яичники, маточные трубы и кишечник, что улучшает обзор структур широкой связки. Культи всех вышеперечисленных структур еще раз осматривают для оценки гемостаза. Если обнаруживается кровоточащая культя или часть ее, на место кровотечения накладывают гемостатический зажим, а затем шов-лигатуру. Лучше, если в этот шов захватывают ткани на конце зажима и край слизистой влагалища. Если кровоточащий участок достаточно велик, то всю культю широкой связки можно обшить непрерывным швом синтетической рассасывающейся нитью 0, одновременно соединяя ее с краем слизистой влагалища. Накладывать гемостатический шов надо с осторожностью, не глубже первичных швов, чтобы не повредить мочеточник. Край брюшины, покрывающей мочевой пузырь, находят путем взятия на зажим передней стенки влагалища и постепенного подтягивания стенки мочевого пузыря вниз во влагалище. 22 Перитонизация малого таза путем наложения кругового кисетного шва является вторым шагом в подвеши- 236 вании культи влагалища. Шов начинается у переднего края брюшины и культи маточной трубы, круглой и яичниковой связок. После подшивания этой культи к краю влагалища шов-держалку на ней можно срезать. Затем продолжают накладывать шов вниз до культей кардинальной и крестцово-маточной связок, которые соединяют с краем влагалища, чтобы обеспечить его дополнительную поддержку. Далее шов переходит на брюшину заднего дугласова пространства, которую подшивают одним-дву-мя стежками. Теперь шов переходит на противоположную сторону, причем нить проводят со стороны внутренней поверхности культи крестцово-маточной связки наружу через слизистую влагалища. Швы-держалки на культях крестцо-во-маточных связок не срезают, так как они понадобятся в дальнейшем. Шов продолжают накладывать вверх, захватывая культю маточной трубы, круглой и яичниковой связок. Шов-держалку на ней срезают. Последние витки шва накладывают на край брюшины, покрывающей мочевой пузырь. После затягивания кисетного шва весь малый таз оказывается перитонизиро-ванным, а культи широкой связки ретропери-тонизированными. 23 Просвет культи влагалища оставля- ют открытым для оттока выделений и предотвращения послеоперационного абсцедирования в малом тазу. Закрывающий край культи влагалища непрерывный об-вивной шов синтетической рассасывающейся нитью 0 начинают накладывать с позиции, соответствующей 12 часам, и продолжают по краю влагалища до культей крестцово-маточной и кардинальной связок, которые еще раз прошивают и фиксируют к культе влагалища (это третий этап подвешивания культи). Те же действия выполняют и с противоположной стороны. Далее шов продолжают вверх, до места его начала, завершая закрытие края культи. Два шва-держалки на культях крестцово-маточных связок связывают между собой, закрывая тем самым заднее дугласово пространство и уменьшая вероятность возникновения энтероцеле. 24 Завершая операцию, следует осмот- реть верхние отделы влагалища для оценки гемостаза. Мы предпочитаем катетеризировать мочевой пузырь в конце операции, а не в начале, так как наполненный мочевой пузырь лучше виден и вероятность его ранения меньше. Катетер в пузыре оставлять не следует, как не следует и вводить во влагалище никакие тампоны. Антибиотикотерапию необходимо начинать еще до операции.
237 Дата добавления: 2014-12-11 | Просмотры: 1092 | Нарушение авторских прав |