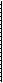|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
И СЛИЗИСТОЙ СТОМЫ(ОКОНЧАНИЕ)
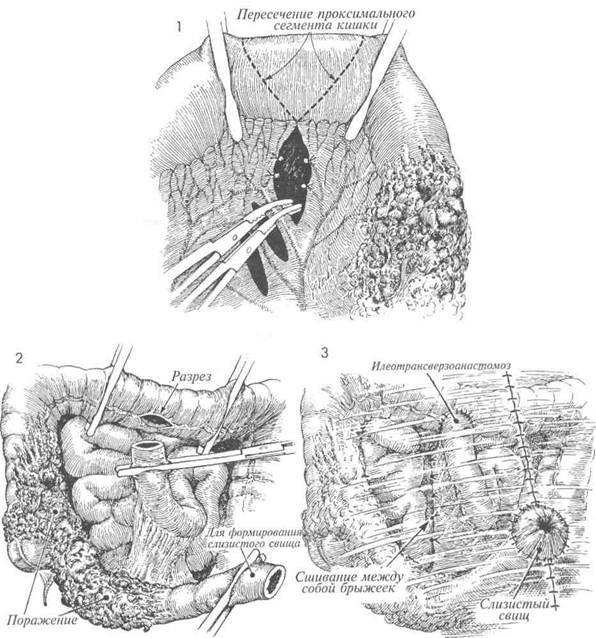
Первые 4 этапа формирования обходного иле-оилеоанастомоза такие же, как и при резекции тонкой кишки. 1 Доступ в брюшную полость осуществляют нижним срединным разрезом с обходом пупка. Устанавливают приводящую и отводящую петли кишки, связанные с пораженным сегментом. В большинстве случаев приводящая петля чрезмерно раздута, потому что у многих больных имеется частичная непроходимость, даже при образовании илеовагинального свища. Отводящая петля будет меньших размеров и обычно прослеживается в илеоцекальной области без значительного выделения. Самостоятельного значения этот этап операции не имеет, однако, если хирургу необходимо осмотреть петли всего кишечника, это следует сделать до наложения обходного анастомоза. Расширенный проксимальный сегмент приводящей кишки выводят в рану на кишечных зажимах, на значительном расстоянии от пораженного сегмента. Обычно это место, которое не требует вскрытия кишки в полости малого таза. Брыжейку кишки рассекают, а сосуды пересекают на зажимах и перевязывают. Кишку пересекают в косом направлении. Дистальный сегмент выводят в рану таким же образом, брыжейку пересекают, а сосуды перевязывают. Кишку пересекают в косом направлении. Пораженный сегмент кишки остается фиксированным в полости таза. Некоторые хирурги предпочитают обрабатывать оба конца пораженного сегмента кишки как двойную слизистую стому. Мы не считаем это целесообразным, тем более что многочисленные стомы на передней брюшной стенке, с эстетической точки зрения, только добавляют проблем пациентам. Конец пораженного сегмента оставляют в нижнем этаже брюшной полости и таза и закрывают сшивающим аппаратом или синтетическим рассасывающимся швом по Gambee. Или перистальтический, или антиперистальтический конец закрывают, а свободный противоположный конец выводят в виде слизистой стомы. 354
Проксимальный (П) и дистальный (Д) сегменты здоровой кишки анастомози-руют, как описано в разделе о резекции тонкой кишки по Gambee, или с помощью сшивающего аппарата, как описано в гл. 7. Отметим, что пораженный сегмент кишки закрывают сшивающим аппаратом и оставляют в пределах таза. Таким образом, условия для наложения нового анастомоза создаются без обширного иссечения тканей и риска случайных повреждений тонкой кишки с выделением кишечного содержимого. Илеоилеоанастомоз следует формировать вручную или аппаратом. Рану послойно ушивают, и наиболее подходящий конец пораженной кишки выводят через нижний срединный разрез. Следует помнить, что противоположный конец пораженного сегмента должен быть ушит и оставлен в пределах таза. С демонстративной целью на рисунке изображена кишка с пораженным сегментом. Читатель должен представлять, что данный сегмент гораздо длиннее, с большим количеством запутанных петель кишки, глубоко погруженных в таз, чем показано на рис. 1, стр. 345.
355
СТОМЫ
Цель операции — восстановление проходимости кишечника и наложение обходного анастомоза мимо пораженного сегмента тонкой кишки. Физиологические последствия. Так как анастомоз накладывают между тонкой и попереч- МЕТОДИКА: Техника операции, применяемая для илеотранс-верзоанастомоза со слизистой стомой, сходна с той, которая применяется для илеоасцендо-анастомоза со слизистой стомой. А Находят сегмент тонкой кишки, расположенный проксимальнее пораженного уча-■ стка. Его выводят в рану, брыжейку пересекают, а сосуды захватывают зажимами и перевязывают. Кишку пересекают в косом направлении. Проксимальный участок кишки подводят к подходящему участку поперечной ободочной кишки. Место для анастомоза должно быть выбрано на толстой кишке как можно проксимальнее. Это позволяет создать большую протяженность кишки для всасывания жидкости из каловых масс. 356 ной ободочной кишками, то выключение участка толстой кишки приводит к уменьшению всасывания кишечного содержимого. Это особенно актуально, если характер поражения обусловливает необходимость наложения наружной колостомы. Пациент может «вытечь» через толстую кишку. Следует убедиться, что для наложения анастомоза имеется 20—25 см толстой кишки. Можно наблюдать различие в качестве жизни у пациентов с функцией толстой кишки, достаточной для всасывания жидкости из каловых масс и формирования оформленного стула, и больных с постоянным жидким отделяемым. Предупреждение. Особенности те же, что и при формировании других обходных анастомозов тонкой кишки. С особой осторожностью следует избегать попадания кишечного содержимого в брюшную полость. В предоперационную подготовку следует включать антибиотики. После анастомозирования необходимо производить промывание брюшной полости. Рядом с анастомозом следует помещать закрытый отсасывающий дренаж. Кишку захватывают кишечными зажимами. Проксимальный участок тонкой кишки, захваченный кишечным зажимом, подводят к отверстию, сделанному на тении противобрыжееч-ного края толстой кишки. Методика наложения анастомоза между тонкой и толстой кишками по типу «конец в бок» аналогична той, которая описана на стр. 351 (илео-илеоанастомоз по Gambee со слизистой стомой).
Дистальный конец выключенного участка кишки через нижний серединный разрез выводят на переднюю брюшную стенку и формируют слизистую стому. На рисунке показан полностью завершенный анастомоз между тонкой и поперечной ободочной кишками. Брюшную полость послойно ушивают.
357 Дата добавления: 2014-12-11 | Просмотры: 921 | Нарушение авторских прав |

 МЕТОДИКА:
МЕТОДИКА:
 ФОРМИРОВАНИЕ ОБХОДНОГО ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА И СЛИЗИСТОЙ
ФОРМИРОВАНИЕ ОБХОДНОГО ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА И СЛИЗИСТОЙ
 Илеотрансверзоанастомоз со слизистой стомой применяется, когда в патологический процесс вовлечены большой отдел терминального отдела подвздошной кишки и участок восходящей ободочной кишки. Поперечная ободочная кишка может служить идеальным местом для обходного анастомоза тонкой кишки, так как при облучении таза не подвергается облучению вообще или облучается в малой степени. Хотя анастомози-рование в данной локализации уменьшает протяженность толстой кишки, необходимую для всасывания кишечного содержимого, тем не менее больные должны адаптироваться к состоянию, сопровождающемуся выделением большого количества жидких фекалий. Методика выполнения операции сходна с выполнением других обходных анастомозов тонкой кишки с наложением анастомоза «конец в бок» между подвздошной и толстой кишками.
Илеотрансверзоанастомоз со слизистой стомой применяется, когда в патологический процесс вовлечены большой отдел терминального отдела подвздошной кишки и участок восходящей ободочной кишки. Поперечная ободочная кишка может служить идеальным местом для обходного анастомоза тонкой кишки, так как при облучении таза не подвергается облучению вообще или облучается в малой степени. Хотя анастомози-рование в данной локализации уменьшает протяженность толстой кишки, необходимую для всасывания кишечного содержимого, тем не менее больные должны адаптироваться к состоянию, сопровождающемуся выделением большого количества жидких фекалий. Методика выполнения операции сходна с выполнением других обходных анастомозов тонкой кишки с наложением анастомоза «конец в бок» между подвздошной и толстой кишками.