 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Краткие анатомические сведения
Голова представляет собой единую систему, состоящую из жесткой оболочки (черепа, покрытого в разных областях различной толщины массивом мягких тканей), и систему шарниров, удерживаемых тягой мышц. Голова имеет верхнюю, боковую и заднюю поверхности, покрытые различной толщины, густоты и длины волосами, и в разных областях различной толщины массивом мягких тканей, апоневротическим шлемом. Под массивом мягких тканей находится череп. Череп делится на мозговой, основание, лицевой. Передняя поверхность (лицо) имеет выступы и западения с различной толщины массивом мягких тканей, смягчающих удары. Внутри черепа располагается ряд оболочек — твердая и мягкие, головной, продолговатый мозг и мозжечок. Внутри черепа находится ряд костных гребешков, отростков твердой мозговой оболочки, сращенных между собой. Между твердой и мягкой мозговыми оболочками содержится слой спинномозговой жидкости. Мягкие мозговые оболочки соединены сосудами и нервами, амортизирующими колебательные движения мозга. Ткань мозга — упругое образование, состоящее из нервных клеток и воды, пронизанных кровеносными сосудами. Внутри мозга находятся 4 желудочка, содержащие спинномозговую жидкость. В боковых желудочках залегают сосудистые сплетения, продуцирующие спинномозговую жидкость. 3 и 4 желудочки сообщаются между собой Сильвиевым водопроводом. Головной мозг соединен с мозжечком и продолговатым мозгом, который переходит в спинной мозг. Лицевой череп соединяется с мозговым двумя шарнирами нижней челюсти, участвующих в актах жевания и речи. Основание черепа соединено с позвоночником атланто-окципитальным сочленением, участвующим в повороте головы. Голова соединяется с шеей посредством позвоночного столба, позволяющего осуществлять повороты и наклоны головы и амортизирующего удары. Основание черепа неровно, имеет выступы и ямки, фиксирующие головной мозг в полости черепа. Энергия удара, которая не гасится черепом, передается головному мозгу, травмирующемуся о неровности черепа и твердой мозговой оболочки. Головной мозг находится в полости черепа. Он окружен твердой (наружной), паутинной (средней), располагающейся между твердой и мягкой (внутренней) мозговыми оболочками. Форма внутренней поверхности черепа повторяет форму и рельеф мозга. Головной мозг подразделяется на большой мозг, мозжечок и ствол мозга. Твердая мозговая оболочка — крепкое соединительное образование, состоящее из двух сращенных листков, выстилающих полость черепа, имеющих наружную и внутреннюю поверхности. Наружная поверхность обращена к костям черепа, шероховата, богата сосудами и является надкостницей. Проникая в отверстия черепа, через которые выходят нервы, она охватывает их в виде влагалища. С костями свода черепа надкостница связана слабо и крепко соединена с черепными швами и костями основания черепа. Внутренней гладкой, блестящей поверхностью она обращена к мозгу. Между обоими листками твердой мозговой оболочки залегают сосуды и нервы. Твердая мозговая оболочка снабжается кровью средней артерией мозговой оболочки, позвоночной, затылочной и глазничной артериями. Между твердой и паутинной оболочками проходят нервные корешки, выходящие из головного и спинного мозга. Важное значение имеет крупная средняя оболочечная артерия с ее двумя ветвями — передней и задней. Венозная система состоит из многочисленных венозных пазух, или синусов, твердой мозговой оболочки, принимающих венозную кровь из впадающих в них крупных мозговых вен и отводящих ее во внутреннюю яремную вену и костные выпускники эмиссарии (теменной, сосцевидный). Ранение венозных синусов сопровождается обильным, трудноостанавлива- емым кровотечением. В иннервации твердой мозговой оболочки участвуют большинство черепно-мозговых и ряд симпатических нервов, отдающих оболочечные ветви. Внутренний листок твердой мозговой оболочки образует отростки, разделяющие полость черепа на сообщающиеся камеры, служащие опорой для головного мозга, предохраняя различные его отделы от резких толчков и смещений; серповидные отростки — большой и малый, располагаются в сагиттальной плоскости и отделяют друг от друга большие полушария мозга и полушария мозжечка. В первом из них проходят верхний и нижний продольный синусы, во втором — затылочный синус. По линиям прикрепления отростков твердой мозговой оболочки имеются пространства (пазухи, синусы), в которых собирается венозная кровь из вен головного мозга, глаз, твердой мозговой оболочки и черепных костей в систему внутренних яремных вен. Стенки синусов туго натянуты, на разрезе не спадаются, клапаны в них отсутствуют. В полость ряда пазух открываются выпускники, сообщающиеся через кости черепа с венами покрова головы. Среди пазух различают верхнюю и нижнюю сагиттальные пазухи, проходящие в серпе большого мозга и вливающиеся в прямую пазуху, соединяющую серп с наметом мозжечка. Поперечная пазуха располагается в поперечной борозде затылочной кости. Кроме того, имеются пещеристая, крылотеменная, верхняя и нижняя каменистые, основное сплетение, затылочная пазухи. Мозжечковый намет — большой поперечный отросток в виде туго натянутой палатки, отделяет затылочные доли больших полушарий от мозжечка, разграничивая череп на большие области. Через вырезку мозжечкового намета, образующую со спинкой турецкого седла большое затылочное отверстие, проходит ствол мозга. Вдоль линии прикрепления серповидных отростков к мозжечковому намету идет прямой синус, принимающий на себя большую галенову вену и впадающий в место слияния синусов. От последнего, вдоль основания мозжечкового намета, отходят два поперечных синуса, переходящие в сегментовидные синусы и луковицы внутренних яремных вен. Паутинная оболочка — тонкая, прозрачная, лишенная сосудов пластинка, располагается непосредственно под твердой. Она окутывает гладким прозрачным мешком весь головной мозг с его сосудистой оболочкой и отделена от нее узким щелевым пространством. Мягкая, или сосудистая, оболочка сращена с поверхностью головного мозга подпаутинной тканью, многочисленными волокнами и перекладинами и несет на себе богато развитую сосудистую сеть, снабжающую кровью поверхностные и глубокие слои мозга. Между паутинной и сосудистой оболочками головного мозга располагается подпаутинное пространство, содержащее прозрачную спинномозговую (цереброспинальную) жидкость (ликвор). По данным М.А. Барона (1958), оно состоит из системы сообщающихся ячей, представляющих собой коллагеново-эластический каркас, выстланный арахноидэндотели- ем, и системы каналов, в которых проходят артерии. Вены расположены между ячеями. Обе системы омываются ликвором. При массивном кровоизлиянии системы ячей и каналов разрушаются. Щелевидное ликворное пространство представляется неравномерным, образует бухтообразные углубления в бороздах между извилинами и значительные расширения — базальные ликворные цистерны на основании мозга. Цереброспинальная жидкость вырабатывается путем секреции ее сосудистыми сплетениями и транссудации стенками мелких сосудов. Паутинная оболочка соединена с твердой и мягкой мозговыми оболочками надпаутинными, подпаутинными перемычками и перекладинами. Паутинная оболочка перекидывается как бы мостиками от извилины к извилине, а в местах, где сращения отсутствуют, остаются подпаутинные пространства, где собирается спинномозговая жидкость из разных отделов мозга. Подпаутинные полости мозга сообщаются между собой и желудочками через срединное и боковые отверстия четвертого желудочка, а через него — с остальными. Отток жидкости из подпаутинного пространства идет через периваскуляр- ные, периневральные щели и ворсины в лимфатические и венозные пути. Паутинная оболочка образует ворсинки, прободающие твердую мозговую оболочку, проникающие в просвет венозных пазух и оставляющие пахионовы грануляции. Мягкая мозговая оболочка состоит из нежной рыхлой соединительной ткани, пронизанной большим количеством сосудов и нервов, проникающих в ткань мозга. Вокруг сосудов образуются щели, сообщающиеся с подпаутинными пространствами. Мягкая мозговая оболочка непосредственно прилежит к ткани мозга и проникает в глубь извилин и щелей. На выступающих частях извилин тесно срастается с паутинной оболочкой. С мягкой паутинной оболочкой связаны сосудистые сплетения желудочков мозга. Кровоснабжение мягкой мозговой оболочки происходит веточками внутренней сонной и позвоночной артерий. Мягкая мозговая оболочка заходит во все борозды и проникает в мозговые желудочки, где ее складки с многочисленными сосудами формируют сосудистые сплетения. Головной мозг (рис. 62, 63, 64) делится на большой мозг, мозжечок и мозговой ствол. Большой мозг состоит из двух полушарий, имеющих большое количество борозд и извилин. Полушария вверху разделены продольной щелью мозга и связаны между собой подбугровой областью, промежуточным мозгом, комиссуриальными волокнами мозолистого тела, передней спайкой и спайкой аммонова рога. С мозговым стволом полушария соединяются посредством ножек мозга.
Рис. 64. Головной мозг (снизу): 1 — обонятельная борозда, 2 — обонятельная луковица, 3 — обонятельный тракт, 4 — зрительный нерв, 5 — обонятельный треугольник, 6 — переднее продырявленное вещество, 7 — зрительный тракт, 8 — сосковидное тело, 9 — глазодвигательный нерв, 10 — блоковидный нерв, 11 — основная борозда, 12 — мост (Варолиев мост), 13 — тройничный нерв, 14 — отводящий нерв, 15 — лицевой нерв, 16 — промежуточный нерв, 17 — преддверно-улитковый нерв, 18 — языко- глоточный нерв, 19 — блуждающий нерв, 20 — добавочный нерв, 21 — олива, 22 — пирамида (продолговатого мозга), 23 — продолговатый мозг, 24 — перекрест пирамид, 25 — спинной мозг, 26 — шейный нерв (первый), 27 — мозжечок, 28 — подъязычный нерв, 29 — сосудистое сплетение, 30 — ножка большого мозга, 31 — заднее продырявленное вещество, 32 — межножковая яма, 33 — серый бугор, 34 — воронка, 35 — гипофиз, 36 — прямая извилина Мозговой ствол состоит из проводящих путей, связующих ГОЛОВНОЙ мозг со спинным. В нем заложены ядра черепно-мозговых нервов, кроме первой и второй пар, а также многочисленные клеточные скопления ретикулярной формации. Мозговой ствол лежит на основании мозга и подразделяется спереди назад или сверху вниз на ножки мозга с четверохолмием, Варолиев мост и продолговатый мозг.
В каждом полушарии различают: верхнебоковую выпуклую (наружную) поверхность мозга, обращенную к своду черепа; нижнюю, располагающуюся своими передними и средними отделами на внутренней поверхности основания черепа, в области передней и средней черепных ям, и задними отделами на палатке мозжечка; внутреннюю (медиальную), обращенную к продольной щели. Каждое полушарие имеет лобный полюс, расположенный спереди, затылочный — сзади, височный — сбоку, и островок, находящийся в боковой ямке мозга и разделяющий лобную и височную доли. Полушарие разделяют на четыре доли, соответствующие одноименным костям черепа. В глубине больших полушарий симметрично залегают боковые желудочки. Левый условно называют первым, правый — вторым. Они представляют узкие, расположенные в горизонтальной плоскости щели, сообщающиеся через отверстия Монро с третьим желудочком. Третий желудочек — щелевидный, располагается в сагиттальном направлении и сообщается с четвертым желудочком посредством Сильвиева водопровода мозга. Четвертый желудочек окружен спереди мостом и продолговатым мозгом, сзади и с боков — мозжечком; сообщается с полостью спинного мозга и с подпаутинным пространством, спинномозговым каналом. Все желудочки наполнены спинномозговой жидкостью. Малый мозг (мозжечок) образуют правое и левое полушария, соединенные по средней линии червем, имеющим верхнюю и нижнюю поверхности. Он заполняет почти всю заднюю черепную яму. Мозжечок прикрывают затылочные доли большого мозга, а также он имеет верхнюю и нижнюю поверхности и отделен от большого мозга отростком твердой мозговой оболочки — палаткой мозжечка, или мозжечковым наметом. Впереди мозжечка находятся Варолиев мост и продолговатый мозг. С мостом мозжечок связан веревчатыми телами, с большим мозгом и мостом — тремя парами ножек. Ткань мозга и мозжечка состоит из серого и белого вещества. Большие полушария осуществляют высшую нервную деятельность путем преобразования временных связей или условных рефлексов, и с помощью анализаторов анализируют сложность внешнего мира и разлагают его на отдельные элементы и моменты (И. П. Павлов). Кора состоит из 6 нервных слоев, представляющих собой сложную систему анализаторов, отличающихся в функциональном и структурном отношении. Каждый анализатор представлен в коре ядром, где осуществляются высшие формы анализа и синтеза, а также периферии, где осуществляются те же функции, но в самом элементарном виде. Лобная доля отграничена сзади от теменной Ролландовой бороздой и снизу от височной доли — Сильвиевой бороздой и является мозговым концом двигательного анализатора. Передняя центральная извилина вместе с примыкающими к ней задними отделами двух верхних лобных извилин составляет ядро двигательного анализатора. В верхних отделах передней центральной извилины расположены двигательные центры нижней, а в средних — верхней конечности. Нижний отрезок передней центральной извилины содержит корковые структуры, управляющие мускулатурой лица, языка, глотки, гортани и жевательных мышц. В задней части средней лобной извилины находится центр сочетанного поворота головы и глаз в противоположную сторону. В заднем отделе третьей лобной извилины левого полушария (у правшей) находится речедвигательный анализатор, разрушение которого вызывает расстройство произвольной речи или двигательную афазию. Раздражение двигательной зоны коры вызывает тонические и клони- ческие судороги, разрушение — центральный (спастический) парез и паралич мышц на противоположной стороне тела, с повышением мышечного тонуса, сухожильных и периостальных рефлексов, клонус стопы, коленной чашечки и патологические рефлексы Бабинского, Оппенгейма, Бехтерева, Менделя, Россолимо и другие при угасании кожных рефлексов — брюшных, мошоночных и подошвенных. Теменная доля отделена от лобной центральной бороздой, от височной — Сильвиевой, от затылочной — глубокой щелью. Функция теменной доли связана с восприятием и анализом чувствительных раздражений, пространственной ориентацией, регуляцией целенаправленных действий. Является мозговым концом анализаторов общей чувствительности. В задней центральной извилине сосредоточено восприятие простых ощущений — боли, температуры и прикосновения. В верхней теменной дольке сосредоточены чувство локализации веса, кинестезии, двумерно-пространственное чувство, схемы тела и верхней конечности. Поражение угловой извилины левого полушария сопровождается нарушением процесса чтения, письма, счета цифр, распознания пальцев правой и левой стороны. Наиболее характерным симптомом поражения нижней теменной дольки левого полушария является утрата памяти, названия предметов — амне- стическая афазия. Раздражение коры теменной доли сопровождается ощущением ползания мурашек, покалывания, похолодания, жжения, болями в соответствующих сегментах тела противоположной стороны, принимающими иногда характер Джексоновской эпилепсии. Симптомы выпадения характеризуются расстройством поверхностных и глубоких видов чувствительности на противоположной стороне, к которой при поражении левого полушария прибавляются нарушения второй сигнальной системы. Вмсочная доля отделяется от лобной и теменной Сильвиевой бороздой. Функция височной доли связана с восприятием слуховых, вкусовых, обонятельных ощущений, анализом и синтезом речевых звуков, механизмами памяти. Функция островка связана с восприятием вкуса. В глубине височной доли проходит вентральная часть зрительного пучка, раздражение которого вызывает сложные зрительные галлюцинации, а поражение — выпадение противоположных полей зрения по типу гемианопсии. Затылочная доля отделена от теменной теменно-затылочной бороздой. Функция затылочной доли связана с восприятием и переработкой зрительной информации. Раздражение коры зрительного центра вызывает элементарные зрительные ощущения — фотопсии, а поражение его сопровождается утратой цветоощущения (ахроматопсия) и зрения (амавроз). Моз;жечок, являясь важнейшей составной частью центральных образований двигательного анализатора, ведает равновесием тела во время стояния и ходьбы, координацией движений и поддержанием тонуса в мускулатуре. Поражение мозжечка вызывает нарушение равновесия тела при стоянии и ходьбе, координации движения в конечностях (атаксию), разрозненность движений (асинергию), несоразмерность их (дисметрию), замедление и несоразмерность попеременных сокращений мышц синергистов и антагонистов (адидохокинез), инетенционное дрожание в случаях мышечных напряжений, нистагм при отведении глаз в сторону, скандированную речь, мышечную гипотонию. Мозговом ствол связывает головной и спинной мозг. В состав его входят восходящие и нисходящие системы проводящих путей и ядра черепно- мозговых нервов. В продолговатом мозгу залегают жизненно важные центры дыхания, сердечно-сосудистой деятельности, поражение которых смертельно. В стенках третьего и четвертого желудочков, в районе воронки серого бугра гипоталамической области заложены сосудодвигательные центры, регулирующие тонус сосудов. На дне четвертого желудочка расположены центры дыхания и блуждающего нерва. Их раздражение, торможение или выключение ведут к различным формам нарушения дыхания (учащение, урежение, дыхание Чейна—Стокса), к ваготоническому или вагопаралити- ческому пульсу (урежению, учащению или аритмии пульса), к повышению или понижению артериального и венозного давления (напряженный пульс, малое наполнение пульса, цифровые показатели кровяного давления). Рвота является в основном следствием расстройства мозгового кровообращения. Клиническая симптоматика. Общемозговые симптомы и синдромы возникают вследствие повышения внутричерепного давления, увеличения объема мозга, затруднения оттока цереброспинальной жидкости через узкие ликвороотводящие пути (водопровод мозга, отверстия Лушки, Ма- жанди), раздражения сосудов и оболочек мозга, ликвородинамических нарушений. К общемозговым симптомам относят нарушение сознания, головную боль, головокружение, рвоту, генерализованные судорожные приступы. Головная боль связана с раздражением окончаний тройничного, языкоглоточного, блуждающего и подъязычного нервов, иннервирующих твердую мозговую оболочку, весьма чувствительную к раздражению и растяжению. Рвота — рефлекторный акт, возникающий в основном при повышении внутричерепного давления и раздражении мозговых оболочек излившейся кровью. Гипертензионный синдром сопровождается головной болью, рвотой (часто в утренние часы), головокружением, менингиальными симптомами, оглушенностью, явлениями застоя на глазном дне. Менингиальный синдром — симптомокомплекс, обусловленный поражением мягкой и паутинной оболочек головного мозга, развивающийся вследствие повышенного внутричерепного давления, воспалительного или токсического поражения, субарахноидального кровоизлияния. В основе этого синдрома лежит раздражение рецепторов оболочек сосудов кровью или продуктами ее распада, паравентрикулярных образований, подкорко- во-стволовых отделов головного мозга, хориоидальных сплетений, чувствительных окончаний тройничного, блуждающего нервов, симпатических волокон. К менингиальному синдрому относятся: головная боль, тошнота или рвота, общая гиперестезия, специфическая менингиальная поза, ригидность затылочных мышц, симптом Кернига. Последний и ригидность мышц затылка свидетельствуют о повышении внутричерепного давления, субарахноидальном кровотечении, дислокации (смещении) мозга; симптом Брудзинского, синдром подвешивания Лесажа, скуловой синдром Бехтерева и другие симптомы повышения внутричерепного давления выражаются в нарушении сознания с замедлением глотательной пробы и ослаблением болевой реакции, учащении дыхания и замедлении пульса, появлении застойных сосков на глазном дне, повышении артериального и ликворного давления с наличием в жидкости примеси свежей крови или стойкой ксантохромии. Дата добавления: 2015-02-05 | Просмотры: 1021 | Нарушение авторских прав |
 Рис. 62. Большой мозг (сверху полусхематично): 1 — верхнебоковая (выпуклая) поверхность, 2 — внутренняя (медиальная) поверхность, 3 — лобный полюс, 4 — затылочный полюс, 5 — лобная доля, 6 — теменная доля, 7 — затылочная доля, 8 — средняя лобная извилина, 9 — верхняя лобная извилина, 10 — постцентральная извилина, 11 — постцентральная извилина, 12 — нижняя теменная долька, 13 — верхняя теменная долька, 14 — затылочная извилина, 15 — верхняя лобная борозда, 16 — средняя лобная борозда, 17 — прецентральная борозда, 18 — центральная (роландова) борозда, 19 — постцентральная борозда, 20 — внутритеменная борозда, 21 — продольная щель
Рис. 62. Большой мозг (сверху полусхематично): 1 — верхнебоковая (выпуклая) поверхность, 2 — внутренняя (медиальная) поверхность, 3 — лобный полюс, 4 — затылочный полюс, 5 — лобная доля, 6 — теменная доля, 7 — затылочная доля, 8 — средняя лобная извилина, 9 — верхняя лобная извилина, 10 — постцентральная извилина, 11 — постцентральная извилина, 12 — нижняя теменная долька, 13 — верхняя теменная долька, 14 — затылочная извилина, 15 — верхняя лобная борозда, 16 — средняя лобная борозда, 17 — прецентральная борозда, 18 — центральная (роландова) борозда, 19 — постцентральная борозда, 20 — внутритеменная борозда, 21 — продольная щель
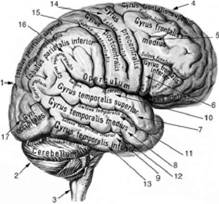 Рис. 63. Головной мозг (сбоку полусхематично): 1 — большой мозг, 2 — мозжечок, 3 — ствол мозга, 4 — верхняя лобная извилина, 5 — средняя лобная извилина, 6 — нижняя лобная извилина, 7 — верхняя височная извилина, 8 — средняя височная извилина, 9 — нижняя височная извилина, 10 — боковая (латеральная, Сильвиева) борозда, 11 — верхняя височная борозда, 12 — нижняя височная борозда, 13 — поперечная щель мозга, 14 — предцентральная извилина, 15 — постцентральная извилина, 16 — нижняя теменная долька, 17 — затылочная извилина
Рис. 63. Головной мозг (сбоку полусхематично): 1 — большой мозг, 2 — мозжечок, 3 — ствол мозга, 4 — верхняя лобная извилина, 5 — средняя лобная извилина, 6 — нижняя лобная извилина, 7 — верхняя височная извилина, 8 — средняя височная извилина, 9 — нижняя височная извилина, 10 — боковая (латеральная, Сильвиева) борозда, 11 — верхняя височная борозда, 12 — нижняя височная борозда, 13 — поперечная щель мозга, 14 — предцентральная извилина, 15 — постцентральная извилина, 16 — нижняя теменная долька, 17 — затылочная извилина
