 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Инструментальная диагностика. У подавляющего большинства больных раком поджелудочной железы с механической желтухой или болевым синдромом способом установления их причины (методомУ подавляющего большинства больных раком поджелудочной железы с механической желтухой или болевым синдромом способом установления их причины (методом скрининга) должно быть УЗИ органов брюшной полости. Опухоли головки и тела железы более доступны ультразвуковой диагностике по сравнению с опухолями хвоста этого органа. При проведении этого исследования обращают внимание на размер и содержимое жёлчного пузыря, внутри- и вне-печёночных жёлчных протоков, а также размеры и структуру самой поджелудочной железы и её протока. Увеличение размеров жёлчного пузыря, особенно в сочетании с дилатацией жёлчных протоков, указывает, скорее всего, на механическое препятствие в терминальном отделе общего жёлчного протока, которое может быть обусловлено опухолью головки поджелудочной железы или (реже) новообразованием большого сосочка двенадцатиперстной кишки либо терминального отдела общего жёлчного протока. Ультразвуковая семиотика опухоли поджелудочной железы заключается в увеличении её размеров, нечётких границах, гипоэхогенной структуре образования, расширении диаметра протока железы. Диагностические возможности УЗИ повышаются при дуплексном сканировании с использованием цветового допплеровского картиро- Опухоли панкреатодуоденальной зоны О 435 вания для оценки кровоснабжения опухоли и состояния прилежащих сосудистых магистралей. Злокачественные опухоли характеризуются усиленным артериальным кровоснабжением наряду с изменением анатомической позиции и просвета самих артерий. Важный признак злокачественной опухоли — изменение просвета магистральных вен (селезёночной, верхней брыжеечной и воротной) в результате сдав-ления и появления в них тромбов. Высокое диагностическое значение рака поджелудочной железы имеют КТ и МРТ. При КТ с контрастированием сосудов на опухоль указывает локальное увеличение размеров железы и изменение денситометрических показателей (снижение). Эти методы позволяют оценить и вовлечение в опухолевый процесс близлежащих анатомических структур и магистральных сосудов, обнаружить увеличение диаметра жёлчных путей и протока поджелудочной железы, метастазы в печени и лимфатических узлах. МРТ (рис. 17-1), помимо этого, даёт полную картину состояния желчевыводящих протоков (диаметр, наличие в просвете конкрементов, сужений или опухоли) и изменений вирзунгова протока. Выявление опухоли в поджелудочной железе в сочетании с увеличением регионарных лимфатических узлов (в гепатодуоденальная связке, окружности головки поджелудочной железы либо двенадцатиперстной кишки, вдоль аорты) или метастатических очагов в печени, а также асцита характерно для злокачественного новообразования в последней:го стадии.
Рис. 17-1. Магнитнорезонанс-ная томограмма при раке голов-:и поджелудочной железы (указан стрелкой) дистальный отдел общего жёлчного протока не визуализируется из-за сдавле-ния и прорастания опухолью. 436 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 17 Высокоинформативным способом диагностики рака поджелудочной железы представляется чрездуоденальное эндоскопическое УЗИ, которое позволяет обнаружить опухоли небольших размеров, инвазию их в окружающие анатомические структуры, включая сосуды. Существенно реже в диагностике рака поджелудочной железы используют ретроградную холангиопанкреатикографию, при которой можно обнаружить изменение контуров протока и стенозы, а также провести забор сока для цитологического исследования. Возможно использование чрескожной тонкоигольной биопсии, но ошибки диагностики этого метода достигают 30%. Важную роль в диагностике и оценке возможностей радикального хирургического лечения рака поджелудочной железы играет лапароскопия. Помимо визуального осмотра органов брюшной полости, могут быть проведены интракорпоральное УЗИ, забор жидкости из брюшной полости для цитологического исследования, биопсия новообразования, лимфатических узлов или метастатических очагов в печени. Большой диагностической чувствительностью обладают органоспе-цифические онкомаркёры — СЕА (канцероэмбриональный), СА-19-9 и СА-125 (карбоангидратные) антигены. Повышение их уровня в крови обычно свидетельствует о злокачественном новообразовании, а степень повышения чаще всего коррелирует со стадией опухолевого процесса. В диагностике рака поджелудочной железы недостаточно самого факта обнаружения опухоли, хотя любая из них должна рассматриваться как потенциально злокачественная. В процессе обследования необходимо оценить возможность радикального удаления новообразования. Помимо соматического состояния больных, такую возможность определяет стадия опухоли, которую характеризуют её размер, прорастание в соседние анатомические структуры, особенно в магистральные сосуды (воротную, брыжеечные вену и артерию, чревный ствол), вовлечение регионарных лимфатических узлов и отдалённое метастазирование, так как радикальное оперативное лечение возмож- нo только при I—II и реже III стадиях рака. Решение столь широких иагностических задач требует привлечения комплекса методов об-ледования. Дифференциальная диагностика Дифференциальная диагностика рака поджелудочной железы сложна, потому что многочисленные доброкачественные её новообразования, нейроэндокринные опухоли или псевдоопухолевые вое- 'пухоли панкреатодуоденальной зоны ^ 437 патительные изменения могут проявляться схожей клинической и инструментальной семиотикой. Для хронического панкреатита с изолированным или диффузным увеличением размеров железы, напоминающим опухоль, в отличие от рака более характерны продолжительный анамнез заболевания с эпизодами острого панкреатита, превалирование болевого синдрома, связанного с приёмом пищи или погрешностями в диете. При УЗИ и КТ на хроническое воспаление могут указывать конкременты в паренхиме или протоках железы, мелкие кистозные образования в изменённой зоне железы. В исходе острых и хронических воспалительных процессов в поджелудочной железе часто развиваются псевдокисты, которые могут иметь различную форму и содержимое. Достоверное различение ки-стозных форм рака железы от доброкачественных кист по данным лучевых методов исследования во многих случаях оказывается сложной задачей. Воспалительные кистозные образования имеют ровные контуры полости, а опухолевые — обычно с папиллярными разрастаниями в просвете и толстой, плотной капсулой. Точный диагноз можно установить только после биопсии стенки образования во время операции. Ряд особенностей имеет инструментальная семиотика нейроэндок-ринных опухолей поджелудочной железы. Они могут иметь гипервас-кулярную структуру и кальцинаты. При размерах более 3 см эти опухоли всегда имеют гистологические признаки злокачественности, но при этом относительно редко сопровождаются метастазированием в лимфатические узлы и печень. Кроме того, их отличает, с одной стороны, медленный рост, а с другой — редкое прорастание в соседние анатомические структуры даже при значительных размерах опухоли. В процессе инструментального обследования опухоли поджелудочной железы нередко трудно отличить от неэпителиальных опухолей желудка, кист и опухолей левого надпочечника или неорганных заб-рюшинных новообразований. Обычно окончательный диагноз удаётся установить только во время операции. Доброкачественные новообразования выявляют чаще случайно, при профилактическом обследовании. Поданным инструментального обследования для них характерны отчётливые границы или даже капсула, часто наличие полости распада в структуре образования. В различении рака от других образований поджелудочной железы большую роль играют онкомаркёры и тонкоигольная биопсия. К сожалению, ни один метод не имеет абсолютной диагностической дос-
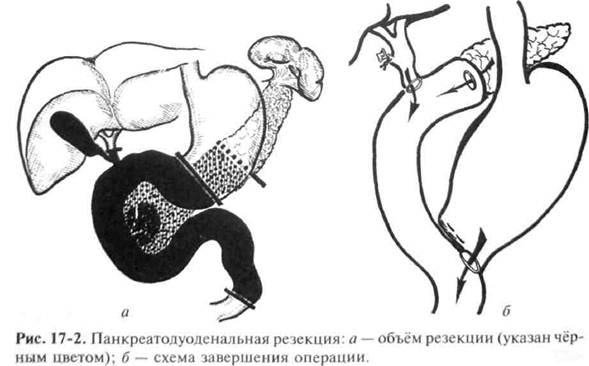
438 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 17 товерности в исключении ракового процесса. Часто диагноз удаётся установить только после удаления опухолевого или псевдоопухолевого образования. Это является важным аргументом в пользу активной хирургической тактики. Лечение Опухоли любой морфологической структуры и локализации в поджелудочной железе подлежат хирургическому лечению. Даже при малых их размерах недопустимо динамическое наблюдение, так как многие доброкачественные новообразования с полным основанием рассматривают как факультативный или облигатный предрак. В хирургии рака поджелудочной железы все операции подразделяют на радикальные и паллиативные. Радикальные хирургические вмешательства предусматривают удаление опухоли с регионарными лимфатическими узлами. При поражении головки железы выполняют панкреатодуоденальную резекцию (рис. 17-2). Она предусматривает частичную резекцию желудка, хо-лецистэктомию, удаление общего жёлчного протока, головки поджелудочной железы с пересечением её по левому краю верхней брыжеечной вены и всей двенадцатиперстной кишки с начальным
'пухоли панкреатодуоденальной зоны О 439 отрезком тощей кишки, а также регионарных лимфатических узлов. В последние годы эту операцию стремятся производить без резекции желудка, с сохранением привратника и 1-2 см начального отдела двенадцатиперстной кишки. После удаления панкреатодуоденального комплекса начальный отдел тощей кишки последовательно анастомозируют с культёй поджелудочной железы, общим печёночным протоком и желудком либо начальным отрезком двенадцатиперстной кишки.
Рис. 17-3. Дистальная резекция поджелудочной железы (чёрным цветом обозначены даляемые ткани). т В отдельных случаях, при диффузном опухолевом поражении железы, производят тотальную панкреатэктомию, которая включает в себя все элементы панкреатодуоденальной и дистальной резекции. Вместе с тем, такая операция сопровождается труднокорригируемы-ми нарушениями углеводного обмена и применяется редко. Вследствие поздней диагностики опухоли (в Ш-IV стадиях) при массивном метастазировании и прорастании опухолью близлежащих органов и магистральных сосудов либо из-за тяжёлого соматического состояния пациентов произвести радикальные операции удаётся не чаще чем в 20% случаев. Поэтому в хирургии рака панкреатодуоденальной зоны абсолютно преобладают по частоте паллиативные операции, направленные лишь на облегчение состояния больных. Их выполняют вынужденно для устранения таких осложнений, как механическая желтуха, нарушение проходимости выходного отдела 440 -О Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 17 желудка или двенадцатиперстной кишки, а также некупируемого болевого синдрома. Для устранения механической желтухи выполняют обходные би-лиодигестивные анастомозы (холецистоеюноанастомоз, холецисто-гастроанастомоз, а при высоком распространении опухоли по жёлчному протоку — гепатикоэнтероанастомоз). В ряде случаев удаётся провести чреспечёночное бужирование и стентирование сдавленного опухолью общего жёлчного протока. Для устранения непроходимости выходного отдела желудка или двенадцатиперстной кишки при обтурации их опухолью производят гастроеюностомию. Неудалённый рак поджелудочной железы, распространяясь на заб-рюшинные нервные сплетения, приводит к развитию тяжёлого, не поддающегося медикаментозной терапии болевому синдрому. С целью его устранения и улучшения качества жизни пациентов в таких ситуациях может быть выполнена торакоскопическая грудная сплан-хникосимпатэктомия (одно- или двусторонняя) либо установка постоянного катетера в эпидуральное пространство грудного отдела позвоночника для введения обезболивающих средств. Химиотерапия и лучевая терапия рака поджелудочной железы в качестве самостоятельных методов лечения неэффективны. После радикальных операций назначение химиотерапевтических препаратов (фторурацил, гемцитабин и др.), особенно в сочетании с лучевой терапией, снижает частоту рецидивов заболевания и несколько увеличивает продолжительность жизни. Дата добавления: 2015-01-18 | Просмотры: 1209 | Нарушение авторских прав |

 При раке тела и хвоста поджелудочной железы производят дис-тальную панкреатэктомию со спленэктомией и иссечением регионарных лимфатических узлов. Проксимальной границей пересечения поджелудочной железы служит проекция правого края верхней брыжеечной вены (рис. 17-3).
При раке тела и хвоста поджелудочной железы производят дис-тальную панкреатэктомию со спленэктомией и иссечением регионарных лимфатических узлов. Проксимальной границей пересечения поджелудочной железы служит проекция правого края верхней брыжеечной вены (рис. 17-3).