 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Диагностика. В настоящее время имеется возможность выявить рак толстой кишки практически во всех случаях заболеванияВ настоящее время имеется возможность выявить рак толстой кишки практически во всех случаях заболевания. Необходимо соблюдать всего три условия. • Помнить, что любое проявление кишечного дискомфорта может быть проявлением этого заболевания • При подозрении на рак толстой кишки следует выполнять определённый алгоритм диагностических мероприятий. • Должны быть полностью использованы возможности применяемых методик обследования. Для правильной ориентации врачей определена так называемая группа риска по раку толстой кишки. Она характеризуется следующими признаками: • возраст старше 50 лет; 524 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 21 • наличие полипов толстой кишки (в том числе и в анамнезе); • ворсинчатые образования; • семейный аденоматоз толстой кишки и полипозные синдромы; • неспецифический язвенный колит; • болезнь Крона; • дивертикулярная болезнь толстой кишки; • перенесённые операции по поводу рака любой локализации; • семейный анамнез по злокачественным новообразованиям. Диагностический алгоритм для выявления рака толстой кишки заключается в следующих мероприятиях: • анализ жалоб и анамнеза (см. группу риска); • клиническое обследование; • пальцевое исследование прямой кишки; • ректороманоскопия; • анализ кала на скрытую кровь; • колоноскопия;
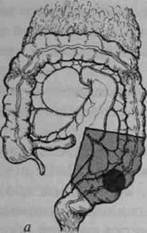
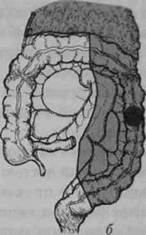
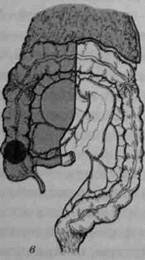
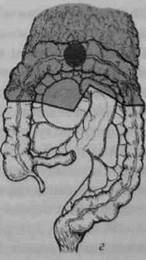
• ирригоскопия (при сомнительных данных колоноскопии или их отсутствии); • УЗИ живота и малого таза; • эндоректальное УЗИ при подозрении на опухоль прямой кишки; • биопсия обнаруженной опухоли или любого подозрительного участка кишки. При проведении обследования необходимо добиваться максимально полного использования диагностических возможностей применяемых методов. Этому способствует правильная подготовка толстой кишки. В настоящее время с этой целью с успехом используют слабительные препараты, содержащие полиэтиленгликоль, например макрогол и другие. Большинство опухолей толстой кишки (до 70%) локализуется в её дистальных отделах (прямой и сигмовидной кишках), поэтому роль таких общедоступных диагностических приёмов, как пальцевое исследование прямой кишки и ректороманоскопия, очень важна. Например, для выявления рака анального канала и нижнеампулярного отдела прямой кишки вполне может быть достаточно одного пальцевого исследования, а для большинства опухолей сигмовидной кишки — ректороманоскопии. Разумеется, в том и другом случаях клинические предположения должны быть подтверждены биопсией. Одним из важнейших методов выявления рака ободочной кишки является колоноскопия с биопсией. В то же время, при стенозирую-щих формах рака колоноскоп может не пройти в вышележащие отделы толстой кишки. В этих случаях необходимо использовать рентге- Рак толстой кишки ♦ 525 нологическое исследование толстой кишки с помощью контрастной клизмы (ирригоскопия). Колопроктологи рекомендуют использовать оба метода у каждого больного, так как полученные с их помощью данные помогают уточнить локализацию опухоли, её распространение и связь с окружающими органами. Важными методами уточняющей диагностики служат УЗИ, КТ и МРТ. КТ и МРТ целесообразно использовать лишь в сложных случаях прорастания опухоли в окружающие органы и ткани и редкого отдалённого метастазирования (надпочечники). Необходимым элементом диагностики, в том числе и дифференциальной, является биопсия опухоли. При этом диагностическое значение имеет лишь положительный результат обнаружения опухолевой ткани. Отрицательный ответ (отсутствие признаков рака) не может полностью отвергать наличие рака толстой кишки, так как участок стенки кишки для биопсии берётся, как правило, из её поверхностных слоев. Все сомнительные случаи должны расцениваться как наличие злокачественной опухоли. Лечение В настоящее время лечение рака толстой кишки следует рассматривать как совокупность мероприятий, адекватных локализации и распространённости злокачественного процесса, характеру его клинического течения, наличию и особенностям осложнений, общему состоянию больных. Необходимо также учитывать сопутствующие заболевания и возраст больных. В зависимости от перечисленных параметров должна разрабатываться индивидуальная программа, в которой определяют: • характер, объём и метод операции; • необходимость и возможность проведения предоперационной лучевой терапии; • характер, метод и предпочтительность послеоперационного адъ-ювантного (дополнительного) лечения (химиотерапия, лучевое лечение, операции повторного осмотра и т.п.). Общие принципы хирургического лечения Общие принципы хирургического лечения рака толстой кишки предусматривают радикализм, абластичность, асептичность и обеспечение возможности беспрепятственного отхождения кишечного содержимого, по возможности, естественным путём. 526 -О Хирургические болезни ♦ Том 1 ♦ Часть II ♦■ Глава 21 Успех хирургического лечения и возможность соблюдения перечисленных принципов во многом определяются правильной подготовкой толстой кишки. До настоящего времени в нашей стране наиболее распространённым методом остаётся назначение бесшлаковой диеты, слабительных препаратов и очистительных клизм за 3—5 дней до операции. Современным, более эффективным и удобным методом представляется антеградное промывание ЖКТ, так называемый лаваж, с помощью специальных препаратов, принимаемых внутрь. К ним относятся уже упоминавшиеся средства, содержащие в своей основе полиэтиленгликоль, в качестве слабительного препарата. Подобная подготовка заключается в приёме внутрь 2—3 л раствора накануне операции (за 16—18 ч). Антибиотики следует назначать только при наличии явных признаков перифокального воспаления. По характеру операции при раке толстой кишки подразделяют на экстренные, например при перфорации опухоли, срочные — при кишечной непроходимости, плановые — при неосложнённом течении заболевания. По объёму оперативные вмешательства подразделяют на типичные, комбинированные и расширенные. Типичные операции подразумевают минимальный объём резекции, необходимый при данной локализации и стадии опухоли. Так, для рака средней трети сигмовидной кишки в I и II стадиях типичной операцией будет сегментарная резекция сигмовидной кишки, но для той же локализации в III стадии адекватной может быть только левосторонняя гемиколэктомия. Комбинированными называют операции, при которых из-за распространения опухоли резецируют не только толстую кишку, но и какой-либо другой орган. Расширенные резекции — увеличение по сравнению с типичными вмешательствами объёма резекции толстой кишки из-за распространения опухоли или наличия синхронных опухолей. К ним относят субтотальные резекции ободочной кишки при право- или левосторонней локализации опухоли в ободочной кишке, гемиколэктомию с резекцией прямой кишки при раке прямой кишки и др. Хирургическое лечение рака ободочной кишки При раке ободочной кишки объём резекции в зависимости от локализации опухоли колеблется от дистальной резекции сигмовидной кишки до колэктомии, т.е. удаления всей ободочной кишки. Наибо- Рак толстой кишки <> 527 лее часто выполняют дистальную резекцию сигмовидной кишки, сегментарную резекцию сигмовидной кишки, левостороннюю гемико-лэктомию, резекцию поперечной ободочной кишки, правостороннюю гемиколэктомию (рис. 21-1), субтотальную резекцию ободочной кишки. Эти операции отличаются друг от друга объёмом резекции ободочной кишки, анатомией пересекаемых сосудов и, в соответствии с этим, удаляемой зоной лимфогенного метастазирования.
Рис. 21-1. Схема резекции толстого кишечника при раке различной локализации: а — резекция сигмовидной кишки; б — левосторонняя гемиколэкто мия; в — правосторонняя гемиколэктомия; г — резекция поперечной обо домной кишки.
528 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 21
Дистальная резекция сигмовидной кишки заключается в резекции дистальных двух третей сигмовидной кишки и верхней трети прямой кишки с перевязкой сигмовидных и верхнепрямокишечных сосудов. Восстановление толстой кишки осуществляют путём формирования сигморектального анастомоза. Сегментарная резекция сигмовидной кишки — резекция средней части сигмовидной кишки с перевязкой сигмовидных сосудов и формированием анастомоза. Левосторонняя гемиколэктомия предусматривает удаление левой половины ободочной кишки (сигмовидной, нисходящей и дисталь-ной половины поперечной ободочной кишки) с перевязкой и пересечением нижних брыжеечных сосудов и формированием трансвер-зоректального анастомоза. Резекция поперечной ободочной кишки предполагает перевязку и пересечение средней ободочной артерии у её основания и формирование анастомоза. Правосторонняя гемиколэктомия заключается в удалении слепой кишки с дистальной частью подвздошной кишки (10—15 см), восходящей ободочной и проксимальной трети поперечной ободочной кишки с перевязкой и пересечением подвздошно-ободочных сосудов, правой ободочной артерии и правой ветви средней ободочной артерии. Восстановление кишечной непрерывности осуществляют путём формирования илео-трансверзоанастомоза. Субтотальная резекция ободочной кишки — удаление всей ободочной кишки, за исключением самой дистальной части сигмовидной кишки, с формированием илео-сигмоидного анастомоза. При этом пересекают все основные сосуды, питающие ободочную кишку. При поражении лимфатических узлов следует выполнять расширенные объёмы резекции. Так, при раке сигмовидной кишки любой локализации в этих случаях показана левосторонняя гемиколэктомия с перевязкой нижнебрыжеечных артерии и вен и формированием трансверзоректального анастомоза. При раке нисходящего отдела или левого изгиба показана дистальная субтотальная резекция ободочной кишки с перевязкой ствола не только нижнебрыжеечных сосудов, но и средней ободочной артерии с дальнейшим формированием асцен-доректального анастомоза. При такой же ситуации, но при правосторонней локализации опухоли показана проксимальная субтотальная резекция ободочной кишки с перевязкой подвздошно-ободочной, правой ободочной и средней ободочной артерии и формирование илео-сигмоидного анастомоза. При локализации опухоли в средней
Рак толстой кишки ♦ 529 трети поперечной ободочной кишки и наличии лимфогенных метастазов объём резекции должен колебаться от субтотальной резекции до колэктомии с илеоректальным анастомозом. Если опухоль расположена в правом или левом изгибе ободочной кишки, выполняют соответственно типичную право- или левостороннюю гемиколэк-томию. При поражении лимфатических узлов показана соответственно проксимальная или дистальная субтотальная резекция ободочной кишки. При прорастании опухоли ободочной кишки в соседние органы (мочевой пузырь, тонкую кишку, желудок и т.д.) следует применять комбинированные операции. Современная техника операции, особенности анестезии и интенсивной терапии позволяют выполнять одновременно резекции любого органа брюшной полости и забрю-шинного пространства. Использование интраоперационного УЗИ способствует лучшему дифференцированию истинного прорастания опухоли от перифокального воспаления расположенных рядом органов. В последние годы наряду с резекцией кишки всё шире применяют удаление отдалённых метастазов, в частности различные по объёму и технике резекции печени (так называемая полная циторедукция). Паллиативные резекции (неполную циторедукцию) также следует применять при отсутствии противопоказаний, стараясь по возможности избегать симптоматического хирургического вмешательства (формирования колостом или обходных анастомозов). Резекции ободочной кишки следует заканчивать формированием анастомоза с восстановлением естественного кишечного пассажа. Это возможно при соблюдении следующих условий: хорошая подготовка кишки, хорошее кровоснабжение анастомозируемых отделов, отсутствие натяжения кишки в зоне предполагаемого анастомоза. При формировании анастомоза наибольшее распространение получил двухрядный узловой шов атравматической иглой. Возможно также использование и других вариантов: механический скрепочный шов, механический шов из рассасывающегося материала или металлом с памятью формы, однорядный ручной шов и др. Если нет уверенности в надёжности толстокишечного анастомоза, следует формировать проксимальную колостому. При осложнениях опухоли во время срочных операций на неподготовленной кишке предпочтение следует отдавать многоэтапному лечению. На первом этапе целесообразно не только устранить возникшие осложнения, но и удалить саму опухоль, на втором — восстановить естественный кишечный пассаж. К таким способам хирургического О ♦ Хирургические болезни Часть II ♦ Глава
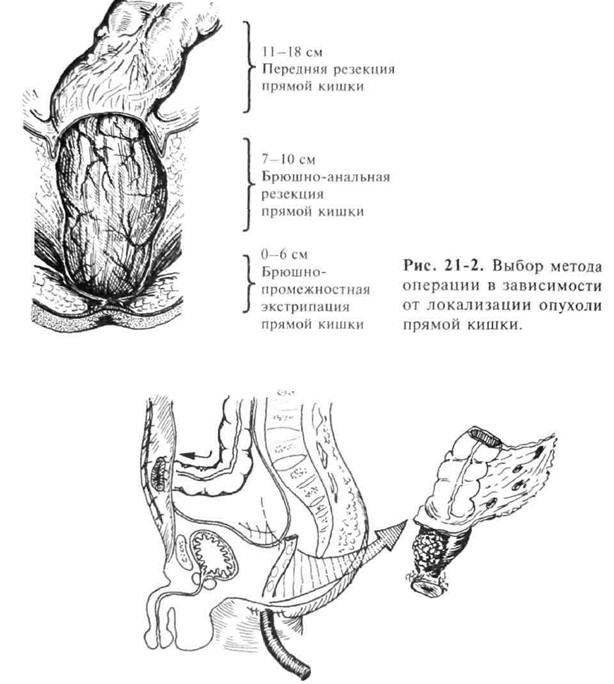
'ис. 21-3. Брюшнопромежностная экстирпация прямой кишки с формиро ванием плоской колостомы. лечения относят операцию фон Микулич-Радецкого с формированием двуствольной колостомы и операцию Гартмана — формирование одноствольной колостомы и ушивание дистального отрезка толстой кишки наглухо. Восстановление естественного кишечного пас сажа производят через 2-6 мес по нормализации состояния больных Рак толстой кишки О- 531 Хирургическое лечение рака прямой кишки Характер операции определяется, главным образом, локализацией опухоли (рис. 21-2). При расположении опухоли в нижнеампуляр-ном отделе прямой кишки выполняют брюшно-промежностную экстирпацию прямой кишки с выведением колостомы (рис. 21-3). При этом полностью убирают параректальную клетчатку, пересекают мышцу, поднимающую задний проход, и убирают клетчатку малого таза. В левой подвздошной области формируют забрюшинную плоскую колостому.
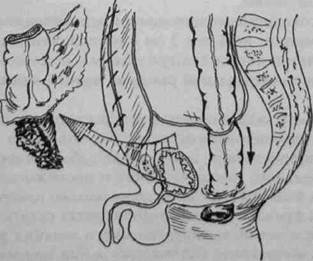
При расположении опухоли на расстоянии 7—10 см от края заднего прохода целесообразна брюшно-анальная резекция прямой кишки (рис. 21-4), которую выполняют двумя бригадами хирургов — брюшной и промежностной (так же как и экстирпацию). Промежно-стная бригада хирургов трансанальным доступом циркулярно рассекает все слои кишечной стенки сразу за верхней границей анального канала до соединения с абдоминальной бригадой хирургов. Операцию заканчивают одним из трёх способов: 1) формированием колоа-нального анастомоза ручным швом; 2) низведением ободочной кишки в анальный канал с избытком и созданием бесшовного адгезивного анастомоза; 3) отказом от низведения кишки с наложением временной концевой колостомы. Выбор способа окончания брюшно-аналь-ной резекции определяют состоянием больного, выраженностью пе- 532 ♦ Хирургические болезни ♦ Том 1 О Часть II ♦ Глава 21 рифокального воспаления, наличием осложнений опухоли, например нарушением кишечной проходимости. При расположении опухоли выше 10 см от наружного края анального канала применяют переднюю резекцию прямой кишки с формированием ручного или аппаратного сигморектального анастомоза. Благодаря развитию хирургической техники и созданию нового поколения сшивающих аппаратов, стало возможным выполнение низких передних резекций при локализации опухоли ниже 10 см от ануса. Эта сравнительно новая операция ещё недостаточно широко внедрена в практическое здравоохранение, прежде всего из-за сложности её выполнения. При обнаружении небольших опухолей прямой кишки, не прорастающих мышечные слои, можно использовать органосберегаюшие операции. В частности, трансанальное эндомикрохирургическое иссечение новообразований в случае расположения опухоли в стадии Tis-T2N0M0, выше зубчатой линии до 10—12 см от края анального отверстия. Операцию выполняют с помощью специального операционного ректоскопа с оптической насадкой и микрохирургического инструментария, позволяющего иссечь опухоль в пределах здоровых тканей и восстановить целостность стенки кишки. Трансанальная резекция нижнеампулярного отдела прямой кишки позволяет не прибегать к абдоминальному доступу при наличии вы-сокодифференцированного рака прямой кишки менее 3 см в диаметре в стадии T1-2N0M0, располагающегося в пределах 3 см прокси-мальнее зубчатой линии. В случае высокодифференцированной аденокарциномы в стадии T1-2N0M0 диаметром не более 3 см с расположением дистального края выше зубчатой линии альтернативным подходом может служить выполнение секторальной резекции прямой кишки и анального канала. При раке прямой кишки широкое распространение получают расширенные и комбинированные операции вплоть до эвисцерации таза. Задача колопроктологов состоит в разработке способов восстановления уретрального мочеиспускания и промежностной дефекации у подобных больных. Предложено несколько пластических операций, но об их функциональных возможностях судить ещё рано. Изложенные принципы хирургического лечения рака толстой кишки должны обязательно соблюдаться и при применении новых хирургических технологий. Прежде всего, имеются в виду лапароскопические операции, внедрение новых методов рассечения тканой Рак толстой кишки ♦ 533
Послеоперационное ведение и исход В послеоперационном периоде крайне важно:
• осуществлять профилактику тромбоэмболических осложнений; • быстро нормализовать пассаж по ЖКТ; • обеспечить контроль заживления анастомоза (при необходимости — рентгенологический); • проводить профилактику воспалительных осложнений. Исход операции во многом определяется адекватностью анестезиологического обеспечения и интенсивной терапии в первые сутки после хирургического вмешательства. Дальнейшее лечение больного раком толстой кишки должно быть согласовано с радиологом и химиотерапевтом. Дата добавления: 2015-01-18 | Просмотры: 1656 | Нарушение авторских прав |


 (ультрасижен, лига-шу, куза, сонатом и т.п.), компьютерные сшивающие аппараты, компьютерные удерживающие устройства и т.п.
(ультрасижен, лига-шу, куза, сонатом и т.п.), компьютерные сшивающие аппараты, компьютерные удерживающие устройства и т.п.