 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Болезнь КронаБолезнь Крона — хроническое рецидивирующее заболевание ЖКТ неясной этиологии, характеризующееся трансмуральным сегментарным распространением воспалительного процесса с развитием местных и системных осложнений. Эпидемиология В последнее время в экономически развитых странах отмечается рост заболеваемости болезнью Крона. Первично она выявляется у 2-4 человек на 100000 жителей в год. Распространённость — 30—50 случаев на 100000 жителей.
Этиология и патогенез В настоящее время нет единого взгляда на этиологию заболевания. Продолжается дискуссия на тему — являются ли язвенный колит и болезнь Кронадвумя самостоятельными нозологическими формами или же это различные клинико-морфологическпс варианты одного и того же заболевания. Большинство специалистов считают,
что язвенный колит и болезнь Крона обусловлены различными этиологическими факторами, которые при воздействии на организм человека «запускают» одни и те же универсальные патогенетические механизмы аутоиммунного воспаления. Сторонники инфекционной теории основную этиологическую роль при болезни Крона отводят Mycobacterium paratuberculosis и вирусу кори. Сторонники вирусной этиологии считают, что вирус кори способен вызывать сосудистые нарушения в стенке кишечника, которые определяют своеобразие клинической картины болезни Крона. Однако при болезни Крона с помощью современных вирусологических исследований не удаётся обнаружить вирус кори в тканях кишечника. Одним из аргументов в пользу инфекционной этиологии заболевания является положитель ный клинический эффект от терапии антибиотиками. Патоморфология Макроскопические изменения при болезни Крона любой локализации имеют общий характер. При поражении толстой кишки её длина изменяется не так заметно, как при язвенном колите. Диаметр её не увеличен, а на отдельных участках можно обнаружить сужение кишки. Серозная оболочка неравномерно полнокровная, местами мутноватая, изредка в ней можно обнаружить мелкие округлые бугорки (гранулёмы). В участках поражения локализуются глубокие узкие язвы с ровными краями, напоминающие ножевые порезы. Язвы обычно ориентированы вдоль и поперек оси кишки, имеют ровные не подрытые края, сохранившиеся между ними участки отёчной слизистой оболочки придают поверхности кишки сходство с булыжной мостовой. Встречается сегментарное поражение толстой кишки с сужением просвета протяжённостью от 5 до 15 см («чемоданная ручка»), выше и ниже такого участка стенка кишки не изменена. Иногда суженные участки имеют большую протяжённость и утолщённую стенку, что придаёт им сходство со шлангом. Нередко такие участки располагаются в тонкой кишке. Очень характерно наличие нескольких участков поражения, разделённых неизменённой слизистой оболочкой. В табл. 22-3 приведены дифференциально-диагностические признаки макроскопических изменений при болезни Крона и I язвенном колите. Одним из существенных микроскопических отличий болезни Крона от язвенного колита является распространение воспалительного инфильтрата на все слои кишечной стенки (трансмуральный характер 552 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22 Таблица 22-3. Макроскопические признаки болезни Крона и язвенного колита
воспаления). При этом в большинстве случаев сохраняются архитектоника крипт и обычное количество бокаловидных клеток. Вместе с тем, в краях язв в слизистой оболочке строение крипт нарушается, и бокаловидные клетки почти полностью исчезают, что придаёт этим изменениям сходство с таковыми при язвенном колите. Другим своеобразным отличительным признаком воспаления при болезни Крона является неравномерная плотность инфильтрата собственной пластинки слизистой оболочки: в окружности нескольких крипт инфильтрат «густой», а рядом он отсутствует или выражен слабо. В инфильтрате преобладают лимфоциты, в несколько меньшем количестве определяются плазматические клетки, эозинофилы и сегментоядер-ные лейкоциты единичные. Для болезни Крона характерно наличие гранулём, однако они обнаруживаются при микроскопическом исследовании сравнительно редко (даже в операционном материале менее чем в 50% случаев). Гранулёмы при болезни Крона очень напоминают гранулёмы при саркоидозе, поэтому их называют саркоидными. Типичные гранулёмы располагаются изолированно и не образуют Хронические воспалительные заболевания кишечника <0 553 крупных конгломератов. Они состоят из эпителиоидных и гигантских клеток типа Пирогова—Лангханса, окружённых поясом из лимфоцитов, не имеют чётких границ, вокруг них не образуется фиброзный ободок, характерный для саркоидоза. В отличие от туберкулёзных гранулём в них отсутствует творожистый некроз. При исследовании биоптатов диагноз болезни Крона возможен лишь в 30% случаев, а гранулёмы при этом обнаруживают только в 15%. Во многих случаях обнаруживают лишь признаки неспецифического воспаления. Клиническая симптоматика Для болезни Крона характерно не только большое морфологическое, но и клиническое разнообразие. Клинические проявления широко варьируют в зависимости от локализации и протяжённости поражения, стадии заболевания, наличия или отсутствия осложнений. Это затрудняет создание классификации болезни Крона, основанной на анализе клинических данных. Существующие классификации характеризуют в основном локализацию воспалительного процесса в ЖКТ, но не отражают многообразия клинического течения. В России в повседневной клинической практике выделяют три формы болезни Крона кишечника — энтерит, энтероколит и колит. В большинстве случаев это даёт достаточное представление о заболевании, облегчает выбор метода лечения и оценку прогноза. Изолированное поражение тонкой кишки наблюдают в 25—30% случаев болезни Крона, илеоколит — в 40—50%, изолированное поражение толстой кишки — у 15—25% больных. При поражении тонкой кишки терминальный отрезок подвздошной кишки вовлечён в процесс почти у 90% больных. Почти у двух третей пациентов отмечают вовлечение в процесс толстой кишки в той или иной степени. Несмотря на то, что воспаление в прямой кишке выявляют не более чем у 20% больных, аноректальные поражения (анальные трещины, свищи, абсцессы и т.д.) встречаются гораздо чаще — до 40% случаев. Чрезвычайно редко при болезни Крона поражаются пищевод, желудок и двенадцатиперстная кишка — всего у 5% больных. При болезни Крона могут поражаться любые участки ЖКТ — от полости рта до ануса. Тем не менее, в подавляющем большинстве случаев болезнь Крона вначале возникает в подвздошной кишке и затем распространяется на другие отделы ЖКТ. Наиболее часто поражается илеоцекальный отдел. Клиническая картина острых илеитов имеет большое сходство с острым аппендицитом, в связи с чем больные 554 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22
часто подвергаются лапаротомии. В клинической картине болезни Крона можно выделить местные и общие симптомы, а также внеки шечные проявления заболевания. Местные симптомы Местные симптомы включают в себя боли в животе, диарею, кровотечение и обусловлены поражением ЖКТ. Боль в животе является классическим симптомом болезни Крона и встречается у 90% больных. Так как чаще всего воспаление при болезни Крона локализуется в терминальном отделе подвздошной кишки, для этого заболевания характерна рецидивирующая боль в нижнем правом квадранте живота, причём она может симулировать картину острого аппендицита или непроходимости кишечника. В то же время, у многих больных резкой боли может не быть, основным проявлением болезни являются ощущение дискомфорта, тяжести в животе, вздутия и умеренные по интенсивности схваткообразные боли, усиливающиеся при нарушении диеты.
Общие симптомы Общие симптомы при болезни Крона возникают вследствие воспалительного процесса в кишечнике или иммунопатологических реакций. К ним относят лихорадку, общую слабость, уменьшение массы тела. Повышение температуры тела при болезни Крона наблюдают довольно часто и регистрируют при обострении заболевания у трети больных. Лихорадка обычно связана с наличием гнойных процессов (свищи, инфильтраты, абсцессы) или системных осложнений токси-ко-аллергического характера. Уменьшение массы тела при болезни Крона так же как при язвенном колите, связано с недостаточным поступлением питательных веществ (и»-за отсутствия аппетита и болей в животе), нарушением процесса их вса сывания и усилением катаболизма. Основные нарушения обмена ве Хронические воспалительные заболевания кишечника О- 555 ществ включают анемию, стеаторею, гипопротеинемию, гиповитаминоз, гипокальциемию, гипомагниемию и дефицит других микроэлементов. Поражение тонкой кишки приводит к развитию синдрома мальаб-сорбции, иногда доминирующего в клинической картине болезни Крона. Нарушение всасывания жёлчных солей в результате воспаления или резекции сегмента тонкой кишки приводит к нарушениям в пуле жёлчных кислот и формированию холестериновых конкрементов в жёлчном пузыре. Жёлчные камни обнаруживают у 30% больных с локализацией процесса в тонкой кишке. Стеаторея может способствовать повышенной кишечной абсорбции оксалатов и приводить к образованию оксалатных конкрементов в почках. Они выявляются у 10% больных с болезнью Крона тонкой кишки. Нарушение всасывания витамина D и дефицит кальция могут способствовать развитию остеопороза и остеомаляции. Внекишечные проявления Внекишечные проявления болезни Крона аналогичны таковым у больных язвенным колитом. Атака болезни Крона может сопровождаться развитием острой артропатии, сакроилеита, эписклерита и переднего увеита, узловатой эритемы, гангренозной пиодермии. У 10% больных в активной стадии болезни Крона в полости рта выявляют афтозные язвы. Осложнения
Местные осложнения болезни Крона наблюдают довольно часто в виде анальных и перианальных поражений (свищи прямой кишки, абсцессы в параректальной клетчатке, анальные трещины), стриктур различных отделов кишечника, инфильтратов и абсцессов в брюшной полости, наружных и внутренних свищей. К осложнениям, связанным с патологическим процессом в кишечнике, относят также токсическую дилатацию толстой кишки, перфорацию, массивное кишечное кровотечение и кишечную непроходимость. Осложнения болезни Крона в основном обусловлены трансмуральным характером поражения стенки кишки и анального канала. Диагностика и дифференциальная диагностика Диагноз болезни Крона устанавливают на основании характерной клинической картины заболевания, результатов эндоскопического, рентгенологического и морфологического исследований.
Рентгенологическая диагностика болезни Крона строится на на личии прерывистого характера поражения кишечника, вовлечения в процесс тонкой и толстой кишок, правосторонней локализации процесса в ободочной кишке, образования глубоких язв-трещин, внутренних свищей, ретроперитонеальных абсцессов с образованием свищей и слепых синусов в случаях вовлечения в процесс тонкой кишки. Ведущий рентгенологический симптом болезни Крона — сужение поражённого участка кишки. Степень сужения прямо пропорциональна давности заболевания. В отдельных случаях кишка суживается неравномерно и эксцентрично. Гаустры в недалеко зашедших случаях сглаживаются и принимают неправильную форму, при прогрессировании процесса они исчезают совсем. Контуры поражённого участка кишки чаще всего бывают мелко- или крупнозубчатые и лишь изредка ровные и чёткие. Иногда на контуре кишки имеются весьма характерные для болезни Крона остроконечные спикулоподобные выступы, которые являются отражением поперечно расположенных и глубоко проникающих в стенку кишки щелевидных изъязвлений — «фиссур». У некоторых больных последние могут пенетрировать через серозный покров и образовывать внутрибрюшные свищи. В ряде случаев язвы распространяются в глубину стенки кишки и как бы «подмывают» её внутренний слой. В рентгеновском изображении этот патологический процесс обусловливает возникновение своеобразной картины в виде «шляпок гвоздей», располагающихся правильными рядами по контурам кишки. Кроме сужения, наблюдают также укорочение отдельных отрезков толстой кишки. При вовлечении в патологический процесс прямой кишки размеры её значительно уменьшаются, изгибы сглаживаются, ретроректальное пространство увеличивается. Весьма характерным для болезни Крона считают чередование поражённых и нормальных фрагментов кишки. Рентгенологические изменения слизистой оболочки при болезни Крона характеризуются крупно- или мелкоячеистой структурой внутренней поверхности кишки. На фоне перестроенного рельефа могут обнаруживаться различные по величине стойкие контрастные пятна — отражение язв и эрозий. При двойном контрастировании более отчётливо определяются сужение поражённого участка кишки, неровность его контуров, псевдодивертикулярные выпячивания, ригидность стенок, резкая граница между поражёнными и нормальными тканями. Если кишка раздувается умеренно, бывает отчётливо виден рельеф внутренней её поверхности, который, как правило, имеет яме-
истую или пористую структуру. Большие псевдополипозные разрастания на фоне воздуха дают картину пристеночно расположенных дополнительных теней, иногда в виде цепочки. Эндоскопическая картина Эндоскопическая картина при болезни Крона характеризуется наличием язв на фоне неизменённой слизистой оболочки. По мере про-грессирования процесса язвы увеличиваются в размерах, принимают линейную форму. Чередование островков сохранившейся слизистой оболочки с глубокими продольными и поперечными язвами-трещинами создаёт картину «булыжной мостовой». Дифференциальная диагностика
Наиболее сложна дифференциальная диагностика болезни Крона и язвенного колита, от которого она отличается отсутствием поражения прямой кишки в половине случаев, более глубокими язвами толстой кишки, асимметричностью и прерывистостью процесса и тенденцией к формированию стриктур и свищей. К сожалению, в
558 <У Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22
настоящее время нет клинических, эндоскопических или гистологических критериев, которые бы однозначно указывали на наличие язвенного колита или болезни Крона.
До настоящего времени какого-либо специфического лечения болезни Крона не разработано. Лечение сводится к подавлению активности хронического воспалительного процесса с помощью антибиотиков, иммуносупрессивных препаратов (глюкокортикоиды, азатиоприн, ме-тотрексат), препаратов 5-аминосалициловой кислоты. В последние годы при атаке болезни Крона успешно используют антибиотик ципрофлок-сацин. По аналогии с метронидазолом его назначают длительно — до 6 нед, в суточной дозе 1,0 г. Имеются сообщения о хорошем эффекте сочетанного применения метронидазола (1,0 г) и ципрофлоксацина (1,0 г) у больных с обострением болезни Крона. Эта комбинация более эффективна в случаях колита и илеоколита, особенно осложнённых формированием свищей различной локализации. При изолированном поражении тонкой кишки она оказалась менее эффективной. Характер и длительность поддерживающей противорецидивной терапии при болезни Крона остаются до конца неясными, так как клинические и эндоскопические признаки, свидетельствующие о наличии активного воспалительного процесса в кишечнике, очень часто не совпадают. Показана профилактическая эффективность препаратов месалазина. Хирургическое лечение болезни Крона Хирургическое лечение болезни Крона в отличие от язвенного колита не носит радикального характера, так как гранулематозное воспаление может развиваться в любом отделе ЖКТ. Цель хирургического лечения при болезни Крона — борьба с осложнениями, когда этого невозможно достичь только медикаментозным лечением. Более того, неоправданные повторные резекции кишки при болезни Крона несут опасность развития синдрома «короткой кишки», нарушения процессов пищеварения. Болезнь Крона тонкой кишки
Абсолютные показания к операции при болезни Крона тонкой кишки — рубцовый стеноз и формирование наружных кишечных свищей. Стеноз развивается вследствие воспаления сегмента гонкой кишки, трансформации воспаления в рубцовый процесс при отсутствии эффекта от длительной медикаментозной терапии. Появление супрастенотического расширения проксимальных отделов является признаком декомпенсации сократительной способности кишечной стенки и предвестником развития обтурационной тонкокишечной непроходимости. При болезни Крона тонкой кишки выполняют либо резекцию поражённого отдела, либо стриктуропластику Применявшуюся ранее операцию обходного анастомоза в настоящее время используют только при стенозе двенадцатиперстной кишки. При резекции предпочтительны анастомозы «конец в конец», а линия резекции может проходить в 2 см от макроскопически определяемой границы поражения. Стриктуроп-ластика ограниченных (до 3—4 см) Рубцовых поражений проводится без вскрытия просвета тонкой кишки — рассечение рубца до слизистой оболочки проводят в продольном направлении, а ушивание образовавшегося дефекта — в поперечном. При более протяжённых стриктурах выполняют рассечение всех слоев по одной из стенок кишки с наложением в дальнейшем двухрядного шва по типу анастомоза в три четверти. Наиболее распространённой формой болезни Крона тонкой кишки является терминальный илеит, который часто развивается под маской острого аппендицита и встречается хирургам экстренной помощи. При выраженном воспалительном компоненте, местном перитоните, угрозе перфорации, а также возможности развития кишечной непроходимости выполняют резекцию поражённого сегмента тонкой кишки, а при распространении очага поражения до баугиниевой заслонки — резекцию илеоцекального отдела. Решение о возможности формирования анастомоза принимают индивидуально на основании следующих критериев: степени перифокального воспаления, выраженности метаболических нарушений у больного, а также сведений о проведении ранее иммуносупрессивной терапии, что отражается на регенерации тканей в послеоперационном периоде. Сомнения должны склонить хирурга в пользу формирования стом — илеостомы и асцендикостомы — с последующей реконструктивной операцией в сроки от 2 до 6 мес. Болезнь Крона толстой кишки Болезнь Крона толстой кишки протекает в форме сегментарного колита, тотального поражения (панколита), а также проктита с периа-нальными поражениями (язвы, трещины, свищи, гнойные затёки). Показанием к операции служит плохая переносимость или неэффективность консервативной терапии с нарастанием интоксикации, раз- 560 О- Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22 витием метаболических нарушений и септических осложнений. Операция показана также при формировании свищей, абсцессов брюшной полости, флегмон забрюшинного пространства вследствие разрушения стенки толстой кишки на участке, расположенном соответственно инт-раперитонеально, экстраперитонеально или при предлежании двух сегментов кишки. Прогрессирование гнойных перианальных осложнений, не поддающихся местной и системной медикаментозной терапии, следует рассматривать как повод для хирургического вмешательства. При неэффективности консервативной терапии, нарастании интоксикации при панколите с перианальными поражениями целесообразно первым этапом хирургического лечения наложить двуствольную илеостому наиболее щадящим, лапароскопическим доступом. В дальнейшем после стабилизации состояния больного возможна сегментарная резекция либо колэктомия. В случае поражениия всей толстой кишки производят колэктомию с брюшно-анальной резекцией прямой кишки, если прямая кишка не вовлечена в процесс, её сохраняют, а операцию заканчивают формированием илеоректального анастомоза. При сегментарном поражении выполняют резекцию сегмента толстой кишки по тем же правилам, что и резекцию тонкой кишки. Наличие свищей и перифокального воспаления заставляет расчленять оперативное лечение на два или более этапов, заканчивая первый наложением стомы. Развитие перианальных осложнений и наличие гнойных затёков диктуют необходимость наряду с вмешательством со стороны промежности выполнить операцию отключения — сиг-мостомию либо илеостомию, в зависимости от распространённости поражения. Закрывают илео- или колостому, как правило, через 2-12 мес. При перианальных осложнениях (свищах) без выраженного воспалительного компонента с одновременной ремиссией процесса в толстой кишке можно выполнить типичную операцию иссечения свища без операции «отключения» при обязательном проведении медикаментозной противорецидивной терапии. При ограниченных сужениях толстой кишки обязательна интрао-перационная биопсия с целью исключения злокачественного поражения. Всё большее распространение при Рубцовых стенозах получает стриктуропластика как органосохраняющая операция. Необходимо отметить, что хирургическое лечение болезни Крона представляет особенно трудную и нестандартную задачу, операции часто проводятся в несколько этапов, а лечение занимает несколько лет- Важным условием снижения частоты рецидивов после операции является адекватная медикаментозная противорецидивная терапия.
НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ ПРЯМОЙ КИШКИ И ПЕРИАНАЛЬНОЙ ОБЛАСТИ Геморрой Геморрой — патологическое увеличение геморроидальных узлов, расположенных в подслизистом слое дистальной части прямой кишки. Геморроем страдают более 10% взрослого населения, а его удельный вес среди болезней прямой кишки составляет около 40%. Этиология Геморроидальные узлы в норме представляют собой кавернозные сосудистые образования, располагающиеся в подслизистом слое прямой кишки над анальным каналом (внутренние геморроидальные узлы). Наружные геморроидальные узлы, значительно меньшие по размерам, располагаются в анальном канале над кожей промежности. Причиной увеличения и последующего выпадения геморроидальных узлов являются застой крови в геморроидальных кавернозных сплетениях и ослабление связочного аппарата узлов, удерживающего их в нормальной позиции (над аноректальной линией). Нарушение кровообращения в геморроидальных узлах может быть следствием ряда неблагоприятных факторов, таких как пожилой возраст, малоподвижный образ жизни, длительные запоры, беременность, злоупотребление алкоголем и др. Замедление кровообращения, в свою очередь, может быть причиной дистрофических изменений связочного аппарата узлов с нарастанием его слабости и потерей удерживающей функции. Последнее обстоятельство и приводит к необратимому выпадению геморроидальных узлов. Клиническая симптоматика Основным клиническим проявлением геморроя является кровотечение из прямой кишки во время дефекации, отсюда и само название заболевания. Второй важный симптом — выпадение геморроидальных узлов, которое происходит сначала только при натуживании, а в поздних стадиях заболевания — постоянно. Наряду с этим больные
нередко испытывают боли в заднем проходе, иногда внезапно прини мающие острый характер. Начавшись с малозначительных (по мнению заболевших) предвестников — лёгкого зуда в заднем проходе, некоторого затруднения при дефекации — заболевание постепенно принимает хронический характер. Больные замечают, что в кале, особенно плотном, всё чаще появляются прожилки алой крови, в некоторых случаях примесь алой крови бывает довольно значительной. Выраженность и периодичность кровотечений очень индивидуальна и зависит от многих обстоятельств (особенностей питания, характера стула, степени увеличения геморроидальных узлов и застоя в них крови и т.п.). В то же время нередко приходится наблюдать больных геморроем с выраженной хронической анемией. Боли при геморрое носят скорее характер неприятных ощущений в заднем проходе, именно усиление их во время дефекации нередко заставляет больных обращаться к врачам. Хроническое течение заболевания, медленно, но неуклонно прогрессируя, приводит ко всё более выраженной симптоматике. Всё больше и чаще выпадают узлы, всё реже удаётся вправить их после дефекации. Постепенно выпадение узлов происходит уже и без дефекации. Наконец они перестают вправляться и мешают не только во время дефекации, но и при ходьбе. Присоединяются постоянное мокнутие и зуд в анальном канале. Могут учащаться кровотечения и воспаление. В клиническом течении хронического геморроя принято различать четыре стадии (рис. 23-1). • • II — наряду с кровотечениями при дефекации выпадают геморрои дальные узлы, самостоятельно вправляющиеся за анальный канал • III — узлы выпадают всё чаще, самостоятельно не вправляются, для их вправления требуется ручное пособие. • IV — узлы не только не вправляются самостоятельно, но уже и ручное пособие не помогает. Наряду с этим продолжаются периодические кровотечения и обострения воспалительного процесса Лечение Лечение геморроя определяется стадией заболевания. В начальный период показано консервативное лечение, направленное на нормализацию функций пищеварительного тракта, прежде всего, устранение запоров. С этой целью рекомендуют диету с повышенным
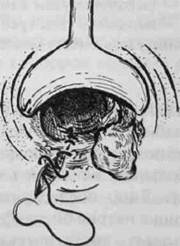
Рис. 23-1. Стадии хронического геморроя: а — I — узлы не выпадают; б — II — выпавшие узлы самостоятельно вправляются в анальный канал; в — III — выпавшие узлы требуют ручного вправления; г — IV — постоянное выпадение узлов вместе со слизистой оболочкой, ручное вправление невозможно. содержанием клетчатки, регулярные физические упражнения, различные слабительные препараты. При повторяющихся кровотечениях необходимо, невзирая на возраст больных, исключить какую-либо иную причину, прежде всего опухоль. Лишь после этого следует назначать свечи с эпинефрином, менадиона натрия бисульфит и другие гемостатические средства либо использовать хирургические методы лечения. При хроническом течении заболевания применяют так называемые малоинвазивные хирургические методы лечения. К ним относятся склеротерапия, инфракрасное облучение, электрокоагуляция и др. Эффективный способ лечения геморроя — лигирование геморроидальных узлов латексными кольцами. Этот вид лечения используют при поздних стадиях заболевания. Методика данного вмешательства заключается в том, что через аноскоп при помощи вакуумного или механического лигатора набрасывают латексное кольцо на внутренний геморроидальный узел, который затем отторгается 564 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 23 вместе с лигатурой на 10—12-й день. Все процедуры проводятся ам-булаторно. В 90% случаев происходит полное купирование всех симптомов заболевания. Наиболее эффективным способом лечения геморроя остаётся хирургическая операция — геморроидэктомия. Наибольшее распространение получил метод Миллигана и Моргана (или его различные модификации), заключающийся в полном иссечении геморроидальных узлов. Несмотря на кажущуюся простоту, эти операции могут приводить к серьёзным осложнениям (кровотечение, парапроктит, стеноз, недостаточность анального жома и др.), поэтому они должны выполняться специалистами. В последние годы в нашей стране и за рубежом применяют в основном три типа геморроидэктомии. • Первый — закрытая геморроидэктомия с восстановлением слизистой оболочки анального канала узловыми или непрерывными кет-гутовыми швами (рис. 23-2). Этот вид оперативного вмешательства применяют при геморрое 3—4-й стадии при отсутствии чётких границ между наружными и внутренними геморроидальными узлами.
Рис. 23-2. Закрытая геморроидэктомия (схема операции): а — иссечение геморроидального узла с последующей перевязкой сосудистой ножки; б — ушивание раны анального канала непрерывным швом; в — вил анального канала после завершения операции. • Второй тип — открытая геморроидэктомия, при которой наружные и внутренние геморроидальные узлы удаляют единым блоком с перевязкой ножки узла кетгутовой нитью и оставлением открытой раны анального канала. Эту операцию выполняют у пациентов с теми же стадиями заболевания, но осложнённых анальной трещиной или парапроктитом. • Третьей методикой является под слизистая геморроидэктомия. Суть этой операции заключается в том, что слизистую оболочку анального канала не иссекают вместе с геморроидальным узлом, а рассекают дугообразными разрезами, после чего из подслизистого слоя острым путём при помощи коагулятора выделяют геморроидальный узел, перевязывают его ножку, узел отсекают, оставляя культю удалённого узла в подслизистом слое. Наиболее частое осложнение геморроидэктомии — рефлекторная задержка мочи. После закрытой геморроидэктомии это осложнение возникает в 18% случаев, а после открытой подслизистой операции — у 6% пациентов. Кровотечение из ран анального канала случается у 1,5% пациентов. Осложнения Основное осложнение обычного течения заболевания - - острый геморрой, который чаще возникает в качестве обострения хронического течения либо появляется сразу, внезапно, на фоне казалось бы полного благополучия. В клинической картине острого геморроя выделяются два основных компонента — тромбоз геморроидальных узлов и их воспаление. В зависимости от выраженности того или иного компонента различают три степени острого геморроя. • I — тромбоз геморроидального узла с незначительными явлениями • И — к тромбозу присоединяется воспаление геморроидальных узлов. Они становятся хорошо видны, багрово-синюшного цвета и резко болезненны при пальпации. • 111 — воспалительный процесс переходит на клетчатку и кожу пе-рианальной области. Для этого состояния характерно резкое усиление болей, которые принимают постоянный характер, при этом становится затруднительной не только дефекация, но и ходьба. Геморроидальные узлы значи-
тельно увеличиваются, пальпация их вызывает резкую болезненность. В последующем присоединяются явления системной воспалительной реакции. При остром геморрое I—II степени следует применять консервативное лечение (местное применение обезболивающих и противовоспалительных средств). Обычно назначают препараты, содержащие гепарин (гепариновая мазь, гепарин натрий + декспантенол + аллантоин и др.), в сочетании с противовоспалительными средствами (мази хлорамфени-кол + метилурацил + сульфадиметоксин + тримекаин, хлорамфеникол + метилурацил и др.). Показано применение флеботонических препаратов (рутозид, трибенозид, диосмин + гесперидин). Эти препараты повышают резистентность капилляров, улучшают микроциркуляцию в геморроидальных узлах, улучшают реологические свойства крови. II и III степени острого геморроя являются показанием к госпитализации. В некоторых случаях рекомендуется хирургическое лечение, которое целесообразно применять до развития обширного воспаления.
Дата добавления: 2015-01-18 | Просмотры: 2208 | Нарушение авторских прав |
 Диарея возникает у 90% больных, но обычно бывает менее тяжёлой, чем при язвенном колите. При вовлечении в процесс только тонкой кишки частота стула колеблется от 2 до 5 раз, а в случаях энтероколитов — от 3 до 10 раз в сутки. Консистенция кала чаще кашицеобразная, чем жидкая. Однако даже у тех больных, у которых поражение ограничивается тонкой кишкой, стул может быть жидким или водянистым. Тяжёлая диарея наблюдается у больных с распространёнными поражениями, например при еюноилеитах.
Диарея возникает у 90% больных, но обычно бывает менее тяжёлой, чем при язвенном колите. При вовлечении в процесс только тонкой кишки частота стула колеблется от 2 до 5 раз, а в случаях энтероколитов — от 3 до 10 раз в сутки. Консистенция кала чаще кашицеобразная, чем жидкая. Однако даже у тех больных, у которых поражение ограничивается тонкой кишкой, стул может быть жидким или водянистым. Тяжёлая диарея наблюдается у больных с распространёнными поражениями, например при еюноилеитах. 556 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22 Рентгенологическая диагностика
556 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 22 Рентгенологическая диагностика Болезнь Крона приходится дифференцировать со многими забо леваниями. Гранулематозное поражение тонкой кишки часто диагностируют как аппендикулярный абсцесс или острый аппендицит, так как дифференцировать их крайне трудно. Иногда невозможно отличить болезнь Крона от воспаления дивертикула Меккеля и других острых заболеваний брюшной полости. Болезнь Крона с локализацией процесса в тонкой и правых отделах толстой кишок нелегко отличить от туберкулёза кишечника, поскольку он может протекать без поражения лёгких. Иногда злокачественная лимфома ошибочно принимается за болезнь Крона. Не всегда можно быть уверенным в том, что стриктуры тонкой кишки являются следствием только грануле-матозных изменений. При локализации стриктуры в левом изгибе ободочной кишки должно возникнуть подозрение на ишемический характер поражения. Лихорадка, боли в суставах и даже узловатая эритема могут доминировать в клинической картине воспалительного заболевания кишечника и вызывать тем самым подозрение на коллаге-новые болезни. Болезнь Уиппла, характеризующаяся лихорадкой, болями в суставах, диареей, также требует дифференциации с болезнью Крона. Если гранулематозный процесс локализуется только в толстой кишке, его можно принять за туберкулёз слепой и восходящей ободочной кишок, ишемическую стриктуру, рак и амебиаз.
Болезнь Крона приходится дифференцировать со многими забо леваниями. Гранулематозное поражение тонкой кишки часто диагностируют как аппендикулярный абсцесс или острый аппендицит, так как дифференцировать их крайне трудно. Иногда невозможно отличить болезнь Крона от воспаления дивертикула Меккеля и других острых заболеваний брюшной полости. Болезнь Крона с локализацией процесса в тонкой и правых отделах толстой кишок нелегко отличить от туберкулёза кишечника, поскольку он может протекать без поражения лёгких. Иногда злокачественная лимфома ошибочно принимается за болезнь Крона. Не всегда можно быть уверенным в том, что стриктуры тонкой кишки являются следствием только грануле-матозных изменений. При локализации стриктуры в левом изгибе ободочной кишки должно возникнуть подозрение на ишемический характер поражения. Лихорадка, боли в суставах и даже узловатая эритема могут доминировать в клинической картине воспалительного заболевания кишечника и вызывать тем самым подозрение на коллаге-новые болезни. Болезнь Уиппла, характеризующаяся лихорадкой, болями в суставах, диареей, также требует дифференциации с болезнью Крона. Если гранулематозный процесс локализуется только в толстой кишке, его можно принять за туберкулёз слепой и восходящей ободочной кишок, ишемическую стриктуру, рак и амебиаз.
 562 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 23
562 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 23 I — периодическое выделение алой крови при дефекации без выпа дения геморроидальных узлов.
I — периодическое выделение алой крови при дефекации без выпа дения геморроидальных узлов.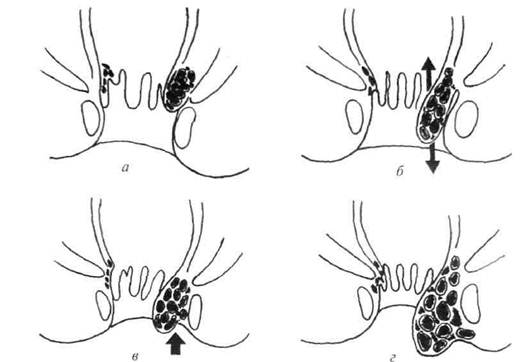

 566 <> Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 2
566 <> Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 2 Применение современных методик лечения геморроя, выполняемых в колопроктологических отделениях, позволяет уменьшать число пациентов с послеоперационным болевым синдромом и осложнениями, сократить длительность их пребывания в стационаре до 6-7 дней. Дифференцированный подход к выбору способа лечения геморроя в зависимости от его стадии и индивидуальных особенностей течения заболевания позволяет достичь хороших результатов лечения у 98-100% пациентов.
Применение современных методик лечения геморроя, выполняемых в колопроктологических отделениях, позволяет уменьшать число пациентов с послеоперационным болевым синдромом и осложнениями, сократить длительность их пребывания в стационаре до 6-7 дней. Дифференцированный подход к выбору способа лечения геморроя в зависимости от его стадии и индивидуальных особенностей течения заболевания позволяет достичь хороших результатов лечения у 98-100% пациентов.