|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Послеоперационный периодОсобенности ведения ближайшего послеоперационного периода зависят от тяжести состояния больных (степень кровопотери, пожилой возраст и сопутствующие заболевания), а также от характера проведённого оперативного вмешательства. Послеоперационный период у больных, перенёсших прошивание кровоточащей язвы и органосбе-егающие операции с ваготомией, имеет особенности. В ближайшем
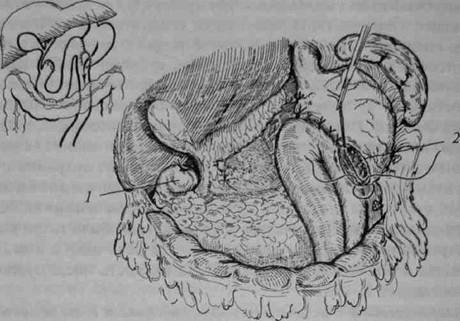
Рис. 9-5. Резекция желудка по Гофмейстеру—Финстереру (схема операции): 1 — культя двенадцатиперстной кишки; 2 — гастроэнтероанастомоз. послеоперационном периоде больному проводят курс противоязвенной терапии, включающий ингибиторы протонной помпы либо последнее поколение Н2-блокаторов, а также комплекс антихеликобак-терной терапии. Особенность послеоперационного периода у этих больных — необходимость профилактики моторно-эвакуаторных расстройств оперированного желудка. Прогноз Арсенал современных консервативных и оперативных методов позволяет с удовлетворительными результатами решить сложный вопрос об угрозе жизни больного с профузным язвенным кровотечением. Многое зависит от своевременности и адекватности оказания неотложной помощи. После оценки ближайших результатов операций (резецирующих, органосохраняющих с ваготомией) больные, находящиеся на диспансерном наблюдении, должны быть через 2—3 мес переданы врачу-гастроэнтерологу. Прогноз рецидива язвы зависит не только от проведённого оперативного вмешательства (оно должно быть патофизиологически обоснованным), но и от хорошо организованной консервативной терапии (поддерживающая и противорецидивная Осложнения язвенной болезни ♦ 247 антисекреторная терапия, антихеликобактерное лечение с достижением эрадикации). Особое место занимают больные, перенёсшие язвенные кровотечения из желудочной язвы. Им необходимо пристальное внимание из-за возможности ракового перерождения (малигнизации) хронической язвы желудка. Язвенный пилородуоденальный стеноз Около трети больных, оперированных по поводу осложнений язвенной болезни, составляют пациенты с пилородуоденальным стенозом. Мужчины страдают этой патологией чаще, чем женщины (5:1). Обычно это больные среднего возраста. Отмечаемое снижение частоты случаев, требующих хирургического лечения, можно связать с активным внедрением в клиническую практику новых медикаментозных средств. Классификация Существуют клинические, анатомические и функциональные критерии выделения различных стадий пилородуоденального стеноза. При этом их можно определить лишь при сопоставлении клинических, рентгенологических, эндоскопических данных и результатов специального исследования моторной функции желудка. В клинической практике чаще всего выделяют три стадии этого патологического процесса (табл. 9-2). Сочетание рубцово-язвенного стеноза с другими осложнениями язвенной болезни (перфорацией, кровотечением) не следует считать большой редкостью. В части случаев пилородуоденальный стеноз развивается после возникшего ранее осложнения (ушивание перфо-ративной язвы или эпизод кровотечения, излеченный без операции). Основные черты патологии Деформация и сужение пилородуоденальной области развиваются вследствие рубцевания многократно рецидивирующих язв, что влечёт за собой ту или иную степень её непроходимости и замедление эвакуации желудочного содержимого. Чтобы компенсировать опорожнение желудка, происходят гипертрофия его мышечной оболочки и усиление двигательной активности. С прогрессированием стеноза желудок теряет свои компенсаторные возможности, растягивается, 248 О* Хирургические болезни О Том 1 ♦ Часть II ♦ Глава 9
Осложнения язвенной увеличивается в размерах, ослабляется его перистальтика, что ещё в большей степени усугубляет нарушения желудочной эвакуации. Постепенно появляются признаки декомпенсации патологического процесса, характеризующиеся рвотой застойным желудочным содержимым, значительным замедлением эвакуации пищи из желудка, нарушением питания и жизнедеятельности больного. Отмечают также прогрессирующий метаболический алкалоз (хлорид-чувствительный), нарушение водно-электролитного и белкового баланса (подробности описаны в главе 3, раздел «Нарушения метаболизма»). К этому следует добавить, что стеноз с выраженной дилатацией и нарушениями моторно-эвакуаторной функции желудка приводит к резкому истончению его стенки, потере компенсаторных возможностей восстановления моторной активности и микробному «загрязнению» слизистой оболочки вследствие гнилостного брожения застоявшейся пищи. Диагностика Клиническая симптоматика Наряду с «язвенными» болями в стадии компенсации стеноза настойчиво возникает чувство переполнения в эпигастральной области после приёма пищи. Эпизодически появляется рвота, на некоторое время приносящая больному облегчение. При зондировании желудка эвакуируют около 200—500 мл желудочного содержимого с кислым неприятным запахом и примесью недавно принятых пищевых масс. Общее состояние больного существенно не страдает. При субкомпенсации больной ощущает постоянное чувство тяжести и переполнения в эпигастральной области, сочетающееся с болью и отрыжкой воздухом. При физикальном исследовании можно отметить «шум плеска» в проекции желудка. Ежедневно, по несколько раз в день бывает обильная рвота сразу или через 1-2 ч после еды только что принятой и съеденной накануне пищей, без признаков гнилостного брожения. Натощак в желудке при зондировании определяют большое количество содержимого. В этой стадии стеноза больной отмечает похудание. Декомпенсированный стеноз характеризуется прогрессирующим желудочным стазом, растяжением желудка. Состояние больного значительно ухудшается, происходит резкое обезвоживание, снижение количества отделяемой мочи. Характерна землистая окраска потерявших тургор кожных покровов. Недомогание, апатия и вялость 250 ♦ Хирургические болезни ♦ Том 1 <> Часть II ♦ Глава 9 нивелируют другие симптомы болезни. Гипокалиемия проявляется выраженной мышечной слабостью, нарушениями сердечного ритма и проводимости. Гипохлоремия чревата возникновением судорожного синдрома (так называемая хлоропривная тетания). Помимо общих судорог (иногда принимаемых за эпилептический припадок), возникает тризм (спазм жевательной мускулатуры). Определяются симптомы Труссо («рука акушера») и Хвостека (подергивание мышц лица при поколачивании в области лицевого нерва). Чувство распираний в эпигастральной области заставляет больного самостоятельно вызывать рвоту. Рвотные массы в огромном количестве содержат зловонное разлагающееся содержимое с остатками многодневной пищи. При осмотре обращает внимание сухость языка и кожных покровов. При аускультации слышен «шум плеска» в проекции желудка. Зон-довые пробы позволяют эвакуировать большое количество застойного желудочного содержимого с признаками брожения и гниения. Опорожнение желудка в стадиях субкомпенсации и декомпенсации значительно облегчает самочувствие больных. Инструментальные диагностические методы Особую роль при этом осложнении язвенной болезни играет рентгенологическое исследование. В стадии компенсации выявляют некоторое увеличение размеров желудка, рубцово-язвенную деформацию пилородуоденальной зоны. Отмечают замедление желудочной эвакуации до 12 ч. При субкомпенсированном стенозе обнаруживают признаки начинающейся декомпенсации моторики желудка — увеличение его в размерах, ослабление перистальтической активности. В этой стадии появляется симптом так называемого «трёхслойного желудка» (трёхслойное содержимое — контрастное вещество, слизь, воздух). Задержка эвакуации составляет более 12 ч. Стадия декомпенсации характеризуется значительным увеличением размеров желудка, снижением перистальтики, резким сужением пилородуоде-нального канала и выраженными нарушениями желудочной эвакуации. Бариевая взвесь остаётся в желудке более 24 ч. ФЭГДС. В первой стадии отмечают выраженную рубцовую деформацию пилородуоденального канала с сужением его просвета до 0,5—1 см. Можно обнаружить гипертрофию слизистой оболочки желудка и усиленную перистальтику. Во второй стадии метод даёт точные представления о значительном сужении пилородуоденального канала, задержке эвакуации желудочного содержимого, увеличении Осложнения язвенной болезни ♦ 251 размеров желудка. В третьей стадии выявляет резкое сужение пило-родуоденального канала, истончение слизистой оболочки желудка, отсутствие перистальтики желудочной стенки и чрезмерное расширение просвета желудка. Исследование моторной функции методом иономанометрии даёт представление о тонусе, частоте, амплитуде сокращений желудка натощак и после приёма пищевого раздражителя, позволяет определить время задержки начальной эвакуации. Для компенсированного стеноза характерен редкий ритм активных желудочных сокращений. При субкомпенсированном моторная функция ослабляется. В стадии декомпенсации выявляют резкое снижение тонуса и двигательной активности желудка. УЗИ. Выполнение УЗИ брюшной полости натощак в поздних стадиях стеноза позволяет визуализировать наполненный жидкостью желудок. Метод неточен в плане определения стадии стеноза, но может быть полезным для экспресс-диагностики. Лабораторная диагностика При помощи лабораторной диагностики (при поздних стадиях стеноза) определяют признаки метаболического (хлор-чувствительного) алкалоза, эксикоза, гипогликемии, гипопротеинемии. Дифференциальная диагностика Дифференциальный диагноз необходимо проводить с опухолевым поражением антрального отдела желудка, опухолью головки поджелудочной железы с прорастанием в двенадцатиперстную кишку. Лечение Консервативная терапия Консервативная терапия при пилородуоденальном стенозе становится предоперационной подготовкой больных к плановому хирургическому вмешательству. Она направлена, прежде всего, на заживление активной язвы с применением современных антисекреторных средств и антихеликобактерных препаратов. Кроме того, необходимо обеспечить коррекцию нарушений водно-электролитного обмена, белкового состава плазмы крови и восстановление массы тела. Этих целей достигают парентеральным введением солевых и белковых 252 -Ф- Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 9 препаратов. В поздних стадиях стеноза одним из наиболее эффективных способов подготовки больного к операции служит энтераль-ное зондовое питание (зонд проводят с помощью эндоскопа за уровень сужения в тощую кишку). В настоящее время существует много питательных смесей для энтерального питания. В клинической практике наибольшее распространение получили сбалансированные пищевые смеси: Нутризон, Изокал, Эншур. Большое внимание следует уделить восстановлению или улучшению двигательной активности желудка, создав условия для профилактики развития послеоперационных осложнений, включающих моторно-эвакуаторные расстройства. С этой целью проводят постоянную или фракционную аспирацию желудочного содержимого, промывание желудка холодной водой, назначают современные про-кинетические средства (см. ниже). Хирургическая тактика Процесс рубцевания пилородуоденальной зоны носит необратимый и прогрессирующий характер. Поэтому лечение данного осложнения может быть только оперативным, независимо от тяжести клинических проявлений, степени расширения желудка, нарушений его моторной и эвакуаторной функций. Пилородуоденальный стеноз — показание к хирургическому лечению. При выборе метода оперативного вмешательства следует учитывать стадию развития стеноза и степень нарушений моторной функции желудка и двенадцатиперстной кишки, а также особенности желудочной секреции и степень операционного риска. Стволовая ваготомия в сочетании с дренирующими желудок операциями — наиболее частое вмешательство при этой патологии. Его выполняют более чем у половины больных. Наиболее аргументированы показания к этой операции при компенсированном пило-родуоденальном стенозе. Её можно выполнить и в части случаев субкомпенсированного стеноза, когда больным была проведена адекватная предоперационная подготовка (восстановление водно-электролитных нарушений, заживление активной язвы, нормализация тонуса желудка и темпов желудочного опорожнения). Летальность при такой операции, выполняемой в плановом порядке, близка к нулю. Лапароскопическая стволовая ваготомия с пилоропластикой из минидоступа — новое техническое направление малоинвазивной хирургии. Её выполняют при компенсированном пилородуоденаль- Осложнения язвенной болезни ♦ 253 ном стенозе. Летальность после таких операций также стремится к нулевой отметке. Стволовая ваготомия с антрумэктомией показана при пилородуо-денальных стенозах с признаками субкомпенсации и декомпенсации, а также при сочетанной форме язвенной болезни. Комбинация резекции желудка со стволовой ваготомией позволяет уменьшить объём удаляемой части органа, сохраняя при этом лечебный эффект операции. Летальность при этих операциях составляет 0—2%. Резекция желудка (гемыгастрэктомия) показана больным с деком-пенсированным стенозом и сниженной кислотообразующей функцией желудка. Летальность при этом составляет 1—4%. Гастроэнтеростомия как окончательный способ лечения показана пожилым больным, находящимся в тяжёлом состоянии, с поздними стадиями стеноза, фактически при «отзвучавшей» язве. Этих больных по ряду причин не удаётся подготовить к плановому вмешательству, что обусловлено чаще всего крайне высоким опера-ционно-анестезиологическим риском. Обычно при язвенном пило-родуоденальном стенозе формируют задний позадиободочный гаст-роэнтероанастомоз по Гакеру. В настоящее время такие операции приходится выполнять довольно редко. Послеоперационный период Ведение послеоперационного периода у этой группы больных имеет свои особенности. Следует принимать во внимание, что в условиях язвенной болезни, осложнённой стенозом, существенно страдает моторно-эвакуаторная функция желудка. Длительность заболевания, частые обострения, активная язва на момент госпитализации, нарушения координации работы смежных отделов желудка и двенадцатиперстной кишки и другие факторы позволяют считать, что риск развития моторно-эвакуаторных нарушений после операций с ваготомией может быть крайне высоким. Именно поэтому в предоперационном периоде назначают препараты, нормализующие моторику (ме-токлопрамид, домперидон). В некоторых случаях необходимо и проведение зондового энтерального питания. В ходе операции для профилактики нарушений моторно-эвакуаторной функции устанавливают двухканальный зонд. При этом один его канал открывается в желудке и служит для декомпрессии последнего в послеоперационном периоде, второй — в тощей кишке за связкой Трейтца, он предназначен для энтерального кормления больных.
254 ♦ Хирургические болезни ♦ Том 1 О- Часть II ♦ Глава 9 Диагностировать развитие нарушений желудочной эвакуации в послеоперационном периоде следует по клиническим и инструментальным признакам. Жалобы могут быть выражены неярко, но в условиях перенесённой ваготомии следует обращать внимание на минимальные проявления. Такими признаками следует считать тяжесть в желудке, возникающую вечером или после приёма пищи, отрыжку, изжогу, икоту. Для диагностики нарушения желудочной эвакуации наиболее простой способ — зондирование желудка с эвакуацией содержимого. УЗИ поможет установить размеры желудка и примерное содержание жидкости натощак. Окончательным методом определения степени и вида нарушения желудочной эвакуации служит рентгенологическое исследование с контрастным веществом. Параллельно зондовому питанию в послеоперационном периоде следует проводить медикаментозное и физиотерапевтическое лечение, направленное на профилактику и ликвидацию развившегося замедления желудочной эвакуации. Нельзя забывать о проведении комплексного противоязвенного лечения, состоящего из антисекреторного препарата (Н2-блокатор, блокатор протонной помпы), препарата висмута в комбинации с антибиотиками. Прогноз Основная причина летальных исходов у больных со стенозом — выраженные нарушения гомеостаза, возникшие на фоне поздних стадий стеноза, а также декомпенсация сопутствующей патологии у пожилых больных. Дата добавления: 2015-01-18 | Просмотры: 1649 | Нарушение авторских прав |