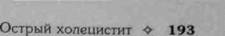|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Классификация. Клинико-морфологические формы холецистита:Клинико-морфологические формы холецистита: • катаральный; • флегмонозный; • гангренозный. Осложнения: • перфорация; • разлитой перитонит; • перипузырный инфильтрат и абсцесс; • гнойный холангит; • механическая желтуха; • жёлчные свищи (наружные и внутренние). Каждую из неосложнённых форм заболевания следует рассматривать как закономерное развитие воспалительного процесса и поэтапный переход от катарального воспаления к гангрене. Исключением из этой закономерности считают первичный гангренозный холецистит, развивающийся чаще всего вследствие атеротромбоза пузырной артерии. Острый холецистит О 187 Патоморфология • Острый катаральный холецистит морфологически характеризуется гиперемией и отёком жёлчного пузыря, появлением в его просвете серозного экссудата. Микроскопически находят лейкоцитарную инфильтрацию, главным образом слизистой оболочки и подслизи-стого слоя, скопление макрофагов и серозное пропитывание. • Флегмонозная форма сопровождается резкой гиперемией, кровоизлияниями и отёком тканей жёлчного пузыря, вследствие этого он становится напряжённым и приобретает багровый цвет. На поверхности серозной оболочки появляется фибринозный налёт, слизистая оболочка подвергается очаговому изъязвлению и некрозу. В полости жёлчного пузыря скапливается гнойный или гнойно-геморрагический экссудат. Микроскопическая картина характеризуется лейкоцитарной инфильтрацией всех слоев стенки жёлчного пузыря, иногда обнаруживают абсцессы. • Деструктивные изменения в тканях жёлчного пузыря находят также при гангренозном холецистите. Очаги некроза захватывают все слои стенки жёлчного пузыря. Они приобретают грязно-зеленоватый или грязно-серый цвет и бывают различной величины, в просвете пузыря — гной. В 5-10% случаев встречают бескаменный холецистит, в остальных — заболевание носит калькулёзный характер. Независимо от факта наличия или отсутствия камней клиническая картина заболевания и лечебная тактика практически одинаковы. Относительно редко встречают ферментативный холецистит, развивающийся в результате заброса панкреатического секрета в жёлчные протоки, что может происходить при наличии общей ампулы жёлчного и панкреатического протоков. при наличии оощеи ампулы желчного и панкреатического протоков. Клиническая картина Острый холецистит развивается преимущественно у лиц старше 50 лет, больные пожилого и старческого возрастов составляют более 50% заболевших. Соотношение мужчин и женщин среди пациентов составляет 1:5. Острый холецистит возникает внезапно с появления интенсивных болей в животе. Развитию острых воспалительных явлений в жёлчном пузыре нередко предшествует приступ жёлчной колики. Боли носят постоянный характер, по мере прогрессирования заболевания
188 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 7 их интенсивность нарастает. Они локализуются в правом подреберье и эпигастральной области, иррадиируют в правую надключичную область, плечо или лопатку. Иногда боли иррадиируют в область сердца, что можно расценить как приступ стенокардии (холецистокар-диальный синдром СП. Боткина). Постоянные симптомы острого холецистита — тошнота и повторная рвота, не приносящая облегчения больному. Повышение температуры тела отмечают с первых дней заболевания, её характер зависит от глубины патоморфологических изменений в жёлчном пузыре. Для деструктивных форм характерен озноб. Кожные покровы обычной окраски. Умеренная желтизна склер может быть обусловлена переходом воспаления с жёлчного пузыря на печень и развитием локального гепатита. Появление яркой желтухи кожи и склер указывает на механический характер внепечёноч-ного холестаза. Частота пульса колеблется от 80 до 120 в минуту и выше. Частый пульс — грозный симптом, свидетельствующий о тяжёлых воспалительных изменениях в жёлчном пузыре и брюшной полости. Специфические симптомы заболевания: • Ортнера — болезненность при поколачивании правой рёберной дуги ребром кисти; • Мерфи — непроизвольная задержка дыхания на вдохе при пальпации правого подреберья; • Кера — боль на высоте вдоха во время пальпации правого подреберья; • Мюсси—Георгиевского (френикус-симптом) — болезненность при надавливании пальцем между ножками правой грудино-ключично-сосцевидной мышцы; • Щёткина—Блюмберга — в случае вовлечения в воспалительный процесс брюшины. Частота выявления перечисленных симптомов неодинакова, она зависит от характера морфологических изменений в жёлчном пузыре и перехода воспаления на брюшину. Состояние больного может быть различным, что определяется формой заболевания. Катаральный холецистит Катаральный холецистит — наиболее лёгкая форма заболевания, характеризующаяся умеренной постоянной болью в правом подреберье, тошнотой и однократной или двукратной рвотой. Общее состояние больного страдает мало. Пульс может учащаться до 90 в минуту. Язык влажный, обложен белым налётом, при пальпации живота Острый холецистит ♦ 189 возникает нерезко выраженная боль в правом подреберье. Знаковые признаки заболевания (симптомы Ортнера, Мерфи, Кера, Мюсси-Георгиевского) выражены слабо или отсутствуют, симптом Щётки-на-Блюмберга не определяется. Жёлчный пузырь не пальпируется, но область его проекции болезненна. В анализе крови выявляют умеренный лейкоцитоз (9— 11-Ю9/л). Неярко выраженную клиническую картину катарального холецистита можно ошибочно расценить как купировавшийся приступ жёлчной колики, обусловленной холецистолитиазом. Для правильной диагностики следует обращать внимание на признаки воспаления (гипертермия, тахикардия, лейкоцитоз). При стихании воспалительного процесса, если микробная флора погибает, но сохраняется обтурация пузырного протока, развивается водянка жёлчного пузыря. В этом случае в нём происходит всасывание составных компонентов жёлчи, содержимое его становится бесцветным, носит слизистый характер. При пальпации живота удаётся определить дно увеличенного растянутого и безболезненного жёлчного пузыря. Флегмонозный холецистит Флегмонозный холецистит характеризуется более выраженной клинической симптоматикой: боли носят интенсивный постоянный характер, усиливаются при дыхании и перемене положения тела. Больных беспокоят тошнота и многократная рвота. Резко выражены слабость и недомогание, ознобы. Температура тела повышается до 37,8-38 °С и более, сохраняется в течение нескольких дней. Состояние больных средней тяжести, пульс учащается до 100 в минуту. Язык сухой, живот вздут, значительно болезнен в правом подреберье, здесь же определяются выраженная мышечная защита и положительный симптом Щёткина—Блюмберга. При нерезко выраженном напряжении брюшной стенки удаётся пальпировать воспалительный инфильтрат или увеличенный болезненный жёлчный пузырь. Как правило, положительны симптомы острого холецистита: Ортнера, Кера, Мерфи. Количество лейкоцитов в крови достигает 12— 15-109/л со сдвигом лейкоцитарной формулы влево, увеличена скорость оседания эритроцитов (СОЭ). Возможны различные варианты течения острого флегмонозно-го холецистита. При своевременной госпитализации больного и проведении рациональной консервативной терапии возможны сле-шие исходы: , дую 190 ♦ Хирургические болезни ♦ Том 1 ♦ Часть И ♦ Глава 7 • клиническое выздоровление; • стихание воспалительного процесса в стенке жёлчного пузыря и брюшной полости с последующим развитием эмпиемы жёлчного пузыря; • распространение воспалительного процесса на соседние органы. Во втором случае пальпация живота выявляет увеличенный плотный умеренно болезненный жёлчный пузырь, симптом Щёткина-Блюмберга отрицательный. Наличие в полости «отключённого» жёлчного пузыря микробной флоры и гнойного содержимого проявляется периодическими ознобами, сопровождаемыми подъёмом температуры тела до 39—40 °С. В клиническом анализе крови, взятом во время лихорадки, определяют высокий лейкоцитоз с палочкоядерным сдвигом лейкоцитарной формулы. Третий вариант течения заболевания заключается в распространении воспалительного процесса за пределы жёлчного пузыря на соседние органы: желудок, двенадцатиперстную кишку, большой сальник, поперечную ободочную кишку. Это приводит к плотному их спаянию и образованию воспалительного инфильтрата. Перипузыр-ный инфильтрат формируется на 4—5-й день заболевания. Пальпа-торно он определяется в виде различных размеров плотного неподвижного и болезненного образования в правом подреберье. В случае стихания воспалительного процесса инфильтрат уменьшается в размерах, исчезают боли в животе, нормализуются температура тела и количество лейкоцитов в крови. Если не происходит отграничения воспалительного процесса и спаяния окружающих органов с жёлчным пузырём, развивается разлитой перитонит. Гангренозный холецистит Гангренозный холецистит в большинстве случаев бывает результатом прогрессирования воспалительного процесса и расстройства кровообращения в стенке жёлчного пузыря. Эту форму воспаления чаще всего обнаруживают у больных пожилого и старческого возрастов со снижением реактивности организма и у страдающих атеросклерозом висцеральных ветвей брюшного отдела аорты. В клинической картине заболевания на первый план выступают симптомы выраженной системной воспалительной реакции, тогда как болевые ощущения могут уменьшаться, что связано с гибелью нервных окончаний в жёлчном пузыре. Состояние больных тяжёлое, они вялы, заторможены или, напротив, возбуждены. Температура тела Острый холецистит ♦ 191 повышается до 38-39 °С. Пульс учащается до 110-120 в минуту, дыхание поверхностное и частое. Язык сухой. Живот становится вздутым за счёт пареза кишечника, ограниченно участвует в акте дыхания, перистальтика угнетена. Ярко выражены признаки раздражения брюшины — защитное напряжение мышц передней брюшной стенки и симптом Щёткина—Блюмберга. В анализе крови количество лейкоцитов возрастает до 16—18109/л с резким сдвигом лейкоцитарной формулы влево. Иногда можно наблюдать выраженную интоксикацию и тахикардию в сочетании с нормальной температурой тела (симптом «токсических ножниц»), что указывает на глубокие патоморфологи-ческие изменения стенки жёлчного пузыря с образованием участков некроза различной величины, вплоть до его тотальной гангрены. Для первичного гангренозного холецистита, возникающего вследствие тромбоза или эмболии пузырной артерии, с первых часов заболевания характерно бурное течение. Оно проявляется симптомами выраженной интоксикации и быстро прогрессирующими признаками перитонита. Некоторые особенности течения острого холецистита наблюдают у больных пожилого и старческого возрастов, состояние которых отягощено сопутствующими заболеваниями. У них нередко отсутствуют интенсивные болевые ощущения, защитное напряжение мышц передней брюшной стенки не выражено, в клиническом анализе крови нет высокого лейкоцитоза, в связи с чем возникают затруднения в диагностике заболевания и выборе метода лечения. Прободной холецистит Прободной холецистит развивается у больных с гангренозной формой заболевания в случае неоказания им своевременной хирургической помощи, а также может быть следствием пролежня стенки жёлчного пузыря камнем. Прободение жёлчного пузыря в свободную брюшную полость ведёт к развитию разлитого перитонита. Клинически момент прободения проявляется резчайшими болями в животе, повторной рвотой. Больной покрывается холодным потом, кожные покровы становятся бледными, происходит снижение пульса и АД. Пальпация живота выявляет резкую болезненность во всех отделах и напряжение мышц передней брюшной стенки, положительный симптом Щёткина—Блюмберга. Прободение жёлчного пузыря при отграничении его воспалительным инфильтратом протекает с менее выраженными клиническими 192 ♦ Хирургические болезни О- Том 1 ♦ Часть II ♦ Глава 7 проявлениями, так как гнойная жёлчь из пузыря скапливается в под-печёночном пространстве и не поступает в свободную брюшную полость. Нередко это заканчивается образованием подпечёночного абсцесса, который в свою очередь может прорваться в брюшную полость. В момент прободения у больных усиливается боль в правом подреберье, постепенно нарастают симптомы системной воспалительной реакции. Гнойный холангит Гнойный холангит, осложняющий течение деструктивного холе цистита, чаще всего возникает при наличии камней в жёлчных про токах или рубцовой стриктуры большого дуоденального сосочка. Возможно развитие холангита в результате перехода воспаления с жёлчного пузыря на внепечёночные жёлчные протоки. Клинические признаки гнойного холангита появляются на 3-4-й день от начала приступа. Для него характерны нарастающая желтуха кожи и склер, фебрильная температура тела, сопровождающаяся ознобами, и боли в правом подреберье (триада Шарко). Состояние больных тяжёлое, они вялы и заторможены, пульс частый, АД снижено. При пальпации живота наряду с симптомами острого холецистита выявляют увеличение в размерах печени и селезёнки, выраженную болезненность в правом подреберье. В анализе крови выявляют высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, резкое увеличение СОЭ, повышение содержания билирубина, активности трансаминазы, щелочной фосфатазы и у-глутамилтрансферазы. Прогрессирующее течение острого холангита приводит к развитию печёночной и почечной недостаточности. Нередким осложнением острого холангита бывают абсцессы печени и билиарный сепсис. Летальность при гнойном обтурационном холангите достигает 40%. Клинические проявления механической желтухи, способной осложнять течение острого холецистита, описаны в соответствующей главе учебника.
Диагностика В типичных случаях диагностика острого холецистита не представ ляется трудной. Вместе с тем со сходными клиническими симптомами могут протекать прикрытая перфоративная язва желудка ил»
двенадцатиперстной кишки, острый панкреатит, острый аппендицит при подпечёночном расположении червеобразного отростка, правосторонняя плевропневмония, почечная колика и некоторые другие острые заболевания органов брюшной полости. Правильная и своевременная диагностика острого холецистита — необходимое условие улучшения результатов лечения. Для уточнения диагноза и принятия адекватной лечебной тактики необходимо в течение первых 24 ч с момента госпитализации больного использовать оптимальный набор лабораторных и инструментальных исследований. Обязательные исследования: клинический анализ крови и мочи, определение содержания билирубина в крови, анализ мочи на диастазу, УЗИ органов брюшной полости, рентгеноскопия органов грудной клетки, ЭКГ. Результаты этих исследований позволяют не только исключить другие острые заболевания, но и оценить тяжесть физического состояния больного, что очень важно для выбора способа лечения. УЗИ занимает центральное место в диагностике острого холецистита. Значимость УЗИ определяется высокой информативностью метода, неинвазивным характером, возможностью повторного исследования и использования метода для проведения лечебных процедур. Во избежание диагностических ошибок УЗИ необходимо проводить каждому больному с подозрением на острый холецистит, независимо от выраженности клинической симптоматики заболевания. Ультразвуковые признаки острого холецистита: увеличение размеров жёлчного пузыря, утолщение его стенок, неровность контуров и наличие взвешенных мелких гиперструктур без акустической тени в полости пузыря (рис. 7-1). Выявление жидкости в подпечёночном пространстве и зоны повышенной эхогенности окружающих тканей свидетельствует о выходе воспаления за пределы жёлчного пузыря, перивезикальной воспалительной инфильтрации близлежащих органов и тканей. Фиксированная эхоструктура с акустической тенью в области шейки пузыря — признак вколоченного камня и обтураци-онной формы острого холецистита. По результатам УЗИ судят и о состоянии внепечёночных жёлчных протоков: диаметр общего печёночного протока 9 мм и более указывает на жёлчную гипертензию, которая может быть обусловлена камнем или стриктурой жёлчных протоков. Повторное УЗИ проводят для оценки эффективности проводимого консервативного лечения и выявления признаков прогрес-сирования воспалительного процесса в стенке жёлчного пузыря и брюшной полости. 194 О- Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 7
Рис. 7-1. Ультразвуковая скано-грамма при остром флегмоноз-ном калькулёзном холецистите. Виден увеличенный жёлчный пузырь с раздвоением контуров и утолщением стенки, лоциру-ется камень шейки пузыря (ука- за„ сделкой, Диагностировать острый холецистит позволяет лапароскопия, во время которой по визуальным признакам судят о характере воспаления жёлчного пузыря и распространённости перитонита. В настоящее время лапароскопию проводят лишь при неясном диагнозе и невозможности установить причину «острого живота» неинвазивны-ми методами исследования. При осложнении острого холецистита механической желтухой проводят эндоскопическую ретроградную холангиопанкреатикогра-фию (ЭРХПГ). Она позволяет установить причину внепечёночного жёлчного стаза, локализацию окклюзии общего жёлчного протока, а при наличии стриктуры дистального отдела жёлчного протока — её протяжённость. Рентгеноэндоскопическое исследование необходимо выполнять в каждом случае острого холецистита, осложнённого внепечёночным холестазом, если тяжесть воспалительного процесса в брюшной полости не требует срочного оперативного вмешательства. Кроме того, проведение его целесообразно в тех случаях, когда диагностический этап исследования может быть завершён выполнением лечебной папиллотомии и назобилиарным дренированием для ликвидации жёлчного стаза. В случае устранения причины нарушения желчеоттока в кишечник путём эндоскопического вмешательства в последующем представляется возможность сократить объём операции, ограничивая её только выполнением холецистэктомии, что положительно сказывается на результатах лечения. При срочном выполнении операции у больных с острым холециститом и сопутству- Острый холецистит О- 195 юшей механической желтухой причину последней устанавливают в ходе самой операции с помощью холангиографии, по её результатам определяют характер вмешательства на внепечёночных жёлчных протоках. Лечение Больные острым холециститом подлежат срочной госпитализации в хирургический стационар и должны находиться под постоянным наблюдением хирурга. Эффективное лечение острого холецистита предполагает соблюдение принципа активной хирургической тактики. Деструктивный холецистит с различными вариантами течения — показание к хирургическому вмешательству в течение первых 24—48 ч пребывания больного в стационаре. Консервативному лечению подлежат больные с катаральным холециститом, при нём лечебные мероприятия в большинстве случаев позволяют купировать воспалительный процесс. При активной лечебной тактике показания к операции определяют тотчас при постановке окончательного диагноза острого деструктивного холецистита, протекающего как с явлениями перитонита, так и без них. Экстренная операция, выполняемая в ближайшие 6 ч с момента поступления в стационар, показана при всех формах деструктивного холецистита (флегмонозный, гангренозный), осложнённого местным или распространённым перитонитом. Показанием к срочной операции, предпринимаемой в первые 24 ч с момента госпитализации больного, считают флегмонозный холецистит, не осложнённый перитонитом. Как поступают, если течение острого холецистита осложняется механической желтухой и обтурационным холангитом? В этом случае хирургическая тактика зависит от двух факторов: выраженности воспалительного процесса в жёлчном пузыре и брюшной полости, а также тяжести состояния больного (степени операционно-анесте-зиологического риска). При наличии показаний к экстренной операции причину механической желтухи устанавливают путём проведения интраоперационной холангиографии и в зависимости от выявленной патологии проводят адекватное вмешательство на вне-печёночных жёлчных протоках. Больным, не нуждающимся в экстренной операции, первоначально выполняют эндоскопическую ретроградную холангиографию и эндоскопическую папиллотомию. 196 ♦ Хирургические болезни Глава 7 завершая её литоэкстракцией или назобилиарным дренированием для устранения холестаза и холангита. Через 24—48 ч после эндоскопического вмешательства прибегают ко второму этапу лечения — операции холецистэктомии. Важное место в программе активной лечебной тактики при остром холецистите занимает консервативная терапия, в большинстве случаев позволяющая купировать воспалительный процесс у больных с катаральной формой холецистита и в то же время играющая роль предоперационной подготовки у больных с деструктивным холециститом. Комплекс консервативных мероприятий, основанный на патогенетических принципах, включает следующие лечебные мероприятия: голодание (разрешено щелочное питьё), локальная гипотермия (пузырь со льдом на область правого подреберья), для уменьшения болей и снятия спазма сфинктера Одди назначают ненаркотические анальгетики и холинолитические спазмолитические препараты (метамизолнатрий, метамизолнатрий + питофенон + фен-пиверина бромид, дротаверин, мебеверин, платифиллин). Детокси-кацию и парентеральное питание обеспечивают инфузионной терапией в объёме 2,0—2,5 л в сутки. Критериями адекватного объёма инфузионных сред, вводимых из расчёта 30—50 мл на 1 кг массы тела, служат нормализация гематокрита, ЦВД и диуреза. При осложнении острого холецистита механической желтухой или холангитом дополнительно назначают гемодез, раствор аминокислот, свежезамороженную плазму, витамины С, Ъ^ и В6. Важный компонент консервативной терапии острого холецистита — антибактериальные препараты, назначаемые с целью предотвращения генерализации абдоминальной инфекции. К сожалению, антибиотики не могут ограничить деструктивный процесс в жёлчном пузыре из-за резкого снижения их накопления как в стенке пузыря вследствие сосудистых нарушений, так и в жёлчи в связи с обтурацией камнем шейки пузыря. Между тем, они играют важную роль, блокируя дис-семинацию инфекции и развитие системной воспалительной реакции. Кроме того, использование антибактериальных средств служит средством профилактики послеоперационных гнойных осложнений. Больным с неосложнённым деструктивным холециститом, оперируемым в экстренном порядке, антимикробные средства вводят внутривенно в максимальной одноразовой дозе за 30—40 мин до начала операции. Для поддержания эффективной концентрации препарата в тканях при длительности операции более 2 ч повторяют введение половины разовой дозы этого антибактериального средства. В пос- 'стрый холецистит ♦ 197 леопераиионном периоде применение антибиотиков следует продолжить при наличии у больных факторов риска развития гнойно-септических осложнений. Пациентам с осложнёнными формами деструктивного холецистита показано применение антибиотиков в предоперационном периоде и после операции в течение 5-7 дней. В таких случаях препаратами выбора как для профилактического, так и для лечебного использования служат цефалоспорины и фторхинолоны в сочетании с метронидазолом или карбапенемы. Применение препаратов тетра-циклинового ряда и гентамицина следует ограничить, так как они обладают гепатонефротоксическими свойствами. Для обезболивания при операциях по поводу острого холецистита и его осложнений применяют многокомпонентный эндотрахеальный наркоз. Местную анестезию используют только при выполнении хо-лешстостомии. Основные виды операций при неосложнённом остром холецистите — холецистэктомия и холецистостомия. При сопутствующем поражении внепечёночных жёлчных протоков (камни, стриктура) холецистэктомию сочетают с вмешательствами на общем жёлчном протоке и большом дуоденальном сосочке.
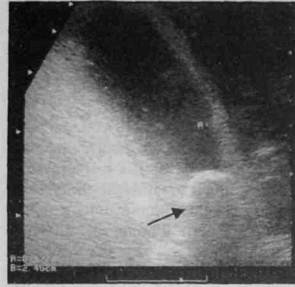
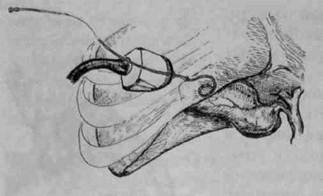
, лецистэктомия Холецистэктомия — радикальная операция, ведущая к полному выздоровлению больного. Её выполняют открытым способом с использованием традиционных доступов, из мини-лзпаротомного доступа или с помощью видеолапароскопической техники. Открытую холецистэктомию производят из широкого лапаротомного разреза в правом подреберье (по Кохеру, Фёдорову), трансректального или верхнесрединного разреза. Оптимальными представляются разрезы в правом подреберье, обеспечивающие широкий доступ к жёлчному пузырю, внепечёночным жёлчным протокам и двенадцатиперстной кишке. Вместе с тем они вызывают существенную травму передней брюшной стенки, парез кишечника, нарушение внешнего дыхания, что затрудняет послеоперационную реабилитацию и удлиняет срок нетрудоспособности. Верхнесрединный разрез целесообразно использовать в случаях неясного диагноза, невозможности исключить панкреонекроз или прободную язву. Удаление жёлчного пузыря выполняют от шейки или от дна. Преимущества имеет метод холецистэктомии от шейки: первоначально 198 ♦ Хирургические болезни ♦ Том 1 Часть II ♦ Глава 7
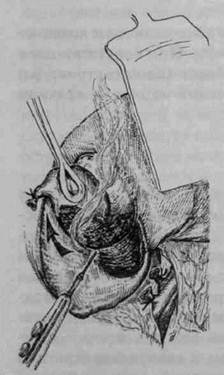
выделяют пузырную артерию и пузырный проток, их пересекают и перевязывают (рис. 7-2). Разобщение жёлчного пузыря с жёлчным протоком предупреждает возможную миграцию камней в протоки, а предварительная перевязка артерии обеспечивает бескровное выделение жёлчного пузыря из ложа печени. К удалению жёлчного пузыря от дна (рис. 7-3) прибегают при наличии плотного воспалительного инфильтрата в области его шейки и печёночно-двенадцатиперстной связки, поскольку он затрудняет идентификацию важных анатомических элементов этой зоны. Для выполнения холецистэктомии из мини-лапаротомного доступа проводят трансректальный разрез длиной 4—5 см ниже реберной дуги и на 3—4 см вправо от срединной линии. Операцию осуществляют с помощью инструментального комплекса «мини-ассистент» (см. рис. 16-5). Удаление жёлчного пузыря из мини-доступа при остром холецистите выполняют в тех случаях, когда ещё не сформировался плотный воспалительный инфильтрат в подпечёночном пространстве, обычно при длительности заболевания не более 72 ч. Если инфильтрат не позволяет идентифицировать анатомические взаимоотношения элементов гепатодуоденальной связки, целесообразен переход на широкую лапаротомию. Операция из мини-доступа отличается от традиционной холецистэктомии малой травматичностью, низкой частотой развития ранних и поздних осложнений, а также быстрым восстановлением трудоспособности больного.
Видеолапароскопическую холецист-эктомию при остром холецистите проводят при сроке заболевания 48-72 ч. При большей длительности заболевания эндоскопическая операция часто обречена на неудачу. Более того, она чревата угрозой развития тяжёлых интраоперацион-ных осложнений из-за воспалительного
инфильтрата в подпеченочной области. Применение лапароскопической операции противопоказано при осложнённых формах острого холецистита — распространённом перитоните, механической желтухе, обтурационном холангите. При возникновении технических трудностей в ходе эндоскопической операции и угрозы развития ятрогенных повреждений переходят на открытый способ операции. При остром холецистите подобное случается достаточно часто (до 20% случаев). Холецистостомия
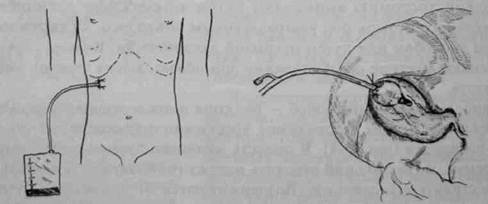
Холецистостомия — паллиативная малотравматичная операция, позволяющая достичь положительного лечебного эффекта и снизить летальность. Её следует считать стандартом хирургического лечения больных острым холециститом, у которых риск выполнения холецистэктомии чрезмерно велик в связи с тяжёлыми соматическими заболеваниями. Патогенетическим обоснованием целесообразности выполнения холецистостомии служат снятие внутрипузырной гипертензии и отведение наружу инфицированной жёлчи, что устраняет нарушения кровотока в стенке жёлчного пузыря, предотвращая тем самым возникновение и прогрессирова-ние в нём деструктивных изменений. Холецистостомию выполняют путём чрескожного дренирования жёлчного пузыря под ультразвуковым контролем, лапароскопическим способом или путём открытой лапаротомии. Во всех случаях применяют местное обезболивание при обязательном участии анестезиолога. Наиболее щадящий способ — пункция и последующее дренирование жёлчного пузыря, проводимое чрескожно и транспечёночно под УЗИ-контролем (рис. 7-4). В полость жёлчного пузыря устанавливают дренаж, позволяющий отводить наружу гнойную жёлчь и активно осуществлять его санацию. Воздерживаются от применения этого метода при распространённом перитоните, гангрене жёлчного пузыря и в случае заполнения всей его полости камнями. Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава
Рис 7-4. Пункционная транс-кутанная холецистостомия под ультразвуковым контролем. Лапароскопическую холецистостомию выполняют под контролем видеоэндоскопии после визуальной оценки характера воспалительного процесса в брюшной полости и при условии свободного от сращений с соседними органами дна жёлчного пузыря. Из многочисленных модификаций этого способа хорошо зарекомендовала себя методика прямой пункции жёлчного пузыря троакар-катетером с оставлением в его полости баллонного катетера, благодаря которому обеспечивается герметичность стомы и формируется доступ в полость жёлчного пузыря для его активной санации и удаления конкрементов. Несмотря на малоинвазивный характер и эффективность лапароскопической холецистостомии, применяют её редко, что связано с необходимостью создания пневмоперитонеума и возможным ухудшением состояния больного во время процедуры. Открытую холецистостомию (рис. 7-5) выполняют под местным обезболиванием из лапаротомного доступа в правом подреберье. Формируют холецистостому подшиванием дна жёлчного пузыря к париетальной брюшине, а в случае невозможности подшить жёлчный
Рис. 7-5. Открытая холецистостомия. В полости жёлчного пузыря установлен баллонный катетер. Острый холецистит ♦ 201 пузырь к брюшной стенке его отграничивают тампонами. При открытой холеиистостомии образуется широкий канал для доступа в полость жёлчного пузыря и его санации, что важно в профилактике рецидива заболевания. Однако этот способ создания холеиистостомии наиболее травматичен в связи с разрезом брюшной стенки. При наружном дренировании жёлчного пузыря купирование воспалительного процесса и его клинических признаков происходит к 8-10-му дню. Дальнейшая лечебная тактика зависит от тяжести состояния больного и степени операционно-анестезиологического риска. Если он крайне высок, холецистостомия становится основным и окончательным методом лечения. При улучшении общего состояния больного и снижении риска хирургического вмешательства выполняют холецистэктомию с использованием малоинвазивных технологий. Двухэтапное лечение подобных больных с острым холециститом способствует резкому снижению частоты летального исхода. Операции на жёлчном пузыре и жёлчных протоках, проводимые при остром холецистите, заканчивают установкой в подпечёночном пространстве контрольного дренажа. Дренаж в брюшной полости необходим для оттока наружу жёлчи и крови, подтекающих из ложа пузыря. В случае интенсивного крово- и желчеистечения дренаж позволяет своевременно диагностировать несостоятельность лигатур культи пузырной артерии или протока. При отсутствии отделяемого по дренажу его удаляют на 3-й послеоперационный день. Тампоны в брюшную полость при остром холецистите вводят исключительно редко. Такая необходимость возникает при осложнении заболевания подпечёночным абсцессом или невозможности остановить кровотечение из ложа пузыря в печени. При абсцессе тампоны подтягивают на 5-й день и удаляют на 9-й, гемостатический тампон извлекают на 4—5-й день после операции. В послеоперационном периоде продолжают терапию, направленную на коррекцию метаболических нарушений, профилактику инфекционных и тромбоэмболических осложнений. Инфузионную терапию в объёме 2,0—2,5 л жидкости в сутки необходимо проводить не менее 3 дней. Своевременное выполнение операции и рациональная интенсивная терапия в послеоперационном периоде обеспечивают благоприятный исход хирургического лечения больных острым холециститом.
Острый панкреатит — острое асептическое воспаление поджелудочной железы, основу которого составляют процессы аутофер-ментативного некробиоза и некроза органа. Панкреатит относят к наиболее частым хирургическим заболеваниям органов брюшной полости. В России, странах Западной Европы и Северной Америки заболеваемость острым панкреатитом варьирует от 40 до 80 человек на 100 000 населения. Некротические формы поражения подже-(лудочной железы составляют 25—30%, летальность при их развитии достигает 40%. Анатомия, кровоснабжение и иннервация поджелудочной железы изложены на приложенном к учебнику лазерном диске. Вместе с тем необходимо отметить ряд особенностей анатомии панкреатодуоде-нобилиарной зоны, определяющих этиологию, патогенез и патомор-фологию острого панкреатита. • Во-первых, в фатеров сосочек двенадцатиперстной кишки впадает главный панкреатический (вирзунгов) проток после слияния с общим жёлчным протоком, что объясняет частое развитие острого билиарного панкреатита и сопутствующей механической желтухи при ущемлении конкремента в терминальном отделе общего жёлчного протока. • Во-вторых, поджелудочная железа окружена рыхлой жировой клет- чаткой, образующей парапанкреальное клетчаточное пространство, анатомически связанное с передней паранефральной, околоободочной клетчаткой (с обеих сторон) и левым поддиафрагмаль-ным пространством. Эти топографо-анатомические обстоятельства объясняют высокую частоту развития обширной некротической флегмоны, включающей парапанкреальную, околотолстокишечные и паранефральные области забрюшинной клетчатки при распространённом панкреонекрозе. • В-третьих, к переднему краю поджелудочной железы прикреплён корень брыжейки поперечной ободочной кишки, что обусловливает её воспалительно-некротические изменения и формирование стойкого пареза кишки при деструктивном панкреатите. Для некро- Острый панкреатит ♦ 203 за головки поджелудочной железы наиболее типично поражение жировой околоободочной клетчатки восходящего отдела толстой кишки и переднего паранефрия справа, тогда как деструкция тела и хвоста органа чаще всего сопровождается развитием некротической флегмоны в левых поддиафрагмальной, околотол сто кишечной и па-ранефральной областях забрюшинного пространства. Физиология. Поджелудочная железа — важнейший экзокринный орган пищеварения и эндокринный орган регуляции углеводного обмена. Экзокринная функция. Поджелудочная железа секретирует панкреатический сок, содержащий ферменты и бикарбонаты. За сутки поджелудочная железа выделяет 1,5—3 л панкреатического сока с основной реакцией среды (рН 8,4—8,8), содержащего ферменты (про-теазы, липазы, амилазу). Панкреациты выделяют протеазы (трипси-ноген, химотрипсиноген, прокарбоксипептидаза, эластаза), а также фосфолипазы А2 и В в неактивном состоянии. В физиологических условиях их активация происходит при поступлении в двенадцатиперстную кишку под воздействием энтерокиназы. Образовавшийся трипсин аутокаталитически активирует дальнейшие порции трип-синогена. Амилаза, липаза, рибонуклеаза и дезоксирибонуклеаза активируются по мере поступления секрета в протоковую систему. Функции ферментов строго специфичны. Трипсин и химотрипсин расщепляют до аминокислот пищевой белок, альфа-амилаза катализирует расщепление полисахаридов, нуклеазы — нуклеиновые кислоты, эластаза отщепляет от эластина пептид с переводом его в растворимый эластин для дальнейшего его расщепления протеазами, липаза осуществляет гидролиз несвязанных нейтральных жиров на жирные кислоты и глицерин. Поскольку амилаза, кроме поджелудочной железы, образуется в слюнных железах, печени и лёгочных альвеолах, нормальная её активность в крови определяется суммой синтезируемого во всём организме фермента. В физиологических условиях присутствие внутриклеточных (секреторного ингибитора трипсина) и плазменных (а,-антитрипсина и а2-макроглобулина) ингибиторов протеаз обеспечивает основные механизмы биологической защиты организма от разрушительного действия ферментов. При развитии деструктивного панкреатита протео- и липолитические ферменты поджелудочной железы, лишённые естественных факторов физиологической защиты от ауто-активации, оказывают мощное разрушительное действие не только на ткани и структуры близлежащих с поджелудочной железой органов. 204 ♦ Хирургические болезни ♦ Том 1 ♦ Часть II ♦ Глава 8 но и (поступая в кровеносное русло) на системы экстраабдоминальной локализации. Оптимальную среду для работы ферментов создают бикарбонаты, секретируемые в поджелудочной железе. Кальций панкреатического сока регулирует внутриклеточный синтез ферментов и их поступление в протоки. Экзокринная функция поджелудочной железы регулируется не только парасимпатической системой, но и гуморальной функцией энтерогормонов. Эндокринная функция поджелудочной железы реализуется в островках Лангерханса, преимущественно локализованных в хвосте органа. Инсулин (секретируется р-клетками), глюкагон (ос-клетками) и липокаин регулируют функции углеводного и тканевого обмена. Гастрин, панкреатический полипептид и соматостатин (секретируется D-клетками островков Лангерханса) угнетают секрецию ферментов поджелудочной железы, регулируют моторику желудка и тонкой кишки. Дата добавления: 2015-01-18 | Просмотры: 2279 | Нарушение авторских прав |