|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
И ОКОЛОНОСОВЬIХ nазух
Производят о с м о т р наружного носа, мест проекции околоносовых пазух носа на лице. П а л ь п а ц и я наружного носа: указательные пальцы обеих рук располагаются вдоль спинки носа, легкими масси рующими движениями ощупывают области корня, скатов, спинки и кончика носа. Пальпируют переднюю и нижнюю стенки лобных пазух, выясняя при этом ощущения больного. Большие пальцы обеих рук располагают на лбу над бровями и мягко надавлива ют, затем перемешают большие пальцы в область верхней стенки глазницы к ее внутреннему углу и снова надавливают. Пальпируют точки выходов первых ветвей тройничного нерва. В норме пальпация стенок пазух безболезненна.
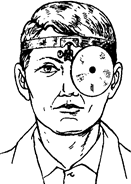
Рис. 5.1. Положение лобно- го рефлектора на голове вра- ча.
При пальпации передних сте нок верхнечелюстных пазух боль шие пальцы обеих рук располага ют в клыковой ямке на передней поверхности верхнечелюстной кости и мягко надавливают, паль пируют точки выходов вторых ветвей тройничного нерва. Пальпируют подчелюстные и глубокие шейные регионарные лимфатические узлы. Глубокие шейные лимфатические узлы пальпируют поочередно с одной и другой стороны. Голова больного должна быть немного наклонена вперед. При пальпации лимфати- ческих узлов справа правая рука врача лежит на темени обследуе мого, а левой рукой он производит массирующие движения кончиками фаланг пальцев впереди переднего края грудино ключично-сосцевидной мышцы. При пальпации лимфатичес ких узлов слева левую руку кладут на темя, а правой произво дят пальпацию. Подчелюстные лимфатические узлы пальпи руют, используя те же приемы. При немного наклоненной вперед голове обследуемого легкими массирующими движе ниями кончиками фаланг пальцев пальпируют подчелюстную область в направлении от середины к краю нижней челюсти. Нормальные лимфатические узлы не прощупываются. О п р е д е л е н и е д ы х а т е л ь н о й ф у н к ц и и н о с а. Исследование проводят поочередно сначала для одной половины носа, затем для другой. С этой целью правое крыло носа прижимают к носовой перегородке 11 пальцем левой руки, а правой рукой подносят небольшой кусочек ваты к ле вому преддверию и просят больного сделать короткий обыч ной силы вдох и вьщох. По отклонению ваты устанавливают степень затруднения прохождения воздуха. Для определения дыхания через правую половину носа 11 пальцем правой руки прижимают левое крыло носа к носовой перегородке, а левой рукой подносят комочек ваты к правому преддверию и также просят больного сделать короткий вдох и выдох. Дыхание носом может быть нормальным, затрудненным или отсутствовать. Дыхательную функцию носа оценивают на основании жалоб больного, результатов пробы с ватой и рино скопической картины. Более точное исследование функции носового дыхания проводят с помощью ринопневмометра Л.Б.Дайняк, Н.А.Мельниковой. О п р е д е л е н и е о б о н я т е л ь н о й ф у н к ц и и н о с а. Исследование проводят поочередно для каждой половины
а
Рис. 5.2. Передняя риноскопия. а - правильное положение носорасширителя; б - положение носорасширите ля при осмотре.
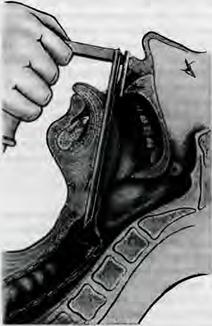
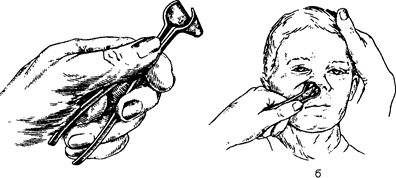
носа с помощью пахучих веществ из ольфактаметрического набора или ольфактометра. Для определения эбонятельной функции носа справа II пальцем правой руки прижимают левое крыло носа к носовой перегородке, а левой рукой берут флакон с пахучим веществом и подносят к правому преддве рию носа. Больного просят сделать короткий вдох правой по ловиной носа и назвать запах данного вещества. Обоняние через левую половину носа определяют аналогично, только правое крыло носа прижимают II пальцем левой руки, а паху чее вещество подносят правой рукой к левой половине носа. Обоняние может быть нормальным (нормосмия), понижен ным (гипосмия), извращенным (кокосмия) или отсутствует (аносмия). Пер е д н я я риноскоп и я. Для осмотра преддверия носа I пальцем правой ру и приподнимают его кончик. В нор ме преддверие носа свободное, стенки его покрыты волосами. Поочередно производят переднюю риноскопию одной и дру гой половин носа. На раскрытую ладонь левой руки помещают носарасширитель клювом вниз - I палец левой руки кладут сверху на винт носорасширителя, II и III пальцы - снаружи на браншу. IV и V пальцы должны находиться между бранша ми носорасширителя. Такое расположе!i.Ие пальцев дает воз можность раскрывать и закрывать носорасширитель. Локоть левой руки опускают, кисть руки с носорасшир11телем цолжна быть подвижной; ладонь правой руки кладут на темя обследуе мого, чтобы придавать голове положение, необходимое для проведения риноскопии. Клюв носарасширителя в сомкнутом виде вводят на 0,5 см в преддверие правой половин1,1 полости носа больного (рис. 5.2). Правая половина клюва носарасширителя должна нахо-
ушу nреддверия (у крыла
дверие носа
nравое пред /:/ левой руки нажимают на бравшу носерасширителя и раскрывают так, •Iтобы кон чи'!< клюва носерасширите ли не касался слизистой оболочки носа. При прямом положении головы осматривают и ха рактеризуют правую поло вину носа: цвет слизистой Рис. 5.3. Риноскоnическая карти оболочки розовый, поверх- на nри двустороннем синусите. ность гладкая; носовая перегородка по средней линии; носовые раковины не увеличены, общий носо- В среднем носооом ходе слеnа - Jttoй нoe отделяемое, ПОf\IШЫ и гнойное от деляемое n npuooй лоловине носа. вой ход свободный. Затем осматрива.от левую половину nо лости носа. Передние отделы нижнего носовою хода и дно nолости носа лучше видны nри небольшом наклоне головы обследуе мого кпереди, для осмотра среднего носового хода голову от клоняют кзади и несколько в сторону осматриваемой полови ны носа. Наклоны головы обследуемого врач осуществляет nравой рукой, нахолящейся на его темени. В норме слизистая оболочка носа розовая и влажная, а носовые ходы свободные, nри воспалительном процессе, например, в околоносовых na :. yxax, в носовых ходах может определяться гнойное отделяе мое (рис.5.3). Удаление носорасширителя nроизводят в следующем nо рядке: IV и V пальцами отодвигают nравую ручку носерасши рителя так, чтобы бравши его рабочей части сомкнулись не nолностью, и носерасширитель выводят из носа (nолное смы кание браншей рабочей части может nривести к ущемлению волос nредднерия носа). Осмотр левой половины носа nроизводят аналогичио:в ле вой руке врач держит носорасширитель, а правая лежит на те мени.Лри этом nравая бранша рабочей части носерасширите ля находится в верхневнутреннем углу левой ноздри, а левая в нижненаружном. Микроэндосколичес.кое и следовзние n о л о с т и н о с а и о к о л о н о с о в ы х п аз ух. Мик роэндоскоrтию лолости носа и околоносовых nазух мож но nроизводить с nомощью обы•mого оnераuионноrо микроскоnа
и эндоназальных эндоскопов с целью выполнения диагности ческих исследований и оперативных вмешательств. В настоя щее время чаще используют наборы эндоскопов и инструмен тов для эндоназальной микрохирургии фирмы <<Storz». В практике отор11ноларинголога неоправданно мало ис пользуют операционный микроскоп для осмотра и выполне ния операций в полости носа. Освоение этой методики не представляет больших трудностей для врача, владеющего ме тодами осмотра ЛОР-органов. Применение операционного микроскопа при эндоназальных осмотрах и вмешательствах позволяет получить более полную эндоскопическую картину и уточняет технику операции, в основном в начальных отделах полости носа. Микроэндоскопия с помощью эндоскопов - оригиналь ный метод исследования и хирургии носа и околоносовых пазух, поскольку в отличие от других методов осмотра дает возможность производить исследования и оперативные вме шательства с увеличением всех деталей сложной конфигура ции внутриносовых структур на всю глубину полости носа. При осмотре с помощью эндоскопов под различными углами зрения (0°, 30°, 70°) для глаза и инструмента доступны все сложные поверхности полости носа и околоносовых пазух, что позволяет не только определить состояние того или другого объекта, но и произвести микрохирургическое вмешательство. Вначале производят осмотр полости носа эндоскопом с прямой оптикой (0°). Обычно используют эндоскоп диамет ром 4 мм. Эндоскопическое исследование перед операцией выполняют в определенной последовательности. Вначале ос матривают преддверие носа - наиболее узкое место входа в по лость носа, ограниченное медиально перегородкой носа, снизу дном полости носа, латерально в нижней половине пе редним концом нижней носовой раковины и латерально сверху над передним концом нижней раковины треугольным хрящом. Этот участок носит название «nередний (вентральный) носовой клапан». В норме угол носового клапана между тре угольным хрящом и перегородкой носа (рис. 5.4) составляет около 15°. Уменьшение этого угла и сужение носового клапана вызывает затруднение носового дыхания, при этом может воз никать присасывающ11й эффект крыла носа, что опосредован но приведет к появлению храпа во сне. Необходимо обратить внимание на то, что при обычной передней риноскопни носо расширитель, отодвигая крыло носа, увеличивает верхний угол и не позволяет составить полное представление о состоянии вентрального носового клапана, поэтому его нужно осматри вать с помощью эндоскопа. Далее эндоскоп продвигают в глубь полости носа по краю нижней носовой раковины по об1пему носовому ходу. Осмат ривают слизистую оболочку, рельеф носовой перегородки, задний конец нижней носовой раковины, хоаны, носоглотку, устье слуховой трубы. При обратном движении последователь но осматривают все отделы средней носовой раковины; зад ний, средний и особенно тщательно передний конец. В на чальном отделе среднего носового хода располагается так на зьшаемый остеомеатальный комплекс, который представляет собой систему анатомических образований в области передне го отдела средней носовой раковины (рис. 5.5). Он ограничен медиально средней носовой раковиной, латерально крючка видным отростком (КО), который представлен в виде серпо видной костной пластинки решетчатой кости различной сте пени выраженности. КО прикреплен к латеральной стенке по лости носа, идет косо сверху вниз и кзади. Спереди и несколь ко кверху от КО на уровне прикрепления средней носовой ра ковины имеются решетчатые клетки валщ'а носа (agger nasi), которые открываются в полулунную щель. КО является перед ней стенкой воронки (infundibulum ethmoidale), в ее нижнюю часть открывается соустье верхнечелюстной пазухи. Нередко при эндоскопии под средней носовой раковиной можно уви деть увеличенную клетку решетчатого лабиринта - решетча тую буллу (bulla ethmoidalis). Воронка располагается в полу лунной щели в среднем носовом ходу, куда открывается также естественное соустье лобной пазухи. Естественное соустье верх нечелюстной пазухи с полостью носа спереди прикрыто КО, поэтому его, ках правило, не удается увидеrь при осмотре по лости носа с, номощью эндоскопа. Нередким вариантом стро ения является наличие одного или двух дополнительных от верстий (фонтанелл) верхнечелюстной пазухи, которые обыч но расположены рядом с основным отверстием (ostium maxil lare). Очень часто при эндоскопии обнаруживают увеличенный передний конец (булла) средней носовой раковины - так на зываемую concha bullosa, что обусловлено избыточной пнев матизацией средней носовой раковины (рис. 5.6). Средняя носовая раковина дугообразно сверху вниз при крепляется к латеральной стенке полости носа и делит решет чатый лабиринт на два отдела - передний и задний. Задние и nередние клетки решетчатого лабчринта и клино видная пазУха отличие от верхнечелюстной и лобной пазух открываются не]J.осредс1'вщiцо Е пф1остъ t., oca и носоглотку. Естественные ol'tt6epcmuя задних!<.Леток; реш iпчатого лабирин та располагаются латеральнее верхней носовой раковины, где могут быть полипы, а отверстия клиновидной пазухи располо жены на ее передней стенке, медиальнее верхней носовой ра ковины ближе к перегородке носа. Эндоскопические методы исследования, помимо иденти фикации анатомических образований в полости носа, помога ют выявить аденоиды, новообразования, кисты носоглотки,
Рис. 5.4. Передний носовой КJJanaн. 1 - перегородка носа; 2 - кnудальный конеu треугольного хряща; 3 - перед ний конец нижней носовой раковJ ны.
Рис. 5.5. Остеомеатальный комnлекс. 1 - передний край крючковидноrо отростка; 2 - средняя носовая раковJ на; 3 - перегородка носа; 4 -общий носовой ход.
Рнс. 5.6. Булла средней носовой раковины. 1 - булла nереднего края средней носовой раковины; 2 - средний носоnой ход.
оценить состояние носоглоточной и трубных миндалин, под твердить наличие суJщщ (кисты) Торнвальдта, которая может затруднять носовое дыхание, служить причиной храпа и гнуса вости. Эндоскоп и я верх н е •r е л юстной nаз ух и. Исследование осуществляют с помощью жестких эндоскопов nрямого видения (0°), а при необходимости используют опти ку 30° или 70°. После инъекции местноанестезирующеrо сред ства под слизистую оболочку с помощью троакара равtюмер ньrми вращательными движениями перфорируют переднюю стенку собачьей ямки. Отверстие накладывают, как nравило, между корнями 3-ro и 4-ro зубов. Эндоскопы вводят в трубку (гильзу) троакара или воронку, nредварительно введенную в отверстие, и осуществляют целенаправленное исследование содержимого и стенок nазухи, выявляют особенности анато мического строения и состояния слизистой оболочки пазухи. По окончании исследования гильзу троакара выдвитают таким же осторожным вращательным движением, как при введении. Место nерфорации зашивать не следует. Пациенту в течение 5-6 дней необходимо воздерживаться от интенсивного смор кания. Осмо-rр соустья nазухи с носом производят 30° или 70° эн доскопами, при этом определяют наличие или отсутствие па тологических изменений в слизистой оболочке соустья (отеч ность, гиnертрофия, полилозные образования и др.), его раз-
меры, заполненность жидким содержимым и др. Полученные данные позволяют принять решение о последующей лечебной тактике. В тех случаях, когда с помощью эндоскопа, различ ных микрощипцов и кусачек можно устранить. ограниченный патологический процесс, например освободить и расширить соустье, произвести биопсию (в том числе и через нос) и т.д., вмешательство на этом заканчивают. Если же при помощи микроэндоскопии выявляют обширные патологические изме нения, устанавливают показания к выполнению более широ кого оперативного вмешательства.
5.2. Методы исследования глотки
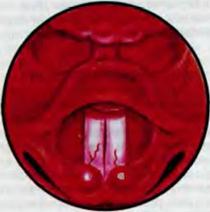
Н а р у ж н ы й о с м о т р и п а л ь п а ц и я. Вначале ос матривают область шеи и слизистую оболочку губ, затем паль пируют регионарные лимфатические узлы глотки: подчелюст ные, глубокие шейные, задние щ йные, расположенные в рет романдибулярных, в над- и подключичных ямках. Пальпацию подчелюстных лимфатических узлов производят при несколь ко наклоненной вперед голове обследуемого бимануально лег кими движениями кончиков пальцев, которые мягко вдавли вают в ткань. При этом движения должны быть направлены от середины к краю нижней челюсти, а при пальпации лимфати ческих узлов, расположенных в ретромандибулярных ямках, - перпендикулярно к восходящей дуге нижней челюсти. Глубокие шейные лимфатические узлы пальпируют сначала с одной стороны, потом с другой. Голова обследуемого несколь ко наклонена вперед. При пальпации справа правую руку кла дут на темя обследуемого, а левой производят ошупывание впереди переднего края грудино-ключично-сосцевидной мышцы сверху вниз и в горизонтальном направлении. При пальпации слева левую руку кладут на темя обследуемого, а правой производят ошупывание. Задние шейные лимфатические узлы пальпируют кончиками пальцев обеих рук сразу с двух сторон сзади по заднему краю грудино-ключично-сосцевидной мышцы и к позвоночнику в вертикальном и горизонтальном направлениях. Лимфатические узлы, расположенные в над- и подключичных ямках, пальпируют сначала с одной стороны, потом с другой, при этом одну руку кладут на темя обследуемого, а другой лег кими массирующими движениями прощупывают узлы. При исследовании слева левую руку кладут на темя обследуемого, а правой производят пальпацию. Ф а р и н г о с к о п и я. Шпатель берут в левую руку так, чтобы 1 палец поддерживал его снизу, а 11 и 111 (можно и IV) пальцы были сверху. Правую руку кладут на темя обследуемо го и просят его раскрыть рот, шпателем плоской стороной от- тягивают угол рта и осматривают предпверие рта: слизистую оболочку, выводные протоки околоушных слюнных желез, на ходящихся на щечной поверхности на уровне верхнего премо ляра, а затем полость рта: зубы, десны, твердое небо, язык, выводные протоки подъязычных и подчелюстных слюнных желез, дно рта. Дно полости рта можно осмотреть, попросив обследуемого приподнять кончик языка или приподняв его шпателем. На дне рта находятся выводные протоки подъязыч ных и подчелюстных желез, которые иногда сливаются. М е з о ф а р и н г о с к о п и я. Держа шпатель в левой руке, отдавливают им передние 2;3 языка книзу, не касаясь его корня. Шпатель вводят через правый угол рта, язык отдавли вают не плоскостью шпателя, а его концом (рис. 5.7). Следует иметь в виду, что при прикосновении к корню языка сразу возникает рвотное движение. Определяют подвижность мяг кого неба, попросив больного произвести звук <<а>>. В норме мягкое небо хорошо подвижно. Осматривают слизистую обо лочку мягкого неба, язычка, передних и задних небных дужек. В норме слизистая оболочка гладкая, розовая, дужки контури руются. Для определения размера небных миндалин расстояние между серединой небной миндалины и линией, проходящей через середину языка и мягкого неба, мысленно делят на три части. В том случае, если миндалина выступает на 1;3 этого расстояния констатируют ее увеличение 1 степени, на 2;3 - 11 степени, до средней линии глотки - 111 степени. Осматривают слизистую оболочку минда.т::ин. В норме она розовая, влажная, поверхность ее гладкая. Определяют содержимое лакун минда лин. Для этого берут два шпателя - в правую и левую руку. Одним шпателем отжимают книзу язык, другим мягко надав ливают на основание передней дужки и через нее на миндали ну в области ее верхнего полюса. При осмотре правой минда лины язык отжимают шпателем, находящимся в правой руке, левой миндалины - в левой руке. В норме содержимое лакун скудное, негнойное, в виде эпителиальных пробок или отсут ствует. Осматривают слизистую оболочку задней стенки глотки. В норме она розовая, влажная, ровная, редко в ней рассеяны гранулы - скопления лимфоидной ткани размером примерно lx2 мм. 3 а д н я я р и н о с к о п и я (рис. 5.8). Для осмотра зад них отделов носа носоглоточное зеркало укрепляют в ручке. Подогрев его в горячей воде в течение 2-3 с, берут ручку в правую руку и протирают зеркало салфеткой; степень нагрева зеркала проверяют, приложив его к тыльной поверхности левой кисти у 1 пальца. В левую руку берут шпатель и его кон цом оттесняют книзу передние 2;3 языка. Шпатель берут таким образом, чтобы 1 палец находился на его нижней поверхности,
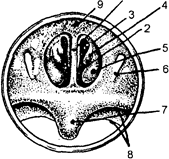
1 - язычок; 2 - задняя небная дужка; 3 -передняя небная дужка; 4- небная миндалина; 5 - задняя стенка глотки; б - язык; 7 - треугольная складка; 8 - небная занавеска.
а б Рис. 5.8. Методика задней риноскопии (эпифаринrоскопии). а - задняя риноскопия; б - образования носоглотки, видимые при задней ри носкопии: 1 -сошник; 2- хоаны; 3- верхняя носовая раковина; 4- средняя носовая раковина; 5 - нижняя носовая раковина; б - глоточное устье слухо вой трубы; 7 -маленький язычок; 8 -небные дужки; 9- свод носоглотки.
а 11, 111 и IV- на верхней. Шпатель вводят со стороны право го угла рта, язык отдавливают концом шпателя. Носоглоточное зеркало берут в правую руку, как ручку для письма, вводят в рот зеркальной поверхностью кверху, не ка саясь корня языка и задней стенки глотки, и заводят за не бную занавеску. Свет от рефлектора должен быть направлен точно на зеркало. Больной должен дышать носом. При легких поворотах зеркала последовательно осматривают задние отде лы полости носа. При этом в зеркале видны задние концы всех трех носовых раковин, носовые ходы, задние отделы но совой перегородки (сошник). Задние концы носовых раковин
а
Рис. 5.9. Пальцевое исследование носоглотки. а - положение врача и больного; б - положение пальца врача в носоглотке.
в норме не выходят из хоан, сошник находится по средней линии. В зеркале видны верхние отделы глотки - свод носо глотки, хоаны, боковые стенки глотки, где на уровне задних концов нижних носовых раковин определяются отверстия слу ховых (евстахиевых) труб. В норме хоаны свободные, слизис тая оболочка верхних отделов глотки розовая, гладкая. В своде носоглотки находится 111, глоточная (носоглоточная), минда лина; в норме она располагается на задневерхней стенке носо глотки и не доходит до верхнего края сошника и хоан. Пальцевое исследование носоглотки (рис. 5.9). Обследуемый сидит, а врач стоит сзади справа от него; 11 пальцем левой руки вдавливают щеку больного между зубами слева, II пальцем правой руки быстро проходят за мяг кое небо в носоглотку и ощупывают хоаны, свод носоглотки, боковые стенки. Г и п о ф а р и н г о с к о п и ю выполняют, как н е п р я м у ю л а р и н г о с к о п и ю. Осмотр нижних отделов глотки производят при непрямой ларингоскопии (рис. 5.10). Гортан ное зеркало укрепляют в ручке и подогревают в горячей воде по указанным выше правилам. Больного просят открыть рот, высунуть язык и дышать ртом. Обернув кончик языка сверху и снизу марлевой салфеткой, берут его пальцами левой руки так, чтобы I палец располагался на верхней поверхности языка,
!35
а
б
рингоскоnия. а-в - nоложение горташrого 1еркала в глотке. 8
г
д Рис. 5.10. Продолжение_ r - л.аринrосколичсск.ая картин 1 nри дыхании: 1 - язы••ная миндалина и ко рень языка; 2 - надгорт:1нник; 3- валекулы; 4- голосовые складки; 5 - вес тибулярны е складки; 6 - гортанные желудочки; 7 - черnаловидны е хрящи; 8 -межчерnаловидное nространство; 9 -••ерnалонадгорт JНные складки; 10 - грушевидные синусы; 11 -верхний 01'дел трахеи; 12-стебелек надгортанни ка; д -ларингоскоnическая картина nри фонации _
III - на нижней, а II пальцем отодвигают верхнюю губу. Легко потягивают язык на себя и книзу. Гортанное зеркало берут за ручку в правую руку, как ручку для письма, и вводят в полость рта, не касаясь корня языка и задней стенки глотки. Зеркальная поверхность при введении должна быть обращена вниз. Дойдя до язычка, поворачивают зеркало под углом 45° к продольной оси глотки и слегка приподнимают язычок и мяг кое небо вверх и назад. При этом обследуемого просят произ нести звук <<И», а затем сделать мягкий вдох. С помощью гортанного зеркала следует осматривать ниж ние отделы глотки. При этом прежде всего виден корень языка с расположенной на нем язычной миндалиной, затем - надгортанник в виде развернутого лепестка, слизистая оболоч ка его бледно-розовая или желтоватая. Между надгортанни ком и корнем языка видны два небольших углубления- вал лекулы; каждая из них ограничена срединной и боковой языч но-надгортанными складками. С помощью зеркала осматрива ют заднюю и боковые стенки глотки, слизистая оболочка их розовая, гладкая. При фонации хорошо обозреваются груше видные синусы - углубления, расположенные с боков от гор тани; в норме они свободны от содержимого. Слизистая обо лочка в области грушевидных синусов также гладкая и розо вая. Зеркало удаляют из полости рта, отделяют от ручки и опускают в дезинфицирующий раствор.
5.3. Методы исследования гортани
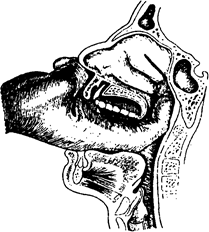
Подготовку к осмотру проводят так же, как указано выше. Н а р у ж н ы й о с м о т р и п а л ь п а ц и я. При осмот ре определяют состояние поверхности и конфигурацию шеи. Затем производят пальпацию гортани и ее хрящей (перстне видного и щитовидного), определяют хруст хрящей гортани, смещая ее в стороны. В норме гортань безболезненна, пассив но подвижна вправо и влево. После этого по описанной выше методике пальпируют регионарные лимфатические узлы гор тани: подчелюстные, глубокие шейные, задние шейные, пре ларингеальные, пре- и паратрахеальные, расположенные в над- и подключичных ямках. Н е п р я м а я л ар и н г о с к о п и я. Гортанное зеркало ук репляют в ручке, подогревают в горячей воде в течение 2-3 с до 40-50 ос и протирают салфеткой. Степень нагрева зеркала оп ределяют, приложив его к тыльной поверхности кисти. Больно го просят открыть рот, высунуть язык и дышать ртом. Обернув кончик языка сверху и снизу марлевой салфеткой, берут его пальцами левой руки так, чтобы I палец располагался на верхней поверхности языка, 111 - на нижней поверхности, а II палец - на верхней губе. Язык слегка потягивают вперед и книзу. Гортанное зеркало берут за конец ручки в правую руку, как ручку для письма, вводят в полость рта зеркальной плоскос тью книзу, параллельно плоскости языка, не касаясь корня языка и задней стенки глотки, до мягкого неба. Дойдя до него, плоскость зеркала располагают под углом 45° к срединной оси глотки; при необходимости можно слегка приподнять мягкое небо кверху и кзади, а свет от рефлектора направить точно на зеркало. Коррекцию расположения зеркала нужно произво дить осторожно, мелкими движениями до тех пор, пока в нем не отразится гортань. В это время больного просят издать про тяжный звук <<И>>, а затем сделать вдох. В период фонации, а затем во время вдоха видна внутренняя поверхность гортани в двух фазах физиологической деятельности (см. рис. 5.10). После осмотра удаляют зеркало из глотки, отделяют от ручки и опускают в дезинфицирующий раствор. Видимое в гортанном зеркале изображение отличается от истинного: передние отделы гортани видны внизу, поэтому кажется, что они находятся сзади, а задние - вверху и пред ставляются расположенными спереди. Изображение правой и левой сторон в зеркале соответствует действительности. При ларингоскопии следует произвести общий осмотр гор тани и определить состояние ее отдельных частей. В гортан ном зеркале прежде всего виден корень языка с расположен ной на нем язычной миндалиной, затем надгортанник в виде развернутого лепестка. Слизистая оболочка надгортанника обычно бледно-розовая или желтоватая. Между надгортанни ком и корнем языка определяются два небольших углубле ния- валлекулы, ограниченные срединной и боковыми языч но-надгортанными складками. Во время фонации и при глу боком вдохе обычно хорошо видны голосовые складки; в норме они перламутрово-белого цвета. Передние концы скла док у места их отхождения от щитовидного хряща образуют острый угол - переднюю комиссуру. Над голосовыми склад ками видны вестибулярные складки розового цвета, а между голосовыми и вестибулярными складками с каждой стороны имеются углубления - гортанные желудочки (см. рис. 5.11). Спереди в зеркале видны задние отделы гортани и черпало видные хрящи в виде двух бугорков, покрытые розовой глад кой слизистой оболочкой, к голосовым отросткам этих хря щей прикрепляются задние концы голосовых складок, а между телами хрящей располагается межчерпаловидное пространст во. От черпаловидных хрящей кверху к лепестку надгортанни ка идут черпалонадгортанные складки розового цвета, с глад кой поверхностью. Латеральнее черпалонадгортанных складок расположены грушевидные синусы, слизистая оболочка кото рых розовая и гладкая. При вдохе (рис. 5.10, г) и фонации (рис. 5.10, д) определя ется подвижность обеих половин гортани. Между голосовыми
Рис. 5.11. Прямая ларинrоско11ия. складками!1ри вдохе обра зуется пространство тре угольной формы -голосо вая щель; через него обь\ч но удается увидеть верхние кольна трахеи, покрытые бледно-розовой слизистой оболочкой. Прям ая ларинго с к о n и я. В связи с тем что у детей трудно произ вести неnрямую ларинго скопию, выполняют nря мую ларингоскопию (рис. 5.11), при этом можно ис пользовать освещение от лобно1·о рефлектора. Прин циn nрямой ларингоскопии лежит в основе всех спо собов nрямого эндоскопи ческого исследования ды хательных nутей и пищево да, различия лишь в дли не и диаметре nрименяемых трубок.
Дата добавления: 2015-02-06 | Просмотры: 1219 | Нарушение авторских прав |

 литься в нижневну'Греннем углу nреддверия носа, 1Iе вая - в верхненаружном
литься в нижневну'Греннем углу nреддверия носа, 1Iе вая - в верхненаружном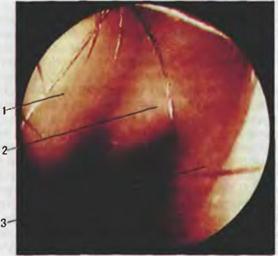
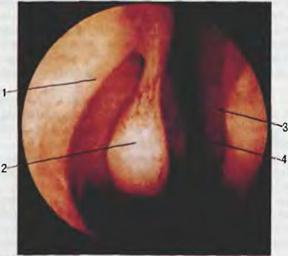
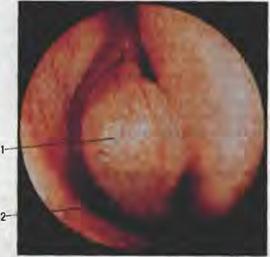
 Рис. 5.7. Фарингоскопическая кар тина (мезофарииrоскопия или оро фарииrоскопия).
Рис. 5.7. Фарингоскопическая кар тина (мезофарииrоскопия или оро фарииrоскопия).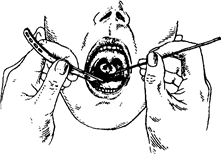
 б
б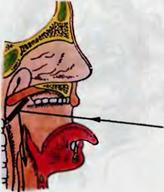
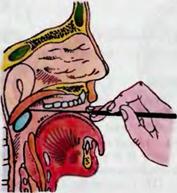
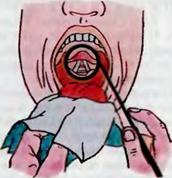 Рис. 5.10. Неnрямая ла
Рис. 5.10. Неnрямая ла