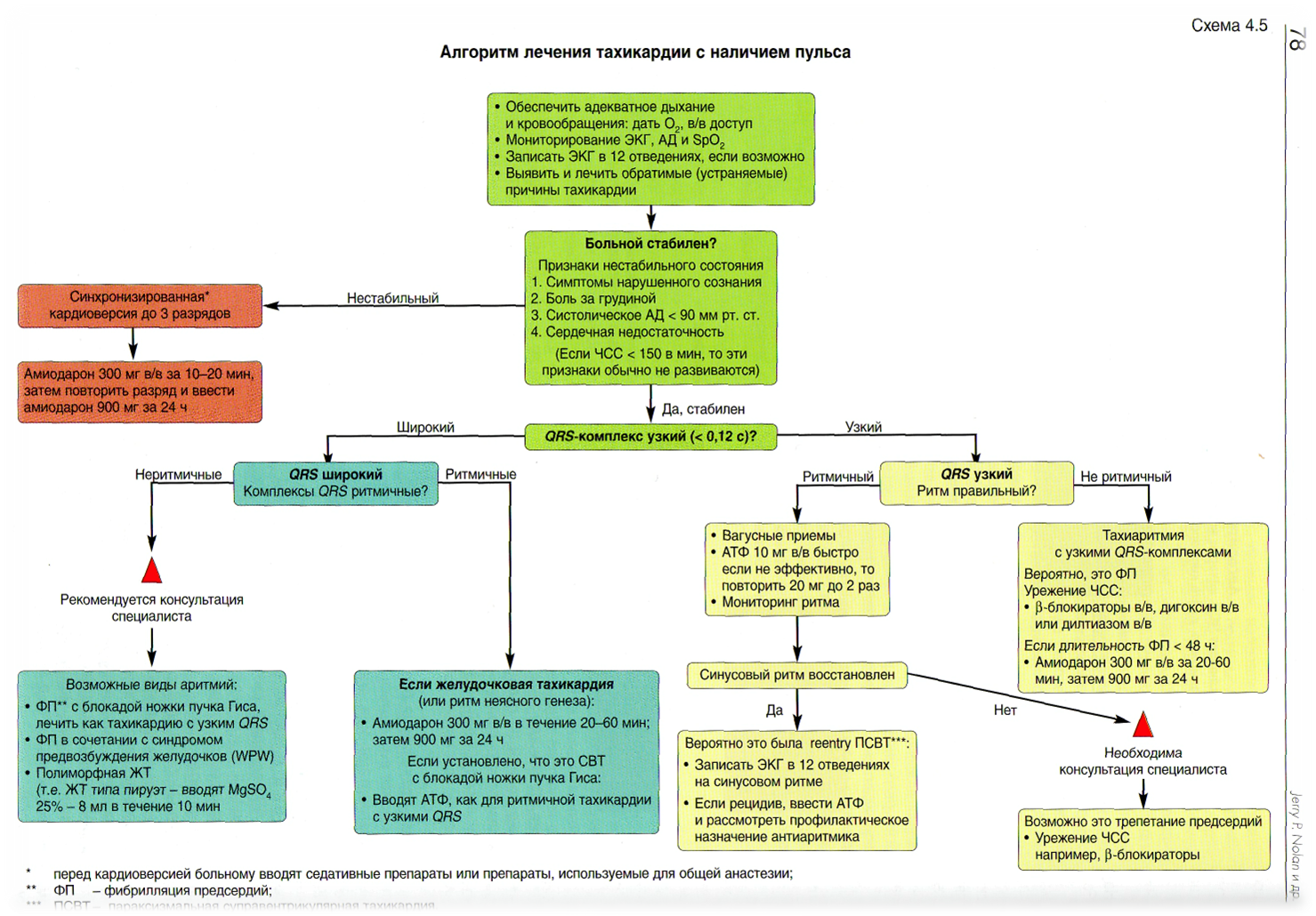
|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Брадикардия. Брадикардия - урежение ритма сердца ниже 60 в минуту
Брадикардия - урежение ритма сердца ниже 60 в минуту. Однако более правильно выделять абсолютную брадикардию (< 40 в минуту) и относительную, когда урежение ЧСС влияет на состояние гемодинамики больного. Первым шагом в оценке брадикардии является определение стабильности состояния пациента (схема 4.4). Ниже приведены неблагоприятные признаки, которые могут указывать на нестабильное состояния пациента: • систолическое артериальное давление • ЧСС < 40 в минуту; • желудочковые аритмии, требующие купирования; • сердечная недостаточность. Если присутствуют неблагоприятные признаки, необходимо ввести в/в 500 мкг атропина; если необходимо, повторять введение препарата каждые 3-5 мин до суммарной дозы 3 мг. Однократные дозы атропина менее 500 мг могут вызывать парадоксальный эффект: дальнейшее урежение ритма.313 У здоровых добровольцев доза атропина 3 мг дает максимально достигаемое увеличение ЧСС в покое314 При наличии острой ишемии или инфаркта миокарда использовать атропин следует с осторожностью; учащение ритма сердца может увеличить ишемию или зону инфаркта. Если с помощью атропина достигнут удовлетворительный результат или пациент находится в стабильном состоянии, то следует оценить риск развития асистолии, который определяется следующими факторами: • эпизоды асистолии, имевшие место в недавнем
• наличие АВ-блокады типа Мобитц II; • наличие полной (III степень) блокады (особенно, • появление асистолии желудочков длительностью Атриовентрикулярная блокада бывает I, II или III степени и может вызываться различными лекарственными препаратами или электролитными расстройствами, а также структурной патологией вследствие острого инфаркта миокарда или миокардита. АВ-бло-када I степени характеризуется удлинением интервала Р-Я (> 0,2 с) и обычно носит доброкачественный характер. АВ-блокада II степени подразделяется на типы Мобиц I и II. При блокаде Мобиц I блокада развивается в атриовентрикулярном узле, часто носит тран-зиторный характер и может протекать бессимптомно. При блокаде Мобиц II блокада чаще всего развивается ниже АВ-узла, на уровне пучка Гиса или его ветвей, часто сопровождается клиническими симптомами и имеет тенденцию к прогрессированию до полной АВ-блокады. АВ-блокада III степени характеризуется АВ-диссоциацией, которая может носить транзиторный или постоянный характер в зависимости от причины, ее вызвавшей. При риске асистолии или нестабильном состоянии пациента, а также в ситуации, когда не получено удовлетворительного ответа на введение атропина, вероятно потребуется электрокардиостимуляция. Последним методом лечения в такой ситуации будет проведение трансвенозной кардиостимуляции. Для улучшения состояния пациента при ожидании прибытия специалистов и доставки необходимого оборудования, используется одно из следующих мероприятий: • наружная кардиостимуляция; • инфузия адреналина со скоростью 2-10 мкг в мину Другие препараты, которые могут применяться при симптомной брадикардии, включают допамин, изопре-налин и теофиллин. Если потенциальной причиной развития брадикардии явились бета-блокаторы или блокаторы кальциевых каналов, то рассмотрите возможность введения глюкагона. Не применяйте атропин при наличии у пациентов кардиотрансплантатов; может наблюдаться парадоксальная реакция в виде АВ-блокады высокой степени или даже прекращение активности синусового узла.315 Полная блокада проводящей системы сердца с узкими ОЯ5-комплексами не является абсолютным показанием для выполнения кардиостимуляции,
поскольку эктопические атриовентрикулярные водители ритма (сопровождающиеся формированием узких ОЯЗ-комплексов) могут генерировать удовлетворительный и стабильный сердечный ритм. Электрокардиостимуляция Наружная электрическая кардиостимуляция Если нет ответа на введение атропина или атропин оказался малоэффективным или у пациента имеют место тяжелые симптомы, особенно при наличии блокады высокой степени (второй степени МобицИ -третьей степени), то незамедлительно начните чре-скожную кардиостимуляцию. Наружная кардиостимуляция может оказаться болезненной и не принести желаемого результата. Проверьте надежность механического контакта и оцените повторно состояние пациента. Для уменьшения болей используйте анальгетики и седативные средства; попытайтесь установить причину брадиаритмии. Дата добавления: 2015-02-06 | Просмотры: 1065 | Нарушение авторских прав |