|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
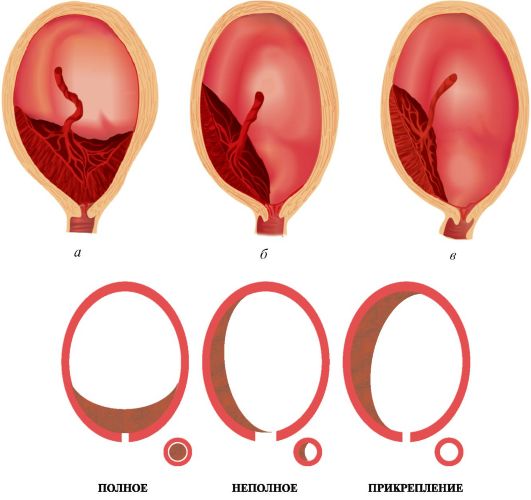
Предлежание плацентыОпределение. Предлежанием плаценты (placenta praevia) называют прикрепление ее какой-либо частью или полностью в области нижнего сегмента матки. Статистика. В России частота предлежаний плаценты составляет 0,95% от общего числа родов. Повышение частоты предлежания плаценты в последнее десятилетие объясняют числом абортов и внутриматочных вмешательств. Предлежание плаценты у повторнородящих возникает чаще (75%), чем у первородящих. Кровотечения во время беременности при предлежании плаценты встречаются у 34%, а во время родов - у 66% женщин. При массивных кровотечениях материнская смертность составляет 3%, а детская - 5%. Этиология и патогенез. Причины аномалий расположения плаценты окончательно не выяснены. Одни исследователи аномалии прикрепления плаценты связывают с патологическими изменениями в самой матке, другие - с особенностями состояния самого плодного яйца. Наиболее часто аномалии прикрепления плаценты возникают при патологических процессах в слизистой оболочке матки, нарушающих нормальную децидуальную реакцию эндометрия. Причинами развития этих процессов являются: хроническое воспаление эндометрия, рубцовые изменения после абортов, операций на матке (кесарево сечение, консервативная миомэктомия, перфорация матки и др.), миома матки, аномалии развития матки, инфантилизм, многократные роды, инфекционные осложнения в послеродовом периоде. Ангиопатии у матери, обусловленные заболеваниями сердечно-сосудистой системы, почек и печени, нарушают кровообращение в органах малого таза, в том числе в матке, чем способствуют неправильной имплантации оплодотворенного яйца и образованию предлежания плаценты. Внутриматочные вмешательства ухудшают структурно-метаболические характеристики эндометрия с последующим формированием недостаточности плацентарного ложа и плаценты. Оплодотворенное яйцо не может своевременно привиться в области дна матки вследствие нарушения нидационной функции трофобласта (нидус - гнездо), а именно - запоздалого появления ферментативных процессов в трофобласте. Оно приобретает имплантационную способность, опускаясь уже в нижние отделы матки, где и прививается. Кровотечение при предлежании плаценты возникает вследствие отслойки плаценты от стенки матки. В начале второй половины беременности отслойка плаценты происходит, когда перешеек матки несколько растягивается в стороны и происходит формирование нижнего сегмен- та, и нерастяжимая плацента теряет связь со стенкой матки. В последние недели беременности с усилением сокращений по Брекстон-Гиксу или появлением схваток предлежащая плацента отслаивается от стенки матки, и начинается кровотечение, которое усиливается во время родов. Классификация. Различают полное и неполное предлежание плаценты, низкое ее прекрепление. Полное предлежание плаценты - это такая клиническая ситуация, при которой внутренний маточный зев полностью перекрыт дольками плаценты и при влагалищном исследовании всюду определяют плацентарную ткань, околоплодные оболочки не пальпируются (рис. 3.14.1 а). Неполное предлежание плаценты - это такая клиническая ситуация, при которой внутренний маточный зев не полностью перекрыт плацен-
Рис. 3.14.1. Степени предлежания плаценты: а - полное; б - неполное; в - низкое прикрепление. той и при влагалищном исследовании за внутренним зевом определяют плацентарную ткань и околоплодные оболочки (рис. 3.14.1 б). Приведенные варианты предлежания плаценты при оказании помощи в родах имеют относительный характер. По мере раскрытия маточного зева степень предлежания может меняться, потому что отслойка нижнего края плаценты происходит медленнее, чем раскрытие маточного зева. При клиническом обследовании степень предлежания плаценты определяют при раскрытии маточного зева не менее чем на 4 см. Низкое прикрепление плаценты - это такая клиническая ситуация, при которой нижний край плаценты располагается на расстоянии менее 7 см от внутреннего маточного зева, но не захватывает его край и при влагалищном исследовании пальпации не доступен. Иногда можно пальпировать шероховатую поверхность плодных оболочек, что позволяет подозревать близкое расположение плаценты (рис. 3.14.1 в). Шеечная (шеечно-перешеечная) плацента - очень редкая аномалия, наблюдающаяся при врастании края плаценты в шеечный канал и при шеечной беременности. В результате неполноценного развития децидуальной реакции в шейке матки хорион врастает глубоко в подлежащие ткани, возникает истинное вращение плаценты. Клиника. Основным клиническим симптомом предлежания плаценты является кровотечение из матки. Вследствие формирования и растяжения нижнего сегмента во второй половине беременности или с началом родовой деятельности вскрываются интервиллезные пространства, так как ворсины плаценты не обладают растяжимостью. Плацента отслаивается от стенок матки, и возникает кровотечение. Наиболее часто кровотечение бывает во время родов. Кровотечения во время беременности появляются внезапно, без болевых ощущений, могут прекратиться, но спустя некоторое время возникнуть вновь. Не всегда сила кровотечения соответствует степени предлежания плаценты: при полном предлежании плаценты может быть небольшое кровотечение, неполное предлежание может сопровождаться очень сильным кровотечением, если разрыв произошел в области краевого венозного синуса. Чем ниже расположена плацента, тем раньше возникает и обильнее бывает кровотечение. В связи с постоянной кровопотерей у беременных очень скоро развивается анемия. При полном предлежании плаценты кровотечение часто начинается рано, во втором триместре беременности, может быть сразу обильным или в виде скудных кровяных выделений, может прекратиться на некоторое время и вновь возникнуть. В последние недели беременности, когда появляются предвестники родов, кровотечение возобновляется и/или усиливается. Впервые кровотечение может возникнуть с первыми схватками. Если во время беременности были незначительные кровяные выделения, то с первыми схватками кровотечение усиливается. В процессе родовой деятельности, когда происходит раскрытие маточного зева, плацента все более отслаивается, и кровотечение усиливается. Перекрывающая внутренний зев плацента не позволяет предлежащей части вставиться во вход в малый таз, а тем более нет возможности вскрыть плодный пузырь, чтобы прекратить дальнейшую отслойку предлежащей плаценты. Острая анемия развивается быстро. При неполном предлежании плаценты кровотечение начинается в самом конце беременности, чаще в начале периода раскрытия или даже позже, когда произошло сглаживание и раскрытие маточного зева на 4-5 см. При неполном предлежании плаценты сила кровотечения зависит от величины предлежащего участка плаценты. Следовательно, чем больше предлежит плацентарной ткани, тем раньше начинается кровотечение, тем оно обильнее. При затылочном предлежании головки плода кровотечение может уменьшиться и даже приостановиться после излития околоплодных вод, так как предлежащая часть плода опускается во вход в таз и прижимает отслоившуюся часть плаценты к стенке матки и таза, останавливая кровотечение. При разгибательных преждлежаниях и неправильных вставлениях нижний сегмент матки не может также плотно охватить головку, как при затылочном предлежании, поэтому кровотечение не прекращается. При неправильных положениях плода (поперечное и косое), когда предлежащая часть отсутствует, кровотечение даже усиливается. Низкое прикрепление плацент ы является самой благоприятной ситуацией из всех вариантов аномалий расположения плаценты. Кровотечение чаще появляется в конце периода раскрытия и по силе значительно меньше, чем при других аномалиях расположения плаценты. Низкое расположение плаценты можно распознать после осмотра родившегося последа - разрыв плодных оболочек находится на небольшом расстоянии от края плаценты. Гипоксия плода - второй основной симптом предлежания плаценты. Хроническая гипоксия плода развивается во время беременности вследс- твие кислородного голодания, так как из маточно-плацентарного кровообращения выключается значительная часть сосудов отслоившейся плаценты, а также в связи с недостаточным кровоснабжением нижнего сегмента матки, возможно, с анемией. Отслоившаяся часть плаценты не участвует в системе маточно-плацентарного кровообращения, поэтому степень гипоксии зависит от площади отслойки предлежащей плаценты и ряда других факторов. Острая гипоксия плода развивается при прогрессирующей отслойке плаценты и массивном кровотечении. При предлежании плаценты беременность осложняют неправильные положения плода, тазовые предлежания, невынашивание, хроническая гипоксия и гипотрофия плода, плацентарная недостаточность, анемия у матери. В родах часто имеют место слабость родовой деятельности, нарушение отделения плаценты в связи с врастанием ворсин хориона в нижний сегмент матки, атония матки, кровотечения, эмболия околоплодными водами, тромбоэмболия, восходящая инфекция. В III периоде родов кровотечение возобновляется, потому что плацентарная площадка располагается в нижнем сегменте матки, а его сократительная способность снижена. Диагностика основана на данных анамнеза, клинических симптомов, специального акушерского обследования и УЗИ. При появлении кровяных выделений из половых путей во время беременности и с началом родов показана срочная госпитализация в акушерский стационар. В женской консультации осмотр шейки матки при помощи зеркал и влагалищное исследование не проводят, так как они могут усилить кровотечение. Анамнез. Основным симптомом предлежания плаценты является кровотечение из влагалища, которое не сопровождается болями, возникает на фоне «спокойной» матки, часто после физического напряжения (дефекации, мочеиспускания, полового акта) или с началом родовой деятельности. Оно может быть сразу обильным или в виде скудных кровяных выделений. Кровотечение во втором триместре беременности, как правило, связано с полным предлежанием плаценты. Кровотечение в конце беремен- ности или в начале первого периода родов чаще обусловлено неполным предлежанием плаценты или низким ее прикреплением. Перенесенные воспалительные заболевания матки, аборты в анамнезе подтверждают возможность аномалии прикрепления плаценты. Специальное акушерское исследование. При наружном акушерском исследовании определяют состояние матки (наличие или отсутствие тонуса, болезненности), положение плода в матке и его сердцебиение. У беременных часто диагностируют неправильные положения плода, тазовые предлежания, высокое расположение предлежащей части плода по отношению ко входу в малый таз. Осмотр влагалища и шейки матки при помощи зеркал и влагалищное исследование производят только в стационаре, в малой или большой операционной и только при развернутой большой операционной, так как в момент исследования кровотечение может стать профузным. Осмотр влагалища и шейки матки при помощи зеркал необходим для исключения других источников кровотечения из половых путей: псевдоэрозии, полипа, злокачественной опухоли шейки матки, варикозной болезни и травмы влагалища. При предлежании плаценты шейка матки и влагалище цианотичные, блестящие, кровь выделяется из цервикального канала. Влагалищное исследование выполняют бережно, с соблюдением правил асептики. В момент исследования кровотечение может усилиться. При полном предлежании плаценты и закрытом наружном зеве через своды влагалища предлежащую часть определить невозможно. Пальпируют мягкое массивное образование (тестоватость) во всех сводах влагалища - плаценту. При неполном предлежании плаценты и закрытом наружном зеве через своды пальпируют предлежащую часть и мягкое массивное образование (плаценту) в переднем или одном из боковых сводов влагалища. При раскрытом маточном зеве (4 см и более) диагностика предлежания плаценты намного облегчается. При полном предлежании плаценты весь просвет внутреннего зева занят плацентарной тканью. Она узнаваема по характерной тестоватой консистенции, которую легко запомнить, если хоть раз ощупать материнскую поверхность родившейся плаценты. Пальпация предлежащей материнской поверхности плаценты усиливает кровотечение. Поэтому исследование должны производить крайне бережно. При неполном предлежании плаценты в пределах маточного зева обнаруживают плацентарную ткань и оболочки плодного пузыря, напрягающегося во время каждой схватки. При низком прикреплении плаценты в пределах маточного зева обнаруживают оболочки плодного пузыря. Оболочки будут плотные и поверхность их шероховатая, так как ворсинки гладкого хориона, расположенные вблизи плаценты, не подвергаются после развития ветвистого хориона полной атрофии, а сохраняются в виде мелких сосочков до самого конца беременности. Они располагаются только в той части оболочек, которая непосредственно примыкает к краям плаценты. Плацентарную ткань пальпировать не удается, так как край плаценты находится выше внутреннего зева. В настоящее время для определения предлежания плаценты во время беременности и в родах используют ультразвуковое сканирование, позволяющее точно оценить степень предлежания плаценты, наличие отслойки, определить ее размеры и прогрессирование. Дифференциальная диагностика. С целью исключения других источников кровотечения из родовых путей (травмы мягких родовых путей, псевдоэрозия, полипы, рак шейки матки и др.) обязательным является осмотр влагалища и шейки матки при помощи зеркал, проводимый при развернутой большой операционной. Кровяные выделения сопровождают такие состояния, как преждевременная отслойка нормально расположенной плаценты, шеечно-перешеечное предлежание плаценты, шеечная беременность. Если во время родов кровотечение возникает вслед за излитием вод, сердцебиение плода становится угрожающим или исчезает совсем, то следует подумать о разрыве сосудов пуповины при оболочечном ее прикреплении. Иногда кровяные выделения, появившиеся вследствие начинающегося разрыва матки, ошибочно принимают за низкое прикрепление плаценты. Лечение. Беременных с предлежанием плаценты относят к группе высокого риска. УЗИ во время беременности позволяет диагностировать низкое расположение плаценты, начиная со второго триместра беременности, проследить процесс «миграции» плаценты», обнаружить признаки отслойки. Ведение беременных и лечение является индивидуальным. При поступлении в стационар после обследования и постановки диагноза намечают план ведения, метод родоразрешения и передают пациентку под наблюдение дежурной бригады. Тактика врача зависит от варианта предлежания плаценты, срока беременности или периода родов, состояния плода, сопутствующей аку- шерской и соматической патологии, возраста женщины, исходов предыдущих беременностей, а главное - от скорости кровотечения и количества теряемой крови. Одним применяют консервативное лечение, другим показано плановое или срочное оперативное вмешательство. Консервативные методы лечения возможны при любом варианте предлежания плаценты при недоношенной беременности и отсутствии кровотечения или при скудном кровотечении, если общее состояние беременной удовлетворительное (максимальное артериальное давление выше 100 мм рт.ст., содержание в крови гемоглобина не менее 100 г/л). Беременную немедленно помещают в стационар, назначают строгий постельный режим, препараты, снижающие (или снимающие) тонус матки (сернокислая магнезия, β-адреномиметики и др.). При выявлении анемии у матери и гипоксии и гипотрофии у плода проводят соответствующее лечение. Если при недоношенной беременности и отсутствии кровотечения из влагалища, по данным УЗИ, отмечают «миграцию» плаценты из нижнего сегмента матки, беременная и плод находятся в удовлетворительном состоянии, то беременную выписывают под наблюдение женской консультации. Показаниями к оперативному лечению при предлежании плаценты являются обильное кровотечение, острая гипоксия плода и анемия у матери. Во всех случаях обильного кровотечения из матки или ухудшения общего состояния беременной (Hb, Ht, АД) или плода (острая гипоксия) показано родоразрешение операцией кесарева сечения. Полное предлежание плаценты - это абсолютное показание к кесареву сечению. При полном предлежании плаценты и отсутствии кровотечения или скудных кровяных выделениях беременных госпитализируют в дородовое отделение, где проводят консервативное лечение, направленное на пролонгирование беременности, и родоразрешают путем кесарева сечения в плановом порядке на 38 нед беременности при отсутствии кровотечения. При появлении обильного кровотечения на фоне консервативного лечения или прогрессировании анемии, или признаках гипоксии плода беременных родоразрешают путем кесарева сечения в экстренном порядке. Кровотечение при полном предлежании плаценты является абсолютным показанием к кесареву сечению независимо от срока гестации. При неполном предлежании плаценты тактика врача зависит от интенсивности кровотечения, акушерской ситуации и состояния больной. Кесарево сечение выполняют во время беременности при обильном кровотечении и нарастающей анемии, угрожающей жизни матери. В родах кесарево сечение показано при кровотечении в сочетании с неподготовленными родовыми путями, отсутствием схваток, слабой родовой деятельностью. Важную роль в решении вопроса об операции играет сочетание с другой акушерской (тазовое предлежание, аномалии родовой деятельности и т.д.) или экстрагенитальной патологией. При появлении не обильных кровяных выделений с началом родовой деятельности возможно ведение родов через естественные родовые пути. При хорошей родовой деятельности и при раскрытии маточного зева для остановки кровотечения проводят амниотомию. Разрыв околоплодных оболочек способствует опусканию в малый таз головки плода, которая прижимает отслоившийся участок плаценты, прекращает дальнейшую отслойку и останавливает кровотечение. В дальнейшем роды могут протекать без осложнений. Важным является активное ведение третьего периода родов. Сразу после рождения плода производят ручное отделение плаценты и выделение последа, которое является обязательным и позволяет своевременно диагностировать патологию прикрепления плаценты, гипотонию матки или разрыв нижнего сегмента матки. Обязательным также является назначение антибактериальной терапии. Если после амниотомии кровотечение продолжается, то производят кесарево сечение в экстренном порядке. В процессе любого метода родоразрешения роженица требует особого внимания. Одновременно с мероприятиями по остановке кровотечения проводят мероприятия по борьбе с острой анемией, слабостью родовой деятельности, применяют оксигенотерапию, сердечные средства и др., осуществляют мероприятия по предупреждению или лечению гипоксии плода и т.д. Осложнения и исход при предлежании плаценты. При кесаревом сечении после опорожнения матки возможно развитие атонии, которая потребует удаления матки. Низкая сократительная способность нижнего сегмента матки и /или частое истинное приращение плаценты могут привести к массивному кровотечению в последовом и послеродовом периодах. В послеродовом периоде инфекционные заболевания возникают чаще, чем при нормальных родах. Самое серьезное осложнение при отслойке предлежащей плаценты, которое может привести к внезапной смерти во время беременности, в родах и послеродовом периоде, - это эмболия. Эмболия возникает вследствие того, что в сосудистое русло материнского организма из зияющих вен плацентарной площадки проникают пузырьки воздуха, кусочки инфицированных кровяных сгустков или околоплодные воды. Благоприятный прогноз для матери и плода зависит от своевременной диагностики, квалифицированной и рациональной помощи, а также от многих других причин, влияющих на исход родов. Важно учитывать реакцию организма на кровопотерю, состояние сердечно-сосудистой системы, органов кроветворения. Более благоприятный исход для матери и плода дает применение операции кесарева сечения. Профилактика. Профилактика предлежания плаценты заключается в первую очередь в борьбе с абортами, особенно криминальными, в предупреждении и лечении воспалительных заболеваний половых органов, в частности эндомиометрита. Дата добавления: 2014-12-11 | Просмотры: 6354 | Нарушение авторских прав |