|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
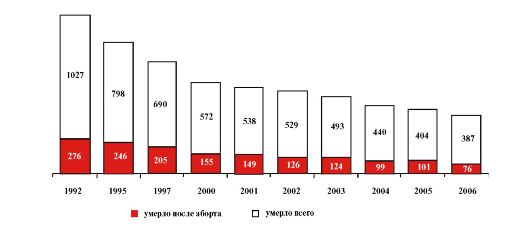
ОПЕРАЦИИ ИСКУССТВЕННОГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИПланирование семьи и регуляция рождаемости остается одной из важнейших задач мировой медицины и социальной политики. Несмотря на многочисленные программы ВОЗ, незапланированная беременность до сих пор является нерешенной проблемой. По данным социологов, 50% всех беременностей незапланированные, 25% - нежелательные. Ежегодно в мире производится более 50 миллионов абортов. Показатель числа абортов на 1000 женщин фертильного возраста в США составляет 21,3; Великобритании - 14,2; Финляндии - 11,7; Нидерландах - 5,3. В России показатель числа абортов на 1000 женщин фертильного возраста имеет постоянную тенденцию к снижению и приближается к 30. Однако среди причин материнской смертности в России осложнения абортов занимают лидирующее место (рис. 4.1.1). В России традиционно сложился стереотип решения проблемы нежелательной беременности путем искусственного прерывания. Осложнения после аборта возникают у каждой третьей женщины. У первобеременных их частота доходит до 45%. 28% женщин прерывают первую беременность. В России на долю подростков приходится 10% всех абортов. При этом поздние осложнения, преимущественно более тяжелые, значительно превышают ранние (10-35% и 5-18%, соответственно). Отдаленные осложнения (бесплодие, невынаши-
Рис. 4.1.1. Материнская смертность после аборта в России (абс.) вание беременности, хронические воспалительные процессы гениталий, эндокринные нарушения, эндометриоз) значительно ухудшают репродуктивное здоровье женщин, неблагоприятно сказываются на фертильности и течении последующих беременностей. Частота гинекологических заболеваний у женщин, первая беременность которых закончилась артифициальным абортом, составляет почти 60%. Применение механических или химических средств с целью прерывания беременности до 22 нед называется искусственным (артифициальным) абортом. Искусственный аборт должен быть медицинским. Медицинский аборт - это искусственное прерывание беременности, выполненное обученным медицинским персоналом с соблюдением всех требований метода. Медицинский аборт производится в медицинском учреждении по заявлению и при наличии информированного согласия женщины с обязательным оформлением соответствующей медицинской документации. Если при выполнении искусственного аборта нарушено хотя бы одно из требований, предъявляемых к медицинскому аборту, такое прерывание беременности считается криминальным. Недавно ВОЗ ввела понятие «безопасный» и «небезопасный» аборт. По определению ВОЗ, небезопасный аборт - выполнение аборта или лечение его осложнений неквалифицированным лицом, а также осложнения после аборта, так как они являются основными причинами смерти женщин репродуктивного возраста или тяжелых нарушений их репродуктивного здоровья. По данным ВОЗ, ежегодно в мире выполняется 20 млн небезопасных абортов, ежегодно в мире 60 000 женщин умирает от осложнений небезопасного аборта. Исторический аспект. Искусственный аборт относится к числу старейших проблем медицины, этики, юриспруденции, теологии. В большинстве древних цивилизаций искусственный аборт был наиболее распространенным методом регулирования рождаемости. Аристотель считал аборт допустимым, пока в зародыше не сформировалась «чувствительность» и «двигательная активность». В то же время, клятва Гиппократа не одобряет прерывание беременности. В римском праве зародыш трактовался как часть тела матери (pars viscerum), поэтому женщина не подвергалась наказанию за умерщвление плода или изгнание его из утробы. И только позднее эмбрион (nasciturus - «имеющий родиться») был наделен некоторыми гражданскими правами. Искусственный аборт стал трактоваться как преступление против прав родителей, если кто-то стремился достичь таким путем имущественных прав. Окончательное осознание ценности эмбриона связано с возникновением христианства. Если у ранних христиан при этом указывалось, что обретение бессмертной души происходит на 40-й день для мальчиков и 80-й для девочек, то средневековые богословы (уже не различая полов) указывали то на 40-й, то на 80-й день (12 нед беременности). Основоположник отечественного акушерства Н.М. МаксимовичАмбодик еще в 1784 г., предвосхищая концепцию медицинских показаний к искусственному прерыванию беременности, выступал за то, чтобы в критических ситуациях на первое место ставить спасение матери, а не плода. В европейской медицине поворотным пунктом в окончательном формировании данной концепции стала дискуссия в Парижской медицинской академии в 1852 г. Статистика материнской смертности после кесарева сечения стала главным аргументом в этическом оправдании искусственного прерывания беременности. Во второй половине XIX в. в США возникло общенациональное движение за запрет аборта. Ведущую роль в нем играло руководство авторитетной Американской медицинской ассоциации. Основываясь на эмбриологических открытиях, врачи доказывали, что плод представляет собой живое существо с момента зачатия, а не с момента ощущения матерью движений его тела (этот момент назывался «оживлением плода»). Поэтому медики настаивали, что аборт, даже в самом начале беременности, является убийством плода. В итоге к 1880 г. аборты в США, если речь не шла о случаях спасения жизни женщины, были запрещены. Принятые тогда законы в основном сохранялись до 60-х годов XX в. В имперский период истории России, согласно уголовному уложению 1903 г., существовала уголовная ответственность за аборт и для врача (до 6 лет), и для матери (до 3 лет). Постановление Наркомата здравоохранения и Наркомата юстиции от 18 ноября 1920 г., разрешавшее в России искусственное прерывание беременности в медицинских учреждениях, было первой в европейской истории практикой легализации абортов. Легализация абортов в России была большим шагом в процессе эмансипации российских женщин, ибо позволяло самим женщинам контролировать собственную сексуальность и фертильность. Один из создателей советской системы здравоохранения З.П. Соловьев назвал данное постановление «историческим документом», в котором, в частности, говорилось: «Допускается бесплатное производство операции по искусственному прерыванию беременности в обстановке советских больниц, где обеспечивается максимальная безвредность». В 1936 г. вышло постановление «О запрете абортов, увеличении материальной помощи роженицам, установлении государственной помощи многосемейным, расширении сети родильных домов, детских яслей, детских садов, усилении уголовного наказания за неуплату алиментов и некоторых изменениях в законодательстве о разводе». Постановление содержало требование о том, что все беременности должны заканчиваться родами; а сам аборт объявлялся запрещенной медицинской услугой. Указами Президиума Верховного Совета СССР в 1954 г. была снята сначала уголовная ответственность за подпольный аборт, а в 1955 г. был разрешен аборт по медицинским и социальным показаниям. Тогда же, в 1955 г., отпуск по уходу за ребенком был увеличен и составил 56 дней до и 56 дней после родов, был введен оплаченный больничный лист по уходу за заболевшим ребенком и т. д. Различают ранний (до 12 нед беременности) и поздний (от 12 до 22 нед) медицинский аборт. Срок 12 нед беременности является пограничным в связи с тем, что именно в это время завершается формирование плаценты с образованием перегородок (септ) из децидуальных клеток, что усиливает связь плодного яйца со стенкой матки. Кроме того, до указанного срока невелики размеры эмбриона (плода), нет истончения стенок матки. Это снижает риск серьезной травматизации матки костными отломками при одномоментном прерывании беременности. Существую три группы показаний, по которым выполняется медицинский аборт: • желание женщины; • немедицинские (социальные) показания; • медицинские показания. В России медицинский аборт по желанию женщины выполняется при сроке беременности до 12 нед. Немедицинским (социальным) показанием для прерывания беременности в России является беременность в результате изнасилования; прерывание беременности по социальным показаниям выполняется до 22недельного срока. Медицинскими показаниями для прерывания беременности при любом сроке являются все клинические ситуации, при которых пролонгирование беременности представляет серьезную угрозу жизни и здоровью женщины: • экстрагенитальные заболевания в стадии декомпенсации и субкомпенсации; • перенесенные тяжелые хирургические операции; • угасание функции репродуктивной системы женщины (возраст 45 лет и более); • физиологическая незрелость организма женщины (возраст до 16 лет); • патология беременности, представляющая угрозу жизни женщины (тяжелые формы раннего токсикоза, гестоза, не поддающиеся терапии, неразвивающаяся беременность). Кроме того, аборт выполняется по медицинским показаниям в случаях, когда перспективой исхода беременности является рождение нежизнеспособного либо неполноценного потомства: • перенесенные во время беременности заболевания и неблагоприятные воздействия, вызывающие тератогенный и выраженный эмбриотоксический эффект (краснуха, радиационное воздействие); • пороки развития плода, впоследствии не поддающиеся коррекции. Противопоказаниями для искусственного прерывания беременности являются: • эктопическая беременность любой локализации; • острые и подострые воспалительные заболевания женских половых органов специфической и неспецифической этиологии; • острые инфекционные заболевания; • гипертермия неясной этиологии. Дата добавления: 2014-12-11 | Просмотры: 1717 | Нарушение авторских прав |