|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВЕДЕНИЕ ПОСЛЕДОВОГО ПЕРИОДАТретий период опасен из-за возможности кровотечения, поэтому особое внимание уделяют общему состоянию роженицы, признакам отделения плаценты. Акушерка и врач следят за состоянием роженицы: пульсом, АД, характером и количеством выделений из матки, учитывают жалобы (головокружение, боли в животе, головная боль).
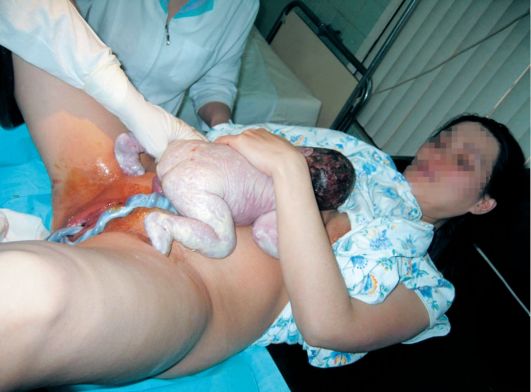
Рис. 2.10.15. Выкладывание ребенка на живот матери
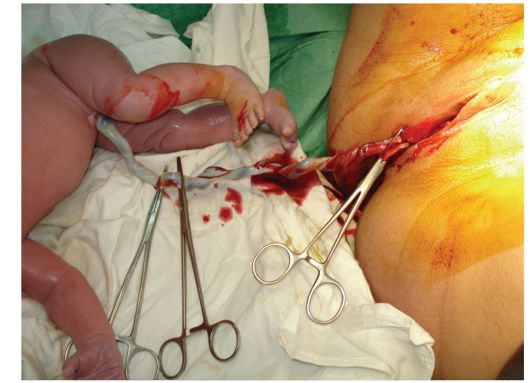
Рис. 2.10.16. Накладывание зажимов на пуповину В последовом периоде нельзя пальпировать матку, чтобы не нарушить естественный ход последовых схваток и правильное отделение плаценты. Последовый период ведут активно-выжидательно. Врач и акушерка наблюдают за роженицей: кожные покровы не должны быть бледными, пульс - не более 100 уд/мин, артериальное давление не должно снижаться более, чем на 15-20 мм рт.ст. по сравнению с исходными цифрами. Необходимо следить за состоянием мочевого пузыря - он должен быть опорожнен сразу после рождения плода, так как переполненный мочевой пузырь препятствует сокращению матки и нарушает нормальное течение отслойки плаценты. Для учета и измерения объема кровопотери под ягодицы роженицы акушерка подкладывает почкообразный стерильный лоток (рис. 2.10.17).
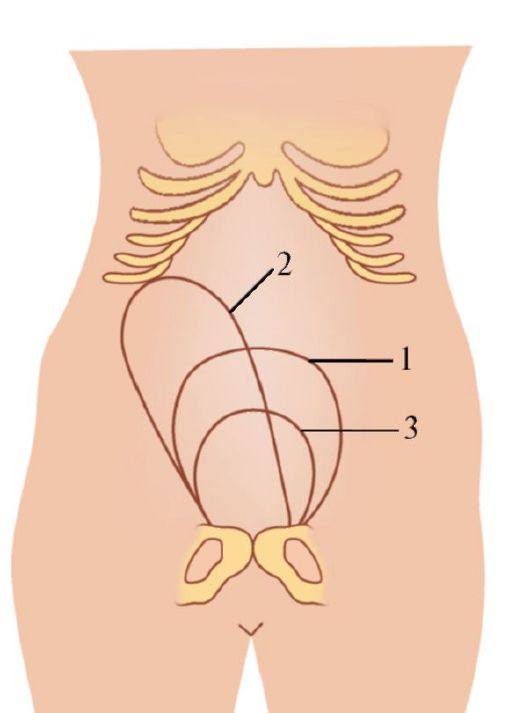
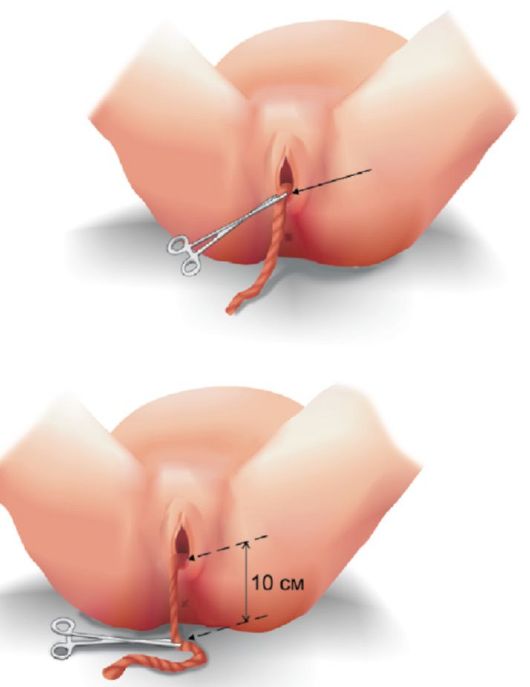
Рис. 2.10.17. Почкообразный лоток для учета кровопотери (Внимание! Объем лотка составляет 800 мл) На каждом лотке должен быть указан его объем в мл. Наиболее распространены две емкости: 600 мл и 800 мл (!). О том, как протекает отслойка плаценты, можно судить по изменению формы матки, а также по характеру и степени кровотечения из матки. Появление кровотечения само по себе указывает на начавшуюся отслойку плаценты. Чтобы диагностировать, отделилась ли плацента от матки или нет, пользуются признаками отделения плаценты. Признак Шредера - плацента отделилась и опустилась в нижний отдел матки, дно матки поднимается вверх выше пупка, отклоняется вправо, нижний сегмент выпячивается над лоном (рис. 2.10.18). Признак Альфельда - зажим или лигатура, наложенная на культю пуповины у половой щели, при отделившейся плаценте опускается на 10 см и более (рис. 2.10.19).
Рис. 2.10.18. Признак Шредера: 1 - после рождения плода; 2 - после отделения плаценты (признак Шредера); 3 - после рождения последа
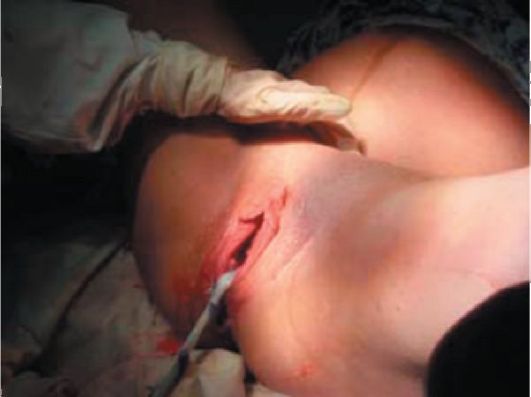
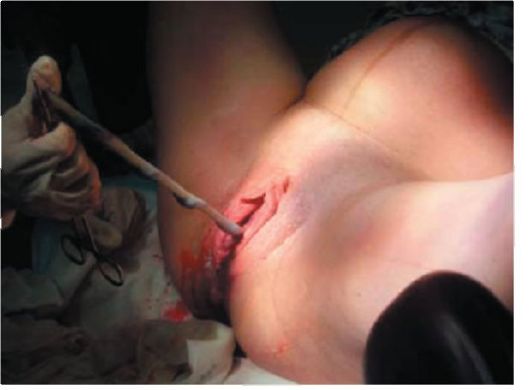
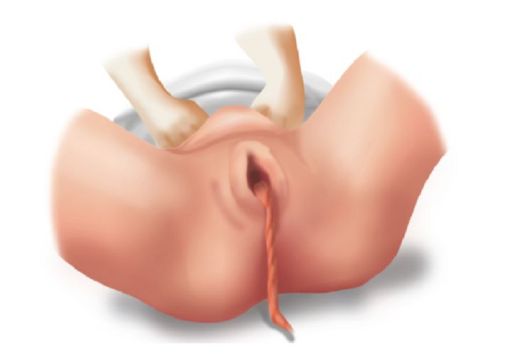
Рис. 2.10.19. Признак Альфельда Признак Кюстнера-Чукалова - при надавливании ребром кисти над лоном матка поднимается вверх: если плацента отделилась, пуповина не втягивается во влагалище. Пуповина втягивается во влагалище - плацента не отделилась (рис. 2.10.20). Признак Довженко - роженица делает глубокий вдох и выдох, если при вдохе пуповина не втягивается во влагалище, следовательно, плацента отделилась. Признак Клейна - роженице предлагают потужиться: при отслоившейся плаценте пуповина остается на месте; а если плацента не отделилась, пуповина после потуги втягивается во влагалище. Правильный диагноз отделения плаценты ставят по совокупности 2-3 этих признаков.
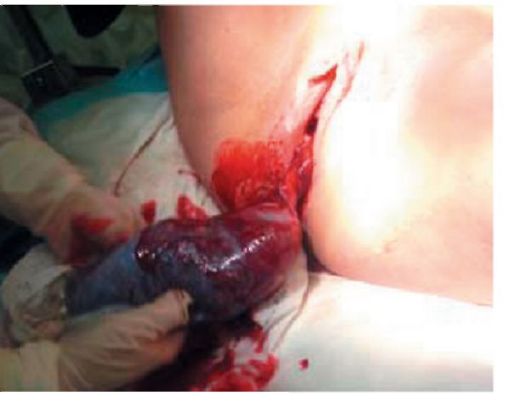
Рис. 2.10.20. Признак Кюстнера-Чукалова После обнаружения признаков отделения плаценты от стенки матки роженицу просят потужиться, и послед рождается (рис. 2.10.21, 2.10.22).
Рис. 2.10.21. Плацента отделилась. Роженица тужится
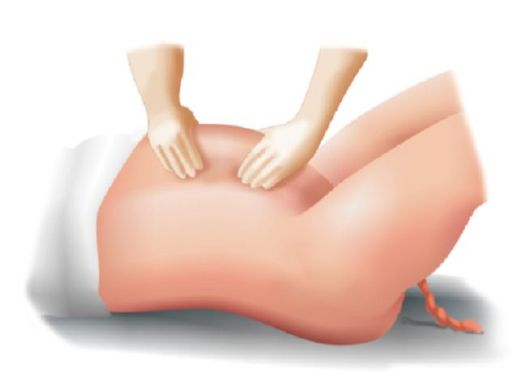
Рис. 2.10.22. Послед рождается Если в результате потуг послед не рождается, то применяют наружные способы выделения отделившегося последа. Способ Абуладзе, Байера (усиление брюшного пресса). Переднюю брюшную стенку захватывают обеими руками в продольную складку так, чтобы прямые мышцы живота были плотно охвачены пальцами, расхождение мышц живота устраняется, уменьшается объем брюшной полости, повышается внутрибрюшное давление. Роженице предлагают потужиться, и отделившийся послед легко рождается (рис. 2.10.23). Способ Гентера (имитация родовых сил). Врач становится сбоку от роженицы, лицом к ее ногам. Кисти обеих рук, сжатые в кулаки, кладет тыльными поверхностями на дно матки. Постепенно надавливает на дно матки книзу и кнутри, послед медленно рождается (рис. 2.10.24). При этом способе выделения последа роженица не должна тужиться.
Рис. 2.10.23. Способ Абуладзе
Рис. 2.10.21. Способ Гентера Способ Креде-Лазаревича (имитация схватки) является менее бережным, требует выполнения определенных условий. Условия следующие: опорожнение мочевого пузыря, приведение матки в срединное положение, легкое поглаживание матки (массаж) в целях ее сокращения. Техника метода: дно матки обхватывают кистью правой руки, ладонные поверхности четырех пальцев располагаются на задней стенке матки, ладонь - на дне ее, а большой палец - на передней стенке матки. После этого производят выжимание последа, для чего сдавливают матку в переднезаднем направлении и одновременно надавливают на ее дно по направлению вниз и вперед вдоль оси таза, пока послед не родится (рис. 2.10.25). Послед обычно рождается целиком, но иногда оболочки, соединенные с плацентой, задерживаются в матке. В таких случаях родившуюся плаценту берут в руки и медленно вращают в одном направлении. При этом происходит скручивание оболочек, способствующее их отслоению от стенок матки и выведению наружу без обрыва (рис. 2.10.26).
Рис. 2.10.25. Способ Креде-Лазаревича
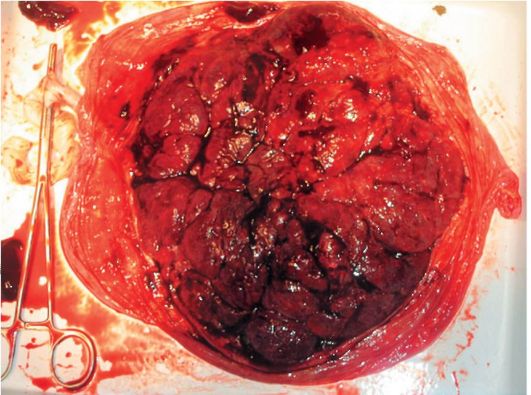
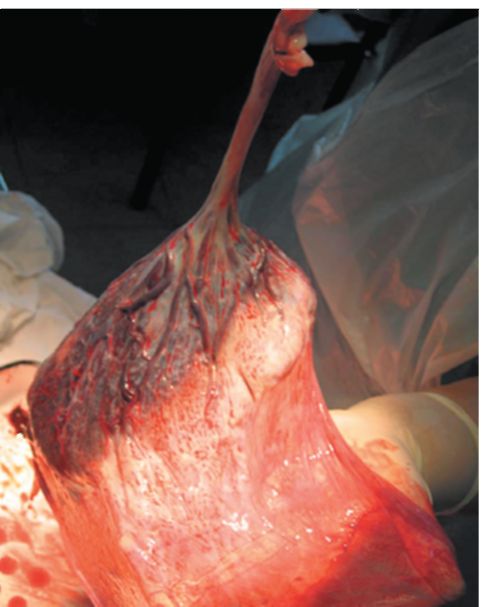
Рис. 2.10.26. Скручивание оболочек Существует и другой способ выделения оболочек (способ Гентера). После рождения плаценты роженице предлагают опереться на ступни и поднять таз. При этом плацента свисает вниз и своей тяжестью способствует отслоению и выделению оболочек. Осмотр последа - ответственная задача врача и акушерки. Для осмотра последа акушерка кладет его на гладкую поверхность подноса материнской стороной кверху, врач и акушерка внимательно осматривают дольки, края плаценты (рис. 2.10.27). Края целой плаценты гладкие и не имеют отходящих от них оборванных сосудов, поверхность долек гладкая, блестящая. Затем осматривают оболочки. Для этого переворачивают послед плодовой стороной кверху и расправляют оболочки, держат его за пуповину, стараясь восстановить плодовместилище (рис. 2.10.28). Особое внимание нужно обращать на наличие оборванных сосудов, что свидетельствует о добавочной дольке, которая осталась в полости матки. Если обнаруживают рваные оболочки, значит, обрывки их задержались в матке. При отсутствии кровотечения искусственно оболочки не удаляют, они выделятся сами.
Рис. 21.10.27. Осмотр материнской стороны плаценты
Рис. 2.10.28. Осмотр плодовой части плаценты. По месту разрыва оболочек можно определить расположение плацентарной площадки по отношению к внутреннему зеву. Чем ближе к плаценте разрыв оболочек, тем ниже прикреплялась плацента, тем большая опасность кровотечения в раннем послеродовом периоде. Врач или акушерка, осматривавшие послед, расписываются в истории родов. Если возникает сомнение в целостности последа или обнаружен дефект плаценты, то немедленно производят ручное обследование стенок полости матки и удаление остатков плаценты. Объем кровопотери во время родов акушерка определяет измерением массы собранной в стерильный лоток крови (в градуированных сосудах). Максимально допустимая кровопотеря при физиологических родах не должна превышать 0,5% массы тела роженицы. После рождения последа роды считаются законченными, наступает послеродовой период, роженицу называют родильницей. Акушерка обязана измерить артериальное давление у родильницы, посчитать пульс, положить пузырь со льдом на низ живота (на матку). Осмотр наружных половых органов производят на родильной кровати. У всех первородящих и повторнородящих осматривают шейку матки и стенки влагалища при помощи влагалищных зеркал. Обнаруженные разрывы зашивают. В течение 2 ч родильница должна находиться в родильном блоке под наблюдением акушерки. Если все обстоит благополучно, родильницу и новорожденного переводят в послеродовое отделение в сопровождении акушерки. Дата добавления: 2014-12-11 | Просмотры: 4773 | Нарушение авторских прав |