 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Выделение и диспансеризация беременных в группах повышенного рискаСтратегия риска в акушерстве предусматривает выделение групп женщин, у которых беременность и роды могут осложниться нарушением жизнедеятельности плода, акушерской или экстрагенитальной патологией. На основании данных обследования и лабораторных анализов определяются факторы неблагоприятного исхода беременности, к которым относятся:
I. Социально-биологические: • возраст матери (до 18 лет; старше 35 лет); • возраст отца старше 40 лет; • профессиональные вредности у родителей; • табакокурение, алкоголизм, наркомания, токсикомания; • массо-ростовые показатели матери (рост 150 см и менее, масса на 25% выше или ниже нормы). II. Акушерско-гинекологический анамнез: • число родов 4 и более; • неоднократные или осложненные аборты; • оперативные вмешательства на матке и придатках; • пороки развития матки; • бесплодие; • невынашивание беременности; • неразвивающаяся беременность; • преждевременные роды; • мертворождение; • смерть в неонатальном периоде; • рождение детей с генетическими заболеваниями и аномалиями развития; • рождение детей с низкой или крупной массой тела; • осложненное течение предыдущей беременности; • бактериально-вирусные гинекологические заболевания (гени- тальный герпес, хламидиоз, цитомегаловирусная инфекция, сифилис, гонорея и др.). III. Экстрагенитальные заболевания: • сердечно-сосудистые: пороки сердца, гипер- и гипотензивные расстройства; • заболевания мочевыделительных путей; • эндокринопатия; • болезни крови; • болезни печени; • болезни легких; • заболевания соединительной ткани; • острые и хронические инфекции; • нарушение гемостаза; • алкоголизм, наркомания. IV. Осложнения беременности: • рвота беременных; • угроза прерывания беременности; • кровотечение в I и II половине беременности; • поздний гестоз; • многоводие; • маловодие; • плацентарная недостаточность; • многоплодие; • анемия; • Rh- и АВО-изосенсибилизация; • обострение вирусной инфекции (генитальный герпес, цитомегаловирусная инфекция, др.); • анатомически узкий таз; • неправильное положение плода; • переношенная беременность; • индуцированная беременность. Все беременные группы риска осматриваются главным врачом (заведующим) женской консультации, а по показаниям направляются на консультацию к соответствующим специалистам для решения вопроса о возможности пролонгирования беременности. Для количественной оценки факторов применена балльная система, дающая возможность не только оценить вероятность неблагоприятного исхода родов при действии каждого фактора, но и получить суммарное выражение вероятности всех факторов. Исходя из расчетов оценки каждого фактора в баллах, авторы выделяют следующие степени риска: высокую - 15 баллов и выше; среднюю - 10-14 баллов; низкую - до 10 баллов. Самая частая ошибка при подсчете баллов заключается в том, что врач не суммирует показатели, кажущиеся ему несущественными, считая, что незачем увеличивать группу риска. В 32 и 38 нед беременности проводят балльный скрининг, поскольку в эти сроки появляются новые факторы риска. Данные исследований свидетельствуют о росте группы беременных с высокой степенью перинатального риска (с 20 до 70%) к концу беременности. После повторного определения степени риска уточняют план ведения беременности. Выделение группы беременных с высокой степенью риска позволяет организовать интенсивное наблюдение за развитием плода от начала беременности. В настоящее время имеется много возможностей для определения состояния плода (УЗИ, КТГ, определение эстриола, плацентарного лактогена в крови, амниоцентез с исследованием околоплодных вод и т.д.). С 36 нед беременности женщин из группы среднего и высокого риска повторно осматривают заведующий женской консультацией и заведующий акушерским отделением, в которое беременная будет госпитализирована до родов. Этот осмотр является важным моментом в ведении беременных из групп риска. В тех районах, где нет родильных отделений, беременных госпитализируют для профилактического лечения в определенные акушерские стационары. Поскольку дородовая госпитализация для обследования и комплексной подготовки к родам для женщин из групп риска является обязательной, то срок госпитализации, предположительный план ведения последних недель беременности и родов должны вырабатываться совместно с заведующим акушерским отделением. Дородовая госпитализация в срок, определенный совместно врачами консультации и стационара, - последняя, но очень важная задача женской консультации. Своевременно госпитализировав беременную из групп среднего или высокого риска, врач женской консультации может считать свою функцию выполненной. Группа беременных с риском возникновения перинатальной патологии. Установлено, что 2/3 всех случаев перинатальной смертности встречается у женщин из группы высокого риска, составляющих не более 1/3 общего числа беременных. На основе данных литературы, собственного клинического опыта, а также многоплановой разработки историй родов при изучении перинатальной смертности О.Г. Фролова и Е.Н. Николаева (1979) определили отдельные факторы риска. К ним отнесены только те факторы, которые приводили к более высокому уровню перинатальной смертности по отношению к этому показателю во всей группе обследованных беремен- ных. Все факторы риска авторы делят на две большие группы: пренатальные (А) и интранатальные (В). Пренатальные факторы в свою очередь подразделяют на 5 подгрупп: • социально-биологические; • акушерско-гинекологического анамнеза; • экстрагенитальной патологии; • осложнений настоящей беременности; • оценки состояния внутриутробного плода. Общее число пренатальных факторов составило 52. Интранатальные факторы также были разделены на 3 подгруппы. Это факторы со стороны: • матери; • плаценты и пуповины; • плода. Дата добавления: 2014-12-11 | Просмотры: 2600 | Нарушение авторских прав |
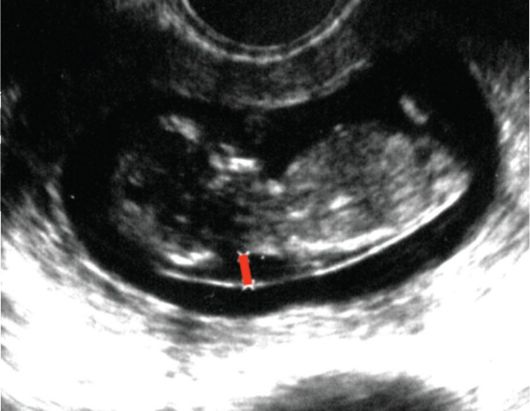 Рис. 5.2.1. Измерение воротникового пространства (эхограмма)
Рис. 5.2.1. Измерение воротникового пространства (эхограмма)