|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
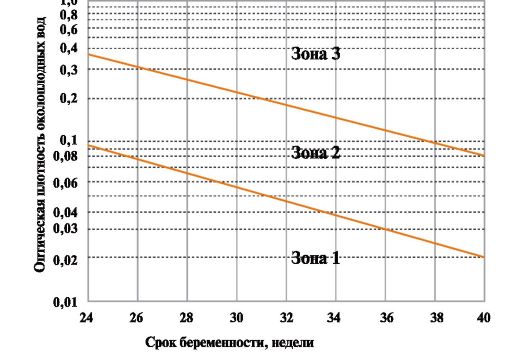
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ ПЛОДА И НОВОРОЖДЕННОГОНесовместимость матери и плода по многим антигенам - неизменный атрибут беременности, так как плод для материнского организма является «аллотрансплантатом», наследуя 50% своих генов от отца. Природа предусмотрела большое число механизмов, препятствующих реализации этой несовместимости. Тем не менее в клинической практике нередко встречаются ситуации, когда эти защитные механизмы не срабатывают (ранний токсикоз беременных, антифосфолипидный синдром, гемолитическая болезнь плода и др.). Гемолитическая болезнь плода (ГБП) - это состояние плода, вызванное гемолизом эритроцитов, характеризующееся анемией и увеличением числа бластных форм эритроцитов в кровяном русле. Для реализации ГБП необходимы два условия: • предшествующая аллоиммунизация (изоиммунизация) к тому же антигену, которым обладает плод при данной беременности; • образовавшиеся в результате аллоиммунизации антитела должны относиться к классу иммуноглобулинов G (IgG), так как только они, в силу своей небольшой молекулярной массы, способны проникать через плацентарный барьер к плоду. Аллоили изоиммунизацией называют выработку иммунной системой антител в ответ на попадание в организм чужеродных белков - антигенов - от другой (alios - противоположный, отличный, чужой) особи того же (isos - подобный, аналогичный) биологического вида. Наиболее часто это происходит в организме реципиента в ответ на попадание в его кровяное русло эритроцитов другого человека, несущих на своей поверхности антигены, отсутствующие у реципиента. Это возможно при: • переливании цельной крови или эритромассы; • использовании одного шприца двумя наркоманами; • беременности, и особенно в III периоде родов, когда при повреждении плацентарного барьера (отделении плаценты) некоторое количество эритроцитов плода попадает через зияющие сосуды плацентарного ложа в кровоток матери, т.е. имеет место плодово-материнское кровотечение. Есть данные, что аллоантитела к эритроцитарным антигенам имеются у 3-5% всех обследованных беременных женщин. Наибольший практический интерес представляет сенсибилизация беременных эритроцитарными антигенами системы резус (Rh), так как 95% всех клинически значимых случаев ГБП обусловлены несовместимостью именно по Rh-фактору. Резус-фактор (rhesus - по названию вида обезьян Macacus rhesus) - система эритроцитарных антигенов человека, не зависимая от факторов, обусловливающих группы крови (системы АВО), и других генетических маркеров. Насчитывается шесть основных антигенов Rh. Антиген Rho(D) - основной антиген в Rh - семействе, имеющий наибольшее практическое значение. Он содержится на эритроцитах 85% людей, проживающих в Европе. Именно на основании наличия на эритроцитах антигена Rho(D) выделяют резус-положительный тип крови. Кровь людей, эритроциты которых лишены этого антигена, относят к резус-отрицательному типу. Rh (+) считается человек, у которого на мембране эритроцитов присутствует антиген Rho(D). Этиология. Вероятность Rh(-) женщины забеременеть от Rh(+) мужчины - 85%, при этом вероятность рождения Rh(+) плода состав- ляет около 60%. При попадании, обычно в III периоде родов, крови плода в кровоток матери создаются условия для аллоиммунизации. Разворачивается иммунный ответ в виде появления соответствующего клона антителопродуцирующих лимфоцитов. Эта иммунизация является пожизненной. Патогенез. Повторная беременность Rh(+) плодом вызывает у ранее сенсибилизированной женщины усиленную продукцию антител или «анамнестическую реакцию», т.е. рост титра антител, выявляемых непрямой реакцией Кумбса. Антитела, относящиеся к классу IgG, проникают через плаценту в кровяное русло плода и приводят к гемолизу его эритроцитов, что, в свою очередь, приводит к анемии и гипербилирубинемии. Гибербилирубинемия не оказывает значительного влияния на состояние плода, так как печень матери берет на себя функцию обезвреживания образующегося билирубина. Гипербилирубинемия становится актуальной проблемой только после родов, чего нельзя сказать об анемии. Влияние анемии на состояние плода обусловлено тканевой гипоксией и сердечной недостаточностью. Результатом этого может быть водянка, асцит, гидроторакс, гепатомегалия, эритробластоз. Основная причина страдания плода - это анемия. От желтухи плод в целом не страдает, так как образующийся билирубин нейтрализуется организмом матери. После родов эта защита теряется. Поэтому новорожденный страдает и от анемии, и от желтухи. Тяжесть ГБП и ГБН при последующих беременностях обычно возрастает. Картина гемолиза и водянки плода обычно разворачивается в том же сроке, что и при предыдущей беременности или раньше. Выживаемость плодов и новорожденных в современных условиях составляет более 80% благодаря внедрению в клиническую практику современных технологий трансфузии и интенсивного ведения новорожденных. Материнская заболеваемость и смертность не отличается от уровня в общей популяции беременных, хотя некоторые авторы описывают так называемый «зеркальный синдром», при котором параллельно с нарастанием явлений «внутриутробной катастрофы» у матери наблюдается комплекс симптомов, в целом напоминающий гестоз. Диагностика ГБП. При сборе анамнеза следует обратить внимание на наличие в анамнезе мертворождений в сочетании с водянкой плода или рождения живого плода с признаками водянки. Это требует соответствующего иммунологического обследования при данной беременности. При физикальном исследовании может обратить на себя внимание только несоответствие высоты дна матки сроку беременности из-за возможного многоводия. При УЗИ можно также выявить другие признаки ГБП. Основные этапы диагностического процесса. Необходимо пренатальное определение группы крови и скрининг на антитела (непрямая реакция Кумбса), вызывающие ГБП. Затем следует определить группу крови и Rh-принадлежность мужа (полового партнера), а также, по возможности, его генотип (гетеро-, гомозиготность). При невозможности этого исследования следует считать, что отец ребенка Rh(+) гомозиготный. Если беременная сенсибилизирована к другим антигенам (не Rh), ее беременность следует вести по той же схеме, что и при D-изоиммунизации. Исключением будут только случаи Kell-изоиммунизации, так как результаты спектрофотометрии амниотической жидкости на ∆OD450 (изменение оптической плотности - Optical Density - на волне 450 нанометров) слабо коррелируют с тяжестью анемии плода. Случаи Kell-изоиммунизации требуют от врача более активного ведения беременности. Исследование околоплодных вод способствует уточнению степени поражения плода. Продуктом распада фетальных эритроцитов является билирубин. Он выделяется почками и легкими плода, попадая в околоплодную среду и пропитывая плодные оболочки. В 1961 г. Liley указал на высокую степень корреляции между уровнем билирубина в околоплодных водах и исходом для плода. Полученную при амниоцентезе (рис. 3.17.1) жидкость исследуют методом спектрофотометрии, определяя степень поглощения на волне 450 нм (∆OD450), сравнивая полученные результаты с нормативной шкалой Liley. График Liley довольно информативен при проведении теста после 26 нед беременности (рис. 3.17.2). 1. Титр сывороточных антител у матери. При титре <1:16 у женщины, иммунизированной при данной беременности, риск развития ГБП невысок. Риск развития ГБП при последующих беременностях при данном титре антител возрастает. После 16-18 нед беременности титр антител следует определять через каждые 2-4 нед. Сыворотку, оставшуюся от предыдущего теста, следует сохранять в качестве контроля. Это позволяет повысить точность теста. Проведение амниоцентеза исключает необходимость повторного тестирования на титр антител. 2. УЗИ позволяет точно диагностировать степень поражения плода при выраженной
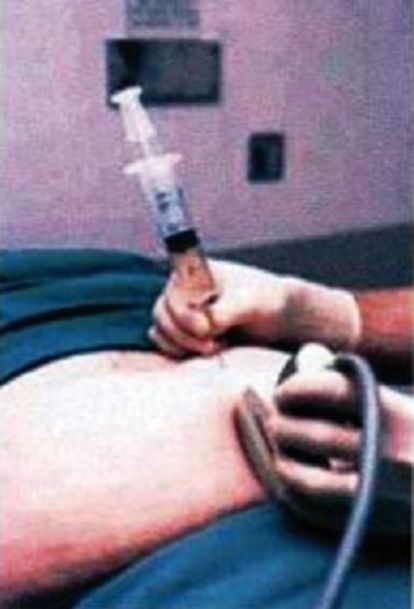
Рис. 3.17.1. Амниоцентез
Рис. 3.17.2. Модифицированная диаграмма Лили форме ГБП. При легкой или умеренной степени ГБП характерных ультразвуковых признаков можно не обнаружить. У беременных с невысоким титром антител (1:4; 1:8) бывает достаточным повторное УЗИ для подтверждения удовлетворительного состояния плода (вероятность развития водянки или многоводия невысока) (рис. 3.17.3).
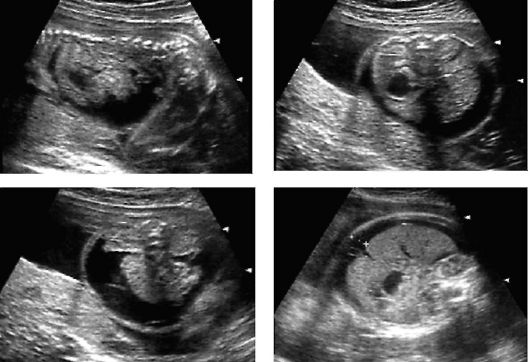
Рис. 3.17.3. Данные УЗИ при ГБП (асцит) У беременных с более высоким титром антител и сенсибилизированных при предыдущей беременности слежение за состоянием плода состоит в сочетании УЗИ со спектрофотометрией околоплодных вод на ∆OD450. При умеренной или тяжелой форме ГБП может выявляться многоводие, гидроперикард и кардиомегалия. При тяжелой форме ГБП УЗИ применяют в динамике для слежения за изменениями в состоянии плода, за нарастанием или исчезновением признаков ГБП. К ультразвуковым маркерам ГБП относят: • утолщение плаценты более 50 мм при умеренной или тяжелой форме ГБП, структура плаценты гомогенная; • многоводие (индекс амниотической жидкости - ИАЖ > 24) при легкой и умеренной форме ГБП нехарактерно, сочетание многоводия и водянки говорит о неблагоприятном прогнозе; • гидроперикард - один из самых ранних признаков ГБП; • увеличение размеров сердца сопутствует нарастанию сердечной недостаточности при тяжелой форме ГБП, при отношении диаметра сердца к диаметру грудной клетки больше 0,5 правомочен диагноз кардиомегалии; • обнаружение асцита свидетельствует о наличии выраженной степени ГБП; • гепатоспленомегалия, развивающаяся вследствие усиленного экстрамедуллярного эритропоэза; • отек подкожно-жировой клетчатки, особенно выраженный на головке плода; 3. Еще более точную информацию о состоянии плода может дать непосредственное исследование фетальной крови, полученной при кордоцентезе (рис. 3.17.4). Это позволяет, в частности, определить Rh-принадлежность крови плода. Если плод оказывается D(-), дальнейшее комплексное исследование не требуется. Еще более перспективным является применение метода полимеразной цепной реакции (ПЦР) с той же целью - определение Rh(D)-статуса плода, так как отпадает необходимость проводить такое сложное и потенциально опасное исследование, как кордоцентез. Особенности ведения беременности. Беременной с неосложненным акушерским анамнезом и титром антител >1:16, выявленным до 26 нед беременности, показан амниоцентез с последующей спектрофотометрией.
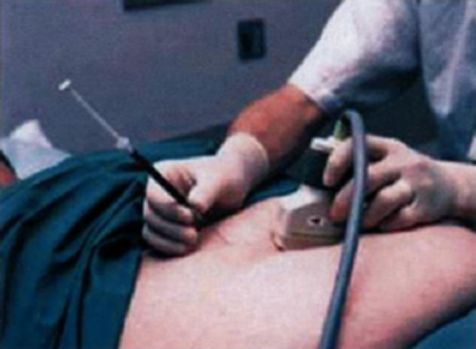
Рис. 3.17.4. Кордоцентез 1. Если ∆OD450 соответствует Iзоне по Liley, это свидетельствует о том, что плод или Rh(-) или имеется слабая степень ГБП. 2. Уровень ∆OD450, соответствующий середине IIзоны по Liley, указывает на вероятность средней или тяжелой формы ГБП. В этой ситуации обычно показано досрочное родоразрешение. Окончательное решение принимают после определения зрелости легких плода, «биофизического профиля», КТГ, получения данных о нарастании уровня билирубина, учета данных акушерского анамнеза, определения состояния шейки матки по шкале Бишопа. 3. При ∆OD450, соответствующей II зоне, требуется проведение кордоцентезе или повторный амниоцентез через 1 нед. 4. При ∆OD450, соответствующей IIIзоне, или при выявлении водянки плода при УЗИ, требуется экстренное родоразрешение или внутриматочная гемотрансфузия плоду. План ведения зависит от срока беременности, состояния плода и уровня неонатальной службы в данном учреждении. Пациентке с отягощенным акушерским анамнезом или с титром антител >1:16 при сроке беременности до 26 нед требуется УЗИ. При выявлении тяжелого поражения плода показан кордоцентез для определения Ht и антигенного статуса плода, особенно, если отец гетерозиготен по данному антигену. 1. При выявлении анемии может быть проведена внутриматочная интраваскулярная гемотрансфузия плоду (haemotransfusio-in-utero intravascularis) уже при первичном кордоцентезе. 2. При отсутствии анемии дальнейшая тактика ведения беременности будет зависеть от акушерского анамнеза и данных УЗИ. При выраженной анемии, выявленной во II и III триместрах беременности, показана внутриматочная гемотрансфузия. Трансфузии могут понадобиться даже в 18 нед беременности. Применение интраваскулярной трансфузии значительно повысило уровень выживаемости у тяжело пораженных плодов (до 86,1%). Кроме двух основных методов (внутриматочная гемотрансфузия и досрочное родоразрешение), существует ряд других методик. Цель большинства из них заключается в снижении количества антител, циркулирующих в крови матери. Это плазмоферез, гемосорбция, подсадка кожного лоскута мужа, так называемая неспецифическая десенсибилизирующая терапия и др. Два основных вмешательства, применяемых при ГБП, - это внутриматочная гемотрансфузия плоду и досрочное родоразрешение. Дата добавления: 2014-12-11 | Просмотры: 2302 | Нарушение авторских прав |